Эхокартина эндоцервицит что это
Эндоцервицит
Лебедева Марина Юрьевна
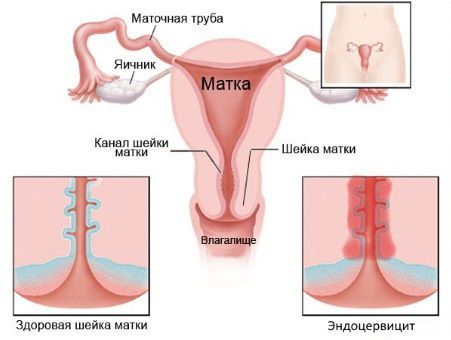
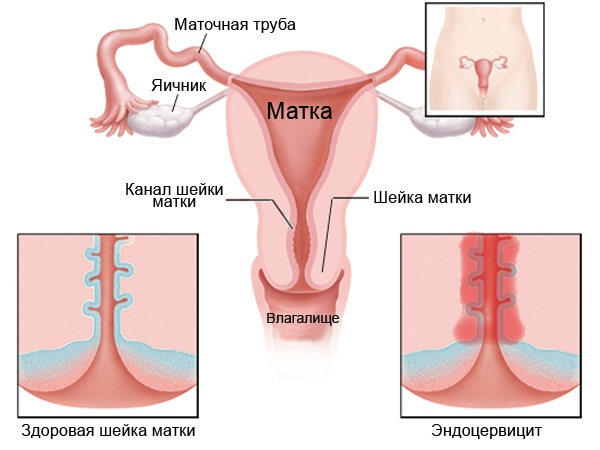
Цервикальный канал – один из главных барьеров на пути инфекций, препятствующий их проникновению во внутренние половые органы. Он проходит сквозь шейку матки и выстилается слизистой оболочкой, воспаление которой приводит к заболеванию, называющемуся эндоцервицит. Воспаление может вызываться как условно-патогенной, патогенной флорой, так и половыми инфекциями. Узость цервикального канала и наличие в нем слизистой пробки, содержащей секреторный иммуноглобулин-А и бактерицидные ферменты, обеспечивает естественную защиту от проникновения патогенной флоры, которая может попадать извне во влагалище. В состав слизи цервикального канала также входит ряд уникальных биоактивных веществ, функции которых формируют столь сложный механизм контроля присутствия патогенных микроорганизмов. Но такая защита возможна только в том случае, если слизистая цервикального канала здорова и функционирует без физиологических нарушений.
Симптомы эндоцервицита
При инфицировании в цервикальном канале раздражаются рецепторы, что на ранних стадиях вызывает сильный зуд, а позже может приводить к болевым ощущениям. При осмотре наблюдается обильное выделение густой слизи, возможно с желто-зелеными включениями, что служит явным признаком присутствия гонококковой или стафилококковой инфекции. Таким образом, признаки начальной стадии заболевания:
При сильном общем и местном иммунитете эндоцервицит может протекать без выраженных симптомов. Проблемы в таком случае можно на ранних стадиях выявить только при гинекологическом осмотре. Чтобы не допустить осложнений, очень важно не пропустить начальную стадию заболевания. Поэтому необходимы плановые осмотры у гинеколога.
Как протекает болезнь?
Острая стадия эндоцервицита протекает с выраженными симптомами (зуд, болевые ощущения, гнойные выделения и увеличение количества слизи). Без лечения эта фаза обычно длится от одной до трех недель, а далее переходит в хроническую. Симптомы уменьшаются.
Хроническая стадия протекает со смазанной клинической картиной. Она может возникнуть как под воздействием собственного иммунитета, так и в случае не до конца проведенного лечения. Симптомы могут полностью исчезнуть, но оставшаяся инфекция продолжает вредить органу. При хроническом эндоцервиците канал шейки матки становится открытым для восходящей инфекции. Состав слизи нарушен, а слизистая пробка недостаточна. В хронической стадии в организм женщины могут проникнуть другие инфекции, вызывающие тяжелые заболевания.
Диагностика заболевания
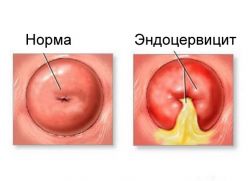
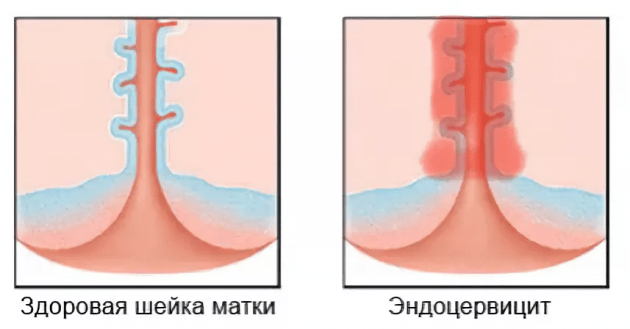
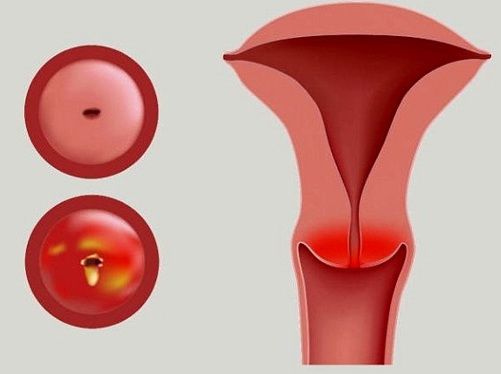
Различают две основных стадии эндоцервицита: острая и хроническая. При гинекологическом осмотре шейки матки наблюдаются отеки и кровоизлияния в районе наружного зева шейки, изъязвления и слущивание эпителия. Глубина поражения может достигать базальных клеток.
В острой стадии заболевания наблюдаются обильные выделения. Отдельные признаки, как: характер поражения слизистой, цвет и другие свойства слизи зависят от вида инфекции. От этого также зависит и протяженность острой фазы. В хронической стадии симптомы ослабляются вплоть до полного исчезновения. Но это не означает, что заболевание исчезло: сохраняется отек шейки матки, присутствует очаговая гиперемия. Затянувшаяся хроническая стадия приводит к утолщению стенок шейки матки и появлению вторичных признаков поражения эпителия.
Для диагностики хронического эндоцервицита, для которого характерны слабо выраженные симптомы, гинекологи используют такие методы, как:
При воспалении цервикального канала нередко поражается и наружная часть шейки матки. Если визуально на ней видны характерные покраснения, то с большой вероятностью воспаленные участки имеют место на слизистой шеечного канала.
Распространенные виды инфекций
Классификация эндоцервицита имеет несколько планов, главный из которых – вид возбудителя. Некоторые бактерии чувствительны только к определенной группе антибиотиков. Для эффективного лечения заболевания необходимо идентифицировать микроорганизм, приведший к воспалительному процессу. Для этого проводится микробиологический анализ и ПЦР диагностика отделяемой слизи шейки матки.
Гонококковая инфекция, попадая в цервикальный канал, очень быстро распространяется в среде слизистой, приводя к ярко выраженным симптомам острого эндоцервицита. В стадию с хронической клинической картиной переходит редко. Острая стадия хорошо поддается лечению – главное правильно установить возбудителя и применить соответствующий антибиотик. При несвоевременной диагностике и лечении часто дает осложнения на близлежащие органы.
Хламидиозный эндоцервицит вызывается бактериями рода Chlamydiae. Эта разновидность заболевания часто становится осложнением хламидиоза. Болезнь то обостряется, то утихает, переходя в стадию ремиссии, и чаще протекает в скрытой форме. Для лечения данного вида эндоцервицита применяется ограниченное число препаратов, т.к. хламидии не чувствительны к большинству антибиотиков широкого спектра. При несвоевременной диагностике и лечении часто дает такие характерные осложнения как выраженный спаечный процесс.
Чем опасны запущенные стадии
Прежде всего, при воспалении цервикального канала женщина теряет защиту от инфекций, которые могут поражать матку, яичники и соседние органы. Если не лечить основное заболевание, то произойдет переход в хроническую стадию, с переходом на соседние органы. А негативный сценарий хронического течения болезни может привести к бесплодию, абсцессу и даже перитониту.
Причины заболевания
Так же эндоцервицит может возникнуть на фоне изменений шейки матки, которые дают больше возможности присоединения инфекции, за счет уязвимости пораженных тканей. К ним относятся эктопия шейки матки (эрозия) лейкоплакия, наличие множественных кист эндоцервикса (наботовы кисты).
Но наиболее тяжелые форм заболевания возникают на фоне заболеваний передающихся половым путем, в частности гонореи, хламидиоза. Половые контакты с партнерами без средств барьерной контрацепции несут высокие риски передачи этих заболеваний, а значит, косвенно становятся причинами эндоцервицита.
Заражение также может произойти и по причине нарушения биоценоза влагалища, когда нарушается баланс бактерий, сдерживающих развитие болезнетворных микроорганизмов. Такие нарушения в свою очередь возникают по причине недостаточной гигиены половых органов, гормональных отклонений, как последствия приема антибиотиков. Одна из причин уязвимости цервикального канала перед инфекцией – снижение местного иммунитета. Этому в свою очередь предшествуют различные инфекционные заболевания репродуктивной сферы
Еще одной причиной появления эндоцервицита может быть опущение матки, влагалища и прочие патологии половых органов.
Лечение эндоцервицита

Опознанная инфекция, приведшая к воспалительному процессу в цервикальном канале, уничтожается антибиотиком или антибактериальным препаратом, к которому она чувствительна. Курс может длиться от нескольких дней до нескольких недель, в зависимости от вида возбудителя. Сопровождают курс препараты усиления иммунитета, витаминные комплексы (А, В, С, Е), противовоспалительные средства.
Нередко эндоцервицит приходится лечить на фоне других заболеваний мочеполовой сферы, включая хронические. В этом случае назначается комплексное лечение, охватывающее весь спектр проблем.
Для лечения заболевания также практикуют процедуры физиотерапии, в частности лазерная и магнитная терапия, электрофорез.
В период лечения необходимо исключить половые контакты. Врач также может назначить диету и ограничение физических нагрузок.
После курса этиотропной терапии с использованием медикаментов, к которым чувствителен возбудитель, естественная микрофлора влагалища подавлена. Для ее восстановления пациенткам назначают эубиотики. Биоценоз влагалища способствует образованию микробиологической среды, подавляющей патогенную микрофлору.
Профилактика
Отсутствие в анамнезе симптомов эндоцервицита не означает отсутствия заболевания. Обострение могло совпасть с менструальными болями, после чего болезнь перешла в хроническую форму, для которой характерно отсутствие симптоматики. Гинекологический осмотр позволяет выявить наличие воспалительных процессов в цервикальном канале. Отечность наружного зева шейки матки, его покраснение, характерный цвет и консистенция слизи – эти признаки указывают на проведение более глубокого исследования.
Для профилактики и ранней диагностики заболевания, женщина должна посещать кабинет гинеколога не реже, чем раз в полугодие. Чтобы не спровоцировать заболевание рекомендуется воздерживаться от половых контактов во время менструации. Следует также исключить факторы механического воздействия на слизистую шеечного канала без крайней необходимости. Сред них установка внутриматочной спирали, проведение абортов и прочих манипуляций с проходом инструментов через цервикальный канал.
Заболевание во время беременности
Симптомы эндоцервицита у беременных – тревожный сигнал, требующий срочного принятия мер. На ранних сроках это заболевание грозит заражением плода с последствиями в виде врожденных пороков, гипертонуса матки, выкидыша. На более поздних сроках инфекционное воспаление цервикального канала может привести к разрыхлению оболочки плаценты, отхождению вод, преждевременным родам и другим осложнениям.
Лечение эндоцервицита у беременных отличается от стандартного подбором препаратов, не имеющих противопоказаний в данной ситуации. Коварность заболевания заключается в его бессимптомном протекании, после перехода в хроническую форму. Если болезнь определяется у беременных на поздних сроках, то одновременно с основным лечением проводится санация влагалища антисептическими препаратами, что снижает риск инфицирования ребенка во время родов.
Во всех случаях лечение назначается индивидуально и зависит от сроков беременности, наличия других заболеваний, вида возбудителя, особенностей протекания болезни.
Наличие эндоцервицита в анамнезе считается противопоказанием для зачатия до полного выздоровления. При этом заболевании и в период лечения нельзя заниматься сексом. Необходимо обратиться к гинекологу, пройти лечение и восстановить нормальную бактериальную среду влагалища. Лечение во время беременности связано с нежелательной медикаментозной нагрузкой, а само заболевание – с большими рисками для плода.
Эндоцервицит
Шейка матки за счет узкого цервикального канала, защитного секрета и слизистой пробки является надежным барьером на пути инфекционных агентов. Определенные факторы нарушают ее защитные функции, в результате чего чужеродная микрофлора проникает внутрь, возникают воспалительные процессы:
Согласно классификации патология может протекать в двух формах:
У женщин постменопаузального возраста часто диагностируют фолликулярный цервицит. При нем наблюдается лимфоидная инфильтрация стенок шейки матки с образованием либо без образования фолликулярных центров, располагающихся под эндоцервикальным цилиндрическим эпителием.
Причины
Цервицит вызывают различные микроорганизмы:
Возникновению болезни способствуют:
Причиной эндоцервицита также может быть опущение влагалища и влагалищной части шейки матки.
Симптомы эндоцервицита
Бактериальный эндоцервицит склонен в рецидивирующему и длительному течению. Очень часто симптоматическая картина полностью стерта. Только во время профилактического осмотра на гинекологическом кресле врач выявляет отечность и покраснение слизистой в области цервикального канала.
Среди самых распространенных признаков эндоцервицита:
Если в воспалительный процесс вовлекается мочеиспускательный канал, пациентки жалуются и на боль во время мочеиспускания. Эндоцервицит может осложняться распространением инфекции на матку, яичники, маточные трубы, брюшину.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Диагностика
Диагностика эндоцервицита направлена на выяснение причины болезни, спровоцировавшей воспаление шейки матки. Чтобы поставить верный диагноз, гинеколог проводит:
Для лабораторного исследования забирается образец влагалищного содержимого, так как в его состав входит отделяемое из цервикального канала. Чтобы выявить возбудителя болезни, выполняются процедуры:
Лечение эндоцервицита
Лечение эндоцервицита предполагает использование:
Каждой пациентке предлагается индивидуальная схема лечения, особенности которой зависят от причины, вызвавшей недуг, выраженности симптомов.
Во время лечения эндоцервицита могут использоваться физиопроцедуры. Наилучших результатов помогают достичь:
Лечение цервицита народными средствами
Согласно отзывам, лечение цервицита может проводиться и с помощью народных рецептов. Оно не всегда позволяет полностью отказаться от основной терапии, рекомендованной врачом, но способствует ускорению процесса выздоровления. Пациентки могут использовать для устранения воспалительного процесса облепиховое масло, настойку из пиона, прополис.
Опасность
Эндоцервицит опасен только в тех случаях, когда вызывает осложнения. Так, запущенное воспаление может привести к:
Эндоцервицит при беременности может спровоцировать:
Профилактика
Профилактика эндоцервицита включает в себя:
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Эндоцервицит: симптомы, диагностика, лечение
Очаг воспаления, спровоцированный патогенными микроорганизмами и расположенный в канале шейки матки, получил название эндоцервицит. Проблема опасна целым рядом возможных осложнений: бесплодие, онкология, генерализация воспалительного процесса. В клинике Dr.AkNer вы можете рассчитывать на квалифицированную медицинскую помощь. Наши врачи имеют большой опыт терапии женских заболеваний, обеспечивают эффективное комплексное лечение и полную конфиденциальность.
Этиология
Лечение эндоцервицита шейки матки всегда предполагает ликвидацию причины воспаления. В норме цервикальный канал защищен слизью, которую выделяют трубчатые железы. Распространение болезнетворных микроорганизмов снижает барьерную функцию, способствует развитию воспалительного процесса.
Чаще всего причиной патологии становятся заболевания, передающиеся половым путем. К возбудителям эндоцервицита относят:
вирусы герпеса, Эпштейна-Барра, цитомегаловирус;
бледную трепонему, гонококк, трихоманаду;
условно-патогенную микрофлору влагалища и дрожжевые грибки.
Еще одной причиной воспаления могут быть возрастные изменения слизистой. В результате нарушения гормонального баланса наблюдается ее истончение, которое влечет за собой потерю барьерных функций. Это в свою очередь приводит к разрывам шейки и формированию эрозий.
Виды заболевания
Выбор препарата при лечении эндоцервицита зависит от типа заболевания. Различают специфическую и неспецифическую форму.
Первая вызвана конкретным патогеном (наиболее часто встречается трихомонадный и гонорейный тип). Для патологии характерно острое начало с гнойными выделениями. Состояние может сопровождаться повышением температуры и симптомами интоксикации, характерны боли внизу живота.
Неспецифический эндоцервицит, чаще всего, становится результатом снижения иммунитета или стресса. Его вызывает нормальная микрофлора влагалища, которая преодолевает защитный барьер. Нередко причиной патологии является бактериальный вагиноз. Для неспецифического цервицита характерны боли в нижней части живота с иррадиацией в поясницу, мочеиспускание учащенное, болезненное. Многие пациентки жалуются на дискомфорт при сексуальном контакте.
По времени течения различают острую и хроническую форму. Первая манифестирует обильными выделениями и чувством дискомфорта во влагалище, также может сопровождаться нарушением менструального цикла, болезненностью при мочеиспускании и коитусе.
Хронический эндоцервицит клинически проявляется мягче, выделения умеренные по количеству, болевой синдром не ярко выражен. Кроме нарушения цикла к состоянию может добавиться снижение репродуктивной функции вплоть до бесплодия.
Патогенез
Симптомы, как и лечение эндоцервицита, зависят от конкретного возбудителя. Немаловажную роль играет иммунитет женщины. Как правило, патология долго протекает без специфических симптомов, может сопровождаться следующими признаками:
болевые ощущения внизу живота;
выделения из влагалища слизистого и гнойного характера.
При хроническом течении очаг воспаления способен полностью или частично перекрыть просвет цервикального канала. Это в свою очередь приводит к затруднению оттока менструальных выделений, формирует болевой синдром. Непроходимость является одной из причин бесплодия.
Диагностика
Как лечить эндоцервицит, зависит от возбудителя заболевания. Именно поэтому врач обязательно назначает анализы на инфекции, передающиеся половым путем. Кроме этого, диагностика включает в себя следующие исследования:
мазок из цервикального канала для идентификации инфекции и проверки ее чувствительности к антибиотикам;
цитологическое исследование пораженного эпителия;
Лечение для каждой пациентки разрабатывается индивидуально в зависимости от общего состояния здоровья, возраста женщины и возбудителя патологии.
Терапия
Лечение цервицита хронической и острой формы предполагает комплексный подход. Терапия направлена на локализацию воспаления, ликвидацию патогена, восстановление нормальной флоры влагалища. В курсе присутствуют следующие препараты системного и местного воздействия:
эубиотики для восстановления флоры и предупреждения рецидивов.
В качестве дополнительной терапии могут привлекаться иммунокоррекция и физиолечение.
Эндоцервицит
Эндоцервицит – воспалительный процесс, возникающий в слизистой оболочке цервикального канала, который при отсутствии должного лечения может стать причиной развития эрозии и гипертрофии шейки матки, привести к распространению инфекции на верхние сегменты полового аппарата и к нарушению репродуктивной функции. В качестве возбудителей выступает условно-патогенная микрофлора и инфекции, передающиеся половым путём.
Особенности заболевания
Эндоцервицит считается одним из самых распространённых гинекологических заболеваний среди пациенток репродуктивного возраста: согласно статистике, воспаление диагностируется примерно у 70% женщин от 20 до 40 лет. Высокий уровень заболеваемости напрямую связан с ростом общего числа воспалительных патологий половых органов, а также с тенденцией к увеличению диагностированных иммунных и гормональных расстройств.
Самым неприятным осложнением эндоцервицита является переход болезни в хроническую форму, при которой клинические симптомы не столь ярко выражены, но из-за постоянного присутствия патогенной микрофлоры наблюдается глубокое поражение тканей. Несмотря на значительную распространённость, заболевание можно и нужно лечить. Главное, своевременно обратиться к специалисту. Тем более, что пациентки, перенесшие эндоцервицит, входят в группу риска по онкологическим заболеваниям и нуждаются в постоянном наблюдении у гинеколога.
Причины развития болезни
Основной причиной развития воспалительного процесса является поражение слизистой оболочки цервикального канала инфекционными микроорганизмами. В качестве возбудителей могут выступать коринебактерии, стафилококки, стрептококки, бактероиды, кишечная палочка, вирусы генитального герпеса, хламидии, трихомонады, уреа- и микоплазмы, гонококки.
Факторы, способствующие развитию эндоцервицита:
Существенно повышают вероятность развития воспалительного процесса интимные отношения с разными партнёрами без использования барьерных контрацептивов.
Симптомы эндоцервицита
Специфической симптоматики у заболевания нет, как и признаков общей интоксикации, проявляемой в виде слабости и повышения температуры тела. Основным проявлением болезни является изменение количества и характера выделений. В начале заболевания они обильные, потом постепенно мутнеют, приобретают желтовато-гнойный оттенок, становятся тягучими или, наоборот, жидкими. Иногда появляется неприятный запах.
Есть ещё ряд симптомов, указывающих на наличие эндоцервицита:
При хроническом эндоцервиците признаки заболевания постепенно сглаживаются, становятся менее выраженными или исчезают совсем. Но при этом воспаление распространяется глубже, поражая соединительную ткань и мышечные волокна. В результате шейка матки постепенно атрофируется и уплотняется, из-за постоянных выделений на влагалищной части образуется псевдоэрозия.
Формы эндоцервицита
Патология может протекать в разных формах. Эндоцервицит классифицируется по нескольким признакам:
Диагностика эндоцервицита в клинике
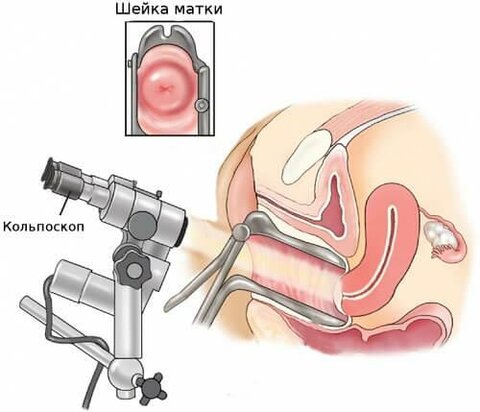
Так как симптомы эндоцервицита имеют неспецифический характер, диагностика направлена, в первую очередь, на выяснение спровоцировавших воспаление шейки матки причин. Пациенткам с подозрением на патологию назначается комплекс лабораторных и инструментальных исследований, включающий:
Визуальный осмотр и ультразвуковая диагностика проводятся в кабинете гинеколога. Для лабораторных исследований выполняется забор содержимого влагалища, так как в нём содержится отделяемое из цервикального канала.
Способы лечения патологии
При лечении эндоцервицита назначают иммуномодулирующие, антибактериальные и противогрибковые препараты в различных комбинациях. Терапевтическая схема подбирается индивидуально, с учётом течения заболевания, распространённости воспалительного процесса и типа возбудителя. Также важной задачей является восстановление нормальной микрофлоры влагалища. Для её решения назначаются эубиотики, снижающие вероятность рецидивов.
Помимо лекарственных препаратов, устраняющих непосредственную причину болезни, проводятся физиотерапевтические процедуры: магнитотерапия, диадинамические токи, лечение лазером, криодеструкция. Физиотерапевтическое лечение повышает эффективность медикаментозных препаратов и ускоряет процесс выздоровления.
Рекомендации по профилактике эндоцервицита
При условии своевременно назначенного лечения с эндоцервицитом обычно удаётся справиться за один терапевтический курс. Поэтому при появлении первых неприятных симптом не ждите, когда процесс перейдёт в хроническую стадию, а сразу же записывайтесь на приём к специалисту.
В целях профилактики эндоцервицита врачи рекомендуют:
Ну и конечно же, важно вести здоровый образ жизни, принимать витамины, заниматься физкультурой и правильно питаться. Постарайтесь не допускать искусственного прерывания беременности и откажитесь от частой смены половых партнёров.
Основные симптомы эндоцервицита
Эндоцервицит — воспаление цервикального канала. Шейка матки напоминает визуально бублик с маленьким отверстием в середине, она отделяет влагалище от самой матки, а узкий канал внутри нее называется цервикальным. Когда его слизистая оболочка воспалена, диагностируется эндоцервицит.
Симптомы эндоцервицита
Так как часто воспаление возникает из-за наличия патологической флоры, например, кишечной палочки, стрептококка, стафилококка, гонококка, симптомы эндоцервицита могут варьироваться в зависимости от возбудителя. Но в целом признаки соответствуют типичным признакам воспалительных гинекологических инфекционных заболеваний:
Характерных признаков, которые могут сказать о том, что у женщины точно эндоцервицит, не существует. Заключение возможно после осмотра гинекологом, кольпоскопии и результатов анализов.
При эндоцервиците врач может наблюдать симптомы воспаления, которые отражаются на тканях цервикального канала:
Так как цервикальный канал, шейка матки и влагалище представляют собой части единой системы, признаки воспаления врач может увидеть и с внешней, влагалищной, стороны шейки матки. При атрофической форме заболевания, которая характерна для климакса, кроме воспаления будут присутствовать признаки истончения внутреннего слоя цервикального канала.
Несмотря на то что заболевание вызывается патогенной флорой, не наблюдается значительного ухудшения общего состояния — среди симптомов нет температуры и слабости.
При гонорейном эндоцервиците может быть более острая симптоматика, формируются гнойные микроабсцессы, из которых периодически вытекает гнойное содержимое.
Лечение эндоцервицита подразумевает борьбу с патологической микрофлорой, которая вызвала воспаление. Требуется точно определить возбудителя, чтобы назначить правильно антибиотики. Самолечение может привести к хронизации процесса и осложнениям. Поэтому при первых признаках заболевания следует обратиться в специализированную клинику, такую как Dr. AkNer, где женщине смогут оказать помощь согласно современным рекомендациям.