Эпидуральное излияние в головной мозг что такое
Эпидуральное кровоизлияние
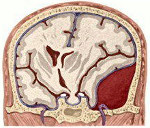
Эпидуральное кровоизлияние (син.: гематома экстрадуральная, гематома внутричерепная надоболочечная) представляет собой скопление крови между твердой мозговой оболочкой и костями черепа.
Эпидуральную гематому выявляют у 1% пациентов, госпитализированных по поводу черепно-мозговой травмы (что в два раза меньше частоты острой субдуральной гематомы). У мужчин развивается в 4 раза чаще, чем у женщин. Чаще всего развивается у молодых мужчин, крайне редко возникает в возрасте до 2 и после 60 лет.
Примерно в 5% случаев эпидуральная гематома возникает в задней черепной ямке (чаще у больных в возрасте до 20 лет). Более чем в 80% случаев у больных имеется перелом затылочной кости. Клинические проявления гематомы обусловлены компрессией структур задней черепной ямки с развитием окклюзионной гидроцефалии на уровне IV желудочка. Оперативное лечение показано в симптоматических случаях. Общая летальность составляет около 26%.
Что провоцирует / Причины Эпидурального кровоизлияния :
Патогенез (что происходит?) во время Эпидурального кровоизлияния :
Симптомы Эпидурального кровоизлияния :
Диагностика Эпидурального кровоизлияния :
Лечение Эпидурального кровоизлияния :
Прогноз. При своевременной диагностике и лечении (в «светлом промежутке») летальность составляет 5–10%. Если эпидуральная гематома протекает без «светлого промежутка» летальность повышается до 20–25%. Примерно у 20% пациентов с эпидуральной гематомой также выявляют сопутствующую субдуральную гематому, в таких случаях прогноз значительно хуже, летальность может достигать 90% (как и при запоздалом оперативном вмешательстве).
К каким докторам следует обращаться если у Вас Эпидуральное кровоизлияние :
Эпидуральная гематома
Эпидуральная гематома — это скопление крови, заполняющее образовавшееся в результате травмы пространство между костями черепа и твердой церебральной оболочкой. В типичных случаях характеризуется нарушением сознания с наличием светлого периода, признаками внутричерепной гипертензии и компрессии головного мозга, очаговыми проявлениями, соответствующими расположению гематомы. Диагностика осуществляется на основании клиники при помощи краниографии, Эхо-ЭГ, церебральной ангиографии, КТ и МРТ. Лечение преимущественно хирургическое — трепанация черепа, удаление гематомы, поиск и ликвидация источника кровотечения.
МКБ-10
Общие сведения
Эпидуральная гематома формируется при скоплении крови над твердой церебральной оболочкой, что сопровождается отслоением последней от внутренней поверхности костей черепа. Поскольку в возрасте до 2-х лет и после 60-ти лет твердая оболочка плотно спаяна с костями черепа, то в эти возрастные периоды гематомы эпидуральной локализации наблюдаются крайне редко. В среднем эпидуральная гематома составляет около 1-1,5% от всех черепно-мозговых травм, однако при тяжелых ЧМТ она встречается у 9% пострадавших. В таких случаях эпидуральная гематома может сочетаться с ушибом головного мозга и субдуральной гематомой.
Наиболее часто эпидуральная гематома встречается среди молодых людей 16-25 лет. В этой возрастной категории 75% случаев составляют лица мужского пола. Среди детей младшего возраста и пожилых эпидуральное кровоизлияние у мальчиков и мужчин отмечается в 2 раза чаще, чем у девочек и женщин. Пациенты с посттравматическими гематомами совместно курируются специалистами в области травматологии и неврологии.
Причины
Источником кровотечения может являться средняя менингеальная артерия и ее ветви, менингеальные вены, венозные синусы и диплоические вены — расположенные в толще костей черепа венозные каналы. Повреждение сосудов зачастую обусловлено вдавленным переломом черепа.
Патогенез
До сих пор нет однозначного мнения о механизме формирования гематомы при эпидуральном кровотечении. Одни авторы утверждают, что вначале в результате травмы возникает отслойка твердой церебральной оболочка, а затем в образовавшейся полости скапливается кровь. Другие специалисты считают, что отслойка оболочки происходит по мере излития и накопления крови.
Обычно эпидуральная гематома в диаметре не превышает 8 см, а ее объем составляет от 80 до 120 мл, хотя может варьировать в диапазоне 30-250 мл. Отличительной особенностью гематомы эпидуральной локализации является уменьшение ее толщины от центра к периферии. Вследствие ограниченного объема полости черепа скопление крови над твердой оболочкой приводит к внутричерепной гипертензии и сдавлению подлежащих тканей мозга.
Симптомы эпидуральной гематомы
Наиболее частой является классическая клиническая картина эпидурального кровоизлияния, характеризующаяся выраженным светлым промежутком. Типична непродолжительная утрата сознания с его последующим восстановлением или сохранением некоторой оглушенности. Пострадавший жалуется на головокружение, слабость, умеренную головную боль. Наблюдается ретро- и конградная амнезия, невыраженная анизорефлексия, некоторая асимметрия носогубных складок, легкие менингеальные знаки, спонтанный нистагм. Состояние первоначально расценивается как легкая или средней тяжести ЧМТ. Длительность светлого промежутка варьирует от 30-40 мин до нескольких часов.
По прошествии светлого периода состояние пострадавшего резко ухудшается. Нарастает головная боль, появляются тошнота и рвота, психомоторное возбуждение сменяется быстро прогрессирующим расстройством сознания: от оглушенности до сопора и комы. Иногда наблюдается стремительное угасание сознания с переходом сразу в кому. Отмечается брадикардия, артериальная гипертензия; в неврологическом статусе — нарастающий брахиоцефальный парез (парез лицевого нерва и мышечная слабость в верхней конечности) с противоположной гематоме стороны. На стороне гематомы наблюдается расширение зрачка, а затем и отсутствие реакции на свет. В отдельных случаях эпидуральной гематомы на первый план выходит очаговая симптоматика (парез, анизокория), опережающая развитие симптомов сдавления головного мозга.
Нередко эпидуральная гематома протекает со стертым светлым периодом. Как правило, в таких случаях первоначально происходит глубокое нарушение сознания (кома), и ЧМТ расценивается как тяжелая. Спустя несколько часов кома сменяется сопором, становиться возможен некоторый словесный контакт с пациентом. По поведению пострадавшего становиться понятно, что у него интенсивная головная боль. Обычно отмечается легкий или умеренный гемипарез. Такой не ярко выраженный светлый период может продолжаться от нескольких минут до суток.
Вслед за этим состояние ухудшается: нарастает возбуждение, которое затем переходит в кому, усугубляется парез вплоть до полной плегии контралатеральных гематоме конечностей. Возможна горметония (тонические сокращения мышц паретичных конечностей), тяжелые вестибулярные и глазодвигательные расстройства, прочие проявления поражения ствола мозга. Возникают нарушения со стороны витальных функций.
Относительно редко встречается эпидуральная гематома без светлого периода. Наблюдается обычно при тяжелой ЧМТ с множественным повреждением головного мозга. Коматозное состояние развивается сразу же после травмы и остается без изменений.
Подострая эпидуральная гематома отличается большой продолжительностью светлого периода (до 10-12 суток). В этот промежуток сознание пострадавшего преимущественно ясное, отмечается склонность к брадикардии, отдельные легкие очаговые симптомы. В последующем происходит постепенное, иногда волнообразное, усугубление нарушений сознания до глубокого оглушения, которому предшествует сильная головная боль и возбуждение. На глазном дне при офтальмоскопии могут выявляться застойные диски зрительного нерва, свидетельствующие о церебральной компрессии.
Очаговые проявления, которыми сопровождается эпидуральная гематома, зависят от ее расположения. При кровоизлиянии в парасагиттальной области доминируют пирамидные расстройства с наибольшей выраженностью пареза в стопе. Эпидуральная гематома лобной доли сопровождается нарушениями психики с лобной окраской при малой выраженности прочей очаговой симптоматики. Эпидуральная гематома затылочной области проявляется выпадением одноименных полей зрения — гомонимной гемианопсией.
Диагностика
Эпидуральная гематома диагностируется неврологом или нейрохирургом при участии травматолога по данным анамнеза и типичным клиническим проявлениям: расстройство сознания, односторонний мидриаз и контралатеральный ему гемипарез, брадикардия и т. д. Диагностический минимум:
Лечение эпидуральной гематомы
Консервативное лечение под постоянным динамическим контролем объема гематомы возможно в случаях, когда эпидуральная гематома не превышает в размере 30-50 мл, не вызывает грубой и прогрессирующей симптоматики, не сопровождается признаками компрессии мозга.
В большинстве случаев проводится хирургическое лечение. Над местом предполагаемой локализации гематомы делают фрезевое отверстие в черепе. При быстром нарастании церебральной компрессии через отверстие аспирируют часть гематомы, а потом производят полноценную трепанацию черепа с полным удалением эпидуральной гематомы, поиском и перевязкой поврежденного сосуда. При кровотечении из вен их коагулируют и тампонируют гемостатической губкой. При повреждении синусов производят их пластику и тампонаду. При кровотечении из диплоических вен применяют хирургический воск.
Операция проводится на фоне противоотечной, гемостатической и симптоматической терапии. В восстановительном периоде применяют рассасывающие и нейрометаболические препараты, для скорейшего восстановления силы в мышцах паретичных конечностях проводят массаж и лечебную физкультуру.
Прогноз
Около четверти эпидуральных кровоизлияний оканчиваются летальным исходом. Прогноз зависит от объема гематомы, возраста пострадавшего, сроков проведения хирургического лечения. При проведении операции на этапе умеренной декомпенсации смертность минимальная, преимущественно отмечается хорошее восстановление утраченных неврологических функций. Благоприятный исход также имеет проведенное в соответствии со строгими показаниями консервативное лечение подострых гематом малого размера. Тревожный прогноз имеют гематомы, прооперированные на этапе декомпенсации. В таких случаях смертность доходит до 40%, у выживших зачастую отмечается значительный неврологический дефицит.
Публикации в СМИ
Гематома эпидуральная
Гематома эпидуральная — локальное скопление крови в пространстве между внутренней поверхностью черепа и наружным листком твёрдой мозговой оболочки (эпидуральное пространство).
Эпидемиология. Эпидуральную гематому выявляют у 1% пациентов, госпитализированных по поводу ЧМТ (что в два раза меньше частоты острой субдуральной гематомы). У мужчин развивается в 4 раза чаще, чем у женщин. Чаще всего развивается у молодых мужчин, крайне редко возникает в возрасте до 2 и после 60 лет.
Этиология и патогенез. Согласно «классическим» представлением возникновение эпидуральной гематомы обусловлено переломом височной кости с повреждением средней оболочечной артерии в месте её прохождения в костном желобке в области птериона. Возникающее кровотечение приводит к отслоению твёрдой мозговой оболочки от кости с формированием гематомы. Альтернативная точка зрения — отслоение твёрдой мозговой оболочки происходит первично, а кровотечение возникает вторично.
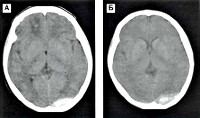
Диагностика. При КТ выявляют линзовидное гиперплотностное объёмное образование, прилежащее к костям свода черепа. Чувствительность КТ — 100%, специфичность — 84% (в остальных 16% эпидуральная гематома может быть похожа на субдуральную). Перелом височной кости на краниограммах выявляют только у 60% больных.
Лечение. В большинстве случаев наличие эпидуральной гематомы — показание к срочному оперативному вмешательству.
Прогноз. При своевременной диагностике и лечении (в «светлом промежутке») летальность составляет 5–10%. Если эпидуральная гематома протекает без «светлого промежутка» летальность повышается до 20–25%. Примерно у 20% пациентов с эпидуральной гематомой также выявляют сопутствующую субдуральную гематому, в таких случаях прогноз значительно хуже, летальность может достигать 90% (как и при запоздалом оперативном вмешательстве).
Синонимы • Гематома экстрадуральная • Гематома внутричерепная надоболочечная
МКБ-10 • S06.4 Эпидуральное кровоизлияние
Примечание: Примерно в 5% случаев эпидуральная гематома возникает в задней черепной ямке (чаще у больных в возрасте до 20 лет). Более чем в 80% случаев у больных имеется перелом затылочной кости. Клинические проявления гематомы обусловлены компрессией структур задней черепной ямки с развитием окклюзионной гидроцефалии на уровне IV желудочка. Оперативное лечение показано в симптоматических случаях. Общая летальность составляет около 26%.
Код вставки на сайт
Гематома эпидуральная
Гематома эпидуральная — локальное скопление крови в пространстве между внутренней поверхностью черепа и наружным листком твёрдой мозговой оболочки (эпидуральное пространство).
Эпидемиология. Эпидуральную гематому выявляют у 1% пациентов, госпитализированных по поводу ЧМТ (что в два раза меньше частоты острой субдуральной гематомы). У мужчин развивается в 4 раза чаще, чем у женщин. Чаще всего развивается у молодых мужчин, крайне редко возникает в возрасте до 2 и после 60 лет.
Этиология и патогенез. Согласно «классическим» представлением возникновение эпидуральной гематомы обусловлено переломом височной кости с повреждением средней оболочечной артерии в месте её прохождения в костном желобке в области птериона. Возникающее кровотечение приводит к отслоению твёрдой мозговой оболочки от кости с формированием гематомы. Альтернативная точка зрения — отслоение твёрдой мозговой оболочки происходит первично, а кровотечение возникает вторично.
Диагностика. При КТ выявляют линзовидное гиперплотностное объёмное образование, прилежащее к костям свода черепа. Чувствительность КТ — 100%, специфичность — 84% (в остальных 16% эпидуральная гематома может быть похожа на субдуральную). Перелом височной кости на краниограммах выявляют только у 60% больных.
Лечение. В большинстве случаев наличие эпидуральной гематомы — показание к срочному оперативному вмешательству.
Прогноз. При своевременной диагностике и лечении (в «светлом промежутке») летальность составляет 5–10%. Если эпидуральная гематома протекает без «светлого промежутка» летальность повышается до 20–25%. Примерно у 20% пациентов с эпидуральной гематомой также выявляют сопутствующую субдуральную гематому, в таких случаях прогноз значительно хуже, летальность может достигать 90% (как и при запоздалом оперативном вмешательстве).
Синонимы • Гематома экстрадуральная • Гематома внутричерепная надоболочечная
МКБ-10 • S06.4 Эпидуральное кровоизлияние
Примечание: Примерно в 5% случаев эпидуральная гематома возникает в задней черепной ямке (чаще у больных в возрасте до 20 лет). Более чем в 80% случаев у больных имеется перелом затылочной кости. Клинические проявления гематомы обусловлены компрессией структур задней черепной ямки с развитием окклюзионной гидроцефалии на уровне IV желудочка. Оперативное лечение показано в симптоматических случаях. Общая летальность составляет около 26%.
Эпидуральная гематома
Мы оказываем помощь пациентам с нейрохирургической патологией головного и спинного мозга, осложненными повреждениями и заболеваниями черепа и позвоночника, периферической нервной системы с 1959 года.
🕮 Чтение займет 4 минуты
Получить консультацию по Эпидуральная гематома
Описание эпидуральной гематомы
Эпидуральная гематома является следствием черепно-мозговой травмы и представляет собой скопление крови между твердой мозговой оболочкой и костями черепа. Доступные контакту пациенты с эпидуральными гематомами предъявляют жалобы на головную боль, интенсивность которой нарастает. Нередко головная боль сопровождается многократной рвотой.
Признаки
Характерным признаком эпидурального кровоизлияния является наличие так называемого «светлого промежутка», которая проявляется непродолжительной потерей сознания с его последующим восстановлением.
Симптомы
по прошествию светлого промежутка (длительность которого составляет от 30 минут до нескольких часов).
Последствия
Ясное сознание прогрессивно сменяется расстройством сознания до комы. Отмечается:
По достижению комы наступают тяжелые расстройства жизненно важных функций.
Нередко эпидуральная гематома протекает со стертым светлым периодом, в таких случаях первоначально происходит глубокое нарушение сознания до комы, которая спустя несколько часов сменяется сопором.
Возможен некоторый словесный контакт с пациентом, такой неярко выраженный светлый период может продолжаться от нескольких минут до суток.
Вслед за этим состояние ухудшается, нарастает возбуждение, которое затем переходит в кому, с последующим нарушением со стороны жизненно важных функций.
Значительно реже встречается эпидуральная гематома без светлого периода. Наблюдается обычно при тяжелой ЧМТ с множественным повреждением головного мозга. Коматозное состояние развивается сразу же после травмы и остается без изменений.
Диагностика
Единственным достоверным методом, который позволяет выявить эпидуральную гематому, уточнить её локализацию и размер, является компьютерная томография. На КТ головного мозга эпидуральная гематома выглядит как двояковыпуклая линза.
Лечение и прогноз
Консервативное лечение под постоянным динамическим контролем объема гематомы возможно в случаях, когда эпидуральная гематома не вызывает симптоматики и не сопровождается признаками компрессии мозга. В остальных случаях проводится хирургическое лечение, которое заключается в выполнении трепанации черепа, удалении гематомы и устранении кровотечения.
По завершению удаления гематомы удаленный костный лоскут может быть:
Смертность при данной патологии составляет до 40%, у выживших пациентов зачастую отмечается значительный неврологический дефицит.
В послеоперационном периоде пациенты получают комплексную реабилитационную терапию.
Кровоизлияние в мозг при родовой травме
Внутричерепные кровоизлияния возникают вследствие повреждения сосудов головного мозга или в результате разрыва сосудов твердой мозговой оболочки.
Различают 4 основных типа внутричерепных кровоизлияний у новорожденных: субдуральные, первичные субарахноидальные, интра- и перивентрикулярные, внутримозжечковые. В их патогенезе основную роль играют травма и гипоксия.
Различные типы внутричерепных кровоизлияний, как и основные патогенетические механизмы их развития, могут сочетаться у одного ребенка, но в клиническом симптомокомплексе всегда доминирует один из них и клиническая симптоматика зависит, соответственно, не только от нарушения мозгового кровообращения, но и от его локализации, а также от степени тяжести механического повреждения головного мозга.
Частота внутричерепных кровоизлияния очень варьирует. Среди доношенных она сосгавляет 1:1000, у недоношенных с массой тела менее 1500 г доходит до 50%.
Что провоцирует / Причины Кровоизлияния в мозг при родовой травме:
— родовой травматизм;
— перинатальная гипоксия и вызванные ею тяжелые гемодинамические (особенно выраженная артериальная гипотензия) и метаболические нарушения (патологический ацидоз, чрезмерная активация перекисного окисления липидов);
— перинатальные особенности коагуляционного и тромбоцитарного гемостаза (в частности, дефицит витамин К-зависимых факторов коагуляционного гемостаза):
— малый гестационный возраст ребенка;
— внутриутробные вирусные и микоплазмениые инфекции, вызывающие как поражение стенки сосудов, так и печени, моз. а;
— нерациональные уход и иатрогенные вмешательства (быстрые внутривенные вливания, неконтролируемая чрезмерная кнслородотерапия и др.;
Предрасполагающие факторы: несоответствие размеров головы плода и родовых путей, быстрые или стремительные роды, неправильное наложение акушерских полостных щипцов, вакуум-экстракцич плода, родоразрешение путем кесарево сечения, хроническая внутриутробная гипоксия.
Патогенез (что происходит?) во время Кровоизлияния в мозг при родовой травме:
Субдуральные, эпидуральные и кровоизлияния в мозжечок являются следствием травматического повреждения в родах (возникает чрезмерное сдавление черепа в вертикальной и лобно-затылочной плоскостям с разрывом поверхностных вен больших полушарий или венозных синусов задней черепной ямки); внутрижелудочковые (субарахноидальные и пери- интравентрикулкрные кровоизлияния чаще возникают у недоношенные детей и обусловлены преимущественно гипоксически-ишемическим повреждением эндотелия капилляров и венул с развитием венозного застоя и последующим появлением мелкоточечных кровоизлияний в вещество мозга.
К основным причинным факторам нарушенного гемостаза у всех детей с ВЧК можно 01 нести также дефицит прокоагулянтов и широкого спектра, других факторов свертывающей, антисвертывающей и фибринолитической систем, предрасполагающих к ишемически-тромботическим поражениям мозга.
Симптомы Кровоизлияния в мозг при родовой травме:
Наиболее типичными проявлениями любых внутричерепных кровоизлияний у новорожденных являются:
1. внезапное ухудшение общего состояния ребенка с развитием различных вариантов синдрома угнетения с периодически возникающими признаками гипервозбудимости;
2. изменение характера крика;
3. выбухание большого родничка или его напряжение,
4. аномальные движения глазных яблок;
5. нарушения терморегуляции (гипо- или гипер.1 армия);
6. вегетовисцеральные расстройства (срыгивания, патологическая убыль массы тала, метеоризм, неустойчивый стул, тапхипноэ, тахикардия, расстройства периферического кровообращения);
7. псевдобульбарные и двигательные расстройстра, судороги;
8. прогрессирующая постгеморрагическая анемия;
9. ацидоз, гипорбилирубгнемия и другие метаболические нарушения;
10. присоединение соматических заболеваний (менингит, сепсис, пневмония, сердечнососудистая и надпочечниковая недостаточности, др.).
Конвекситальные субдуральные гематомы, обусловленные разрывом поверхностных церебральных вен, отличаются минимальными клиническими симптомами (беспокойство, срыгивание, рвота, напряжение большого родничка, симптом Грефе, периодическое повышение температуры тела, признаки локальных мозговых расстройств) или их отсутствием и выявляются только при инструментальном обследовании ребенка.
Первичные субарахноидальные кровоизлияния наблюдаются наиболее часто. Возникают при повреждении сосудов различного калибра внутри субарахноидального пространства, мелких вен лептоменингеальных сплетений или соединительных вен субарахноидального пространства. Их называют первичными в отличие от вторичных субарахноидальных кровоизлияний, при которых кровь попадает в субарахноидальное пространство в результате интра- и перивентрикулярных кровоизлияний, разрыва аневризмы. Субарахноидальные кровоизлияния возможны также при тромбоцитопении, геморрагическом диатезе, врожденном ангиоматозе. При первичных субарахноидальных кровоизлияниях кровь скапливается между отдельными участками головного мозга, преимущественно в задней черепной ямке, височных областях. В результате обширных кровоизлияний вся поверхность головного мозга покрыта как бы красной шапкой, мозг отечен, сосуды переполнены кровью. Субарахноидальные кровоизлияния могут сочетаться с мелкими паренхиматозными.
Клиническая картина неврологических расстройств зависит от тяжести кровоизлияния, сочетания с другими нарушениями (гипоксией, кровоизлияниями другой локализации). Чаще встречаются легкие кровоизлияния с такими клиническими проявлениями, как срыгивание, тремор рук, беспокойство, повышение сухожильных рефлексов. Иногда неврологическая симптоматика может появиться только на 2-3-й день жизни после прикладывания ребенка к груди. При массивных кровоизлияниях дети рождаются в асфиксии, у них наблюдаются беспокойство, нарушение сна, общая гиперестезия, ригидность мышц затылка, срыгивание, рвота, нистагм, косоглазие, симптом Грефе, тремор, судороги. Мышечный тонус повышен, сухожильные рефлексы высокие с расширенной зоной, ярко выражены все безусловные рефлексы. На 3-4-й день жизни иногда отмечают синдром Арлекина, проявляющийся изменением окраски половины тела новорожденного от розового до светло-красного цвета; другая половина бывает бледнее, чем в норме. Отчетливо этот синдром выявляется при положении ребенка на боку. Изменение окраски тела может наблюдаться в течение от 30 с до 20 мин, в этот период самочувствие ребенка не нарушается. Синдром Арлекина рассматривают как патогномоничный признак черепно-мозговой травмы и асфиксии новорожденного.
Интермиттирующее течение характеризуется аналогичными, но менее выраженными клиническими синдромами и «волнообразным течением, когда за внезапным ухудшением следует улучшение состояния ребенка. Эти чередующиеся периоды повторяются несколько раз в течение 2 суток, пока не наступает стабилизация состояния или летальный исход. При этом варианте течения патологического процесса также отмечаются выраженные метаболические нарушения.
Бессимптомное или малосимптомное течение наблюдается примерно у половины детей интравентрикулярным кровоизлиянием. Неврологические расстройства преходящи и нерезко выражены, метаболические изменения минимальны.
Кровоизлияния в мозжечок возникают в результате массивных супратенториальных внутрижелудочковых кровоизлияний у доношенных детей и кровоизлияний в зародышевый матрикс у недоношенных. Патогенетические механизмы включают сочетание родовой травмы и асфиксии. Клинически характеризуются быстрым прогрессирующим течением, как при субдуральных кровоизлияниях в заднюю черепную ямку: нарастают дыхательные расстройства, снижается гематокрит, быстро наступает летальный исход. Возможно и менее острое течение патологии, проявляющейся атонией, арефлексией, сонливостью, апноэ, маятникообразными движениями глаз, косоглазием.
Паренхиматозные (внутримозговые) кровоизлияния возникают чаще при повреждении концевых (терминальных) ветвей мозговых артерий. При мелкоточечных геморрагиях симптомы нетипичны и слабо выражены: вялость, срыгивания, снижение мышечного тонуса и рефлексов, нистагм, симптом Грефе и др. При крупных гематомах клиника отчетливая и проявляется симптомами, характерными для ПИВК.
Нетипичные внутричерепные кровоизлияния у новорожденных могут быть обусловлены аномалиями сосудов, опухолями, коагулопатиями, геморрагическим инфарктом. Наиболее частой разновидностью геморрагических диатезов является К-витаминодефицитный геморрагический синдром, гемофилия А, изоиммунная тромбоцитопеническая пурпура новорожденных. Геморрагические расстройства у новорожденных могут быть обусловлены также врожденной тромбоцитопатией вследствие назначения матери перед родами ацетилсалициловой кислоты, сульфаниламидных препаратов, при этом кровоизлияния бывают в основном субарахноидальные, нетяжелые. Неонатальные внутричерепные кровоизлияния могут вызвать врожденные артериальные аневризмы, артериовенозные аномалии, коарктация аорты, опухоли головного мозга (тератома, глиома, медуллобластома).
У недоношенных детей ВЧК могут протекать бессимптомно или с бедной нетипичной клиникой; с доминированием признаков дыхательных расстройств, приступов апноэ; с превалированием синдрома общего угнетения или синдрома повышенной возбудимости и т.д.
Диагностика Кровоизлияния в мозг при родовой травме:
Диагноз субдуральной гематомы устанавливают на основании клинического наблюдения и инструментального обследования. Быстро нарастающие стволовые симптомы позволяют заподозрить гематому задней черепной ямки, возникшую в результате разрыва намета мозжечка или других нарушений. При наличии неврологических симптомов можно предположить конвекситальную субдуральную гематому. Люмбальная пункция в этих случаях не желательна, т.к. она может спровоцировать вклинение миндалин мозжечка в большое затылочное отверстие при субдуральной гематоме задней черепной ямки или височной доли в вырезку намета мозжечка при наличии большой односторонней конвекситальной субдуральной гематомы. Компьютерная томография является наиболее адекватным методом диагностики субдуральных гематом, их можно выявить также с помощью ультразвукового исследования. При трансиллюминации черепа субдуральная гематома в остром периоде контурируется темным пятном на фоне яркого свечения.
Диагноз субарахноидального кровоизлияния устанавливают на основании клинических проявлений, наличия крови и увеличения содержания белка в цереброспинальной жидкости. При трансиллюминации черепа в остром периоде ореол свечения отсутствует, он появляется после рассасывания крови в результате прогрессирования гидроцефалии. Для уточнения локализации патологического процесса проводят компьютерную томографию и ультразвуковое исследование. При компьютерной томографии головного мозга выявляют скопление крови в различных отделах субарахноидального пространства, а также исключают наличие других кровоизлияний (субдурального, внутрижелудочкового) или нетипичных источников кровотечения (опухоли, аномалии сосудов). Метод нейросонографии малоинформативен за исключением массивных кровоизлияний, достигающих сильвиевой борозды (тромб в сильвиевой борозде или ее расширение).
Диагноз кровоизлияния в мозжечок основывается на выявлении стволовых нарушений, признаков повышения внутричерепного давления, данных ультразвукового исследования и компьютерной томографии головного мозга.
Лечение Кровоизлияния в мозг при родовой травме:
При тяжелых разрывах намета мозжечка, серповидного отростка твердой мозговой оболочки и затылочном остеодиастазе терапия не эффективна и дети погибают в результате сдавления ствола мозга. При подостром течении патологического процесса и медленном прогрессировании стволовых симптомов производят оперативное вмешательство с целью эвакуации гематомы. В этих случаях исход зависит от быстроты и точности установления диагноза. При конвекситальных субдуральных гематомах тактика ведения больных может быть различной. При односторонней гематоме с признаками смещения полушарий головного мозга, массивных гематомах с хроническим течением необходима субдуральная пункция для эвакуации излившейся крови и снижения внутричерепного давления. Оперативное вмешательство необходимо при неэффективности субдурального прокола. Если неврологическая симптоматика не нарастает, следует проводить консервативное лечение; дегидратационную и рассасывающую терапию, в результате которой через 2-3 мес происходит образование так называемых стягивающих субдуральных мембран и состояние ребенка компенсируется. К отдаленным осложнениям субдуральной гематомы относят гидроцефалию, судороги, очаговые неврологические симптомы, задержку психомоторного развития.
Лечение субарахноидального кровоизлияния заключается в коррекции дыхательных, сердечно-сосудистых и метаболических нарушений. Повторные люмбальные пункции с целью удаления крови следует производить по строгим показаниям и очень осторожно, медленно выводя цереброспинальную жидкость. При развитии реактивного менингита назначают антибактериальную терапию. При повышении внутричерепного давления необходима дегидратационная терапия. Прогрессирование гидроцефалии и отсутствие эффекта от консервативной терапии является показанием для оперативного вмешательства (шунтирования).
Прогноз субарахноидального кровоизлияния зависит от выраженности неврологических нарушений. При наличии легких неврологических расстройств или асимптомном течении прогноз благоприятный. Если развитие кровоизлияния сочеталось с тяжелыми гипоксическими и (или) травматическими повреждениями, дети, как правило, погибают, а у немногих выживших обычно наблюдаются такие серьезные осложнения, как гидроцефалия, судороги, детский церебральный паралич, задержка речевого и психического развития.
В остром периоде интравентрикулярных и перивентрикулярных кровоизлияний проводят мероприятия по нормализации мозгового кровотока, внутричерепного и артериального давления, метаболических нарушений. Необходимо ограничить излишние манипуляции с ребенком, следить за режимом легочной вентиляции, особенно у недоношенных детей, постоянно контролировать рН, рО2 и рСО2 и поддерживать их адекватный уровень во избежание гипоксии и гиперкапнии. При развившемся интравентрикулярном кровоизлиянии проводят лечение прогрессирующей гидроцефалии; назначают повторные люмбальные пункции с целью удаления крови, снижения внутричерепного давления и контроля за нормализацией цереброспинальной жидкости. Применяют также энтерально препараты, снижающие продукцию цереброспинальной жидкости, такие как диакарб (50-60 мг на 1 кг массы тела в сутки), глицерол (1-2 г на 1 кг массы тела в сутки). Если вентрикуломегалия не нарастает, то диакарб назначают курсами по 2-4 нед. с промежутками в несколько дней еще в течение 3-4 мес. и более. В случаях прогрессирования гидроцефалии и неэффективности консервативной терапии показано нейрохирургическое лечение (вентрикулоперитонеальное шунтирование).
Лечение кровоизлияния в мозжечок заключается в экстренном нейрохирургическом вмешательстве с целью ранней декомпрессии. При прогрессирующей гидроцефалии проводят шунтирование, которое показано примерно половине детей с внутримозжечковыми кровоизлияниями.
Прогноз массивных кровоизлияний в мозжечок, как правило, неблагоприятный, особенно у недоношенных детей. У выживших наблюдаются нарушения, обусловленные деструкцией мозжечка: атаксия, двигательная неловкость, интенционный тремор, дизметрия и др.; в случаях блокады ликворных путей выявляют прогрессирующую гидроцефалию.