Фиброгландулярная ткань молочных желез 25 50 что значит
Плотная грудь: что нужно знать?
Женская грудь состоит из трех основных компонентов: железистая ткань, образующая дольки, протоки и соединительная ткань, которая может быть как жировой, так и фиброзной. У некоторых женщин в груди больше фиброзной ткани больше чем жировой: в таких случаях врач может диагностировать им плотную грудь.
Из-за того, что плотная грудь может затруднить выявление онкологических поражений, женщинам особенно важно быть осведомленными о плотности своей груди.
Плотность молочных желез измеряется количеством жировой ткани в груди: чем больше жировой ткани, тем меньше плотность. Согласно статистике 40-50% женщин в возрасте от 40 до 74 лет имеют плотную грудь.
По данным Национального института рака (National Cancer Institute, США), у женщин с плотной грудью более вероятно наличие ложноотрицательных маммограмм. Исследования также связывают плотную грудь с повышенным риском развития рака молочной железы.
Несмотря на то, что плотная грудь никоим образом не гарантирует развитие рака молочной железы, эта особенность может способствовать его возникновению. Сегодня врачи проводят исследования, в которых пытаются найти связь между плотностью молочной железы и возникновением рака.
Существуют несколько факторов риска, и в их числе:
Вообще врачи считают, что плотность ткани молочных желез обычно определяется генами.
Врачи классифицируют плотность ткани груди на четыре категории:
Несмотря на то, что для классификации плотности ткани груди врачи используют эти четыре категории, точной формулы, позволяющей отнести плотность груди в ту или иную категорию, не существует.
Существует вероятность, что при диагностике врач может принять за опухоль область очень плотной ткани. Для точной диагностики плотной ткани груди или опухолей могут потребоваться такие методы, как МРТ или 3D-томосинтез.
Способов предотвратить развитие плотной ткани груди не существует. Однако женщина может выбрать образ жизни, который поможет ей снизить риск развития рака молочной железы:
Пока еще не создано лекарств, снижающих плотность груди и, соответственно, снижающих риск развития рака молочной железы у женщин.
Вероятнее всего, на приеме пациентки врач займется изучением дополнительных рисков в отношении рака молочной железы и порекомендует частоту проведения маммографии. Например, если у женщины плотная грудь или рак молочной железы присутствует в семейной истории, то может потребоваться более частая периодичность маммографии.
У женщин с плотной грудью риск развития рака молочной железы гораздо выше. Согласно сведениям, опубликованным National Cancer Institute, у женщины с плотной грудью рак молочной железы развивается в 4-5 раз чаще.
В другом исследовании, результаты которого опубликованы в журнале «Cancer» показано, что женщины с плотной грудью, у которых диагностирован рак молочной железы в одной груди, подвергаются большему риску развития рака во второй.
Женщина с плотной грудью должна проконсультироваться с врачом по поводу индивидуальных рисков развития рака молочной железы. При этом обязательно должно учитываться ее общее состояние здоровья и семейная история. При необходимости, врач составит расписание сканирующих исследований для оценки состояния груди.
Так, например, Американское Онкологическое Общество рекомендует женщинам 45-54 лет делать маммограмму ежегодно. После 55 лет некоторые женщины могут переключаться на режим обследований раз в 2 года.
В Профессорской клинике можно выполнить такие диагностические процедуры как УЗИ молочных желез и анализ на онкомаркеры рака молочной железы.
Также в клинике ведет прием пациентов онколог-маммолог, врач высшей квалификационной категории Оболенский Александр Андреевич, у которого можно получить консультацию по поводу рисков, возникающих из-за плотной груди.
Уточнить информацию, записаться на прием к специалисту можно по единому телефону в Перми 206-07-67 или на нашем сайте.
Типы строения молочных желез
Повышенная плотность молочных желез при мамографии считается фактором риска в развитии рака, а распознание типа строения является важным фактором в визуализации молочных желез, повышающим чувствительность мамографического скрининга. Женщины относяшиеся к группе риска должны проходить скрининг чаще и / или с применением дополнительных проекций.
Классификации
Пионерами в разработке классификации плотности молочных желез были Леборн (Leborgne) в 1953 году и Вулф (Wolfe) в 1967 году, описавшие повышенный риск развития рака в плотной молочной железе, но первая качественная классификация маммографических видов плотности была описана Вулфом в 1976 году.
1) Классификация Вульфа (Wolf)
Вулф разделил маммограммы на четыре типа строения (N1, P1, P2 и DY) в зависимости от соотношения / преобладания жировой и железистой ткани:
Позднее Вульф добавил к предыдущим 4 категориям пятую:
2)Классификация Бойда (Boyd)
Альтернативный количественный метод, предложенный Бойдом и его коллегами в 1980 году, основывается на процентном соотношении плотности при маммографии и подразделяетсяся на шесть категорий:
Данный метод был обновлен в 1995 году с использованием компьютерной оценки измерений.
3)BI-RADS классификация плотности
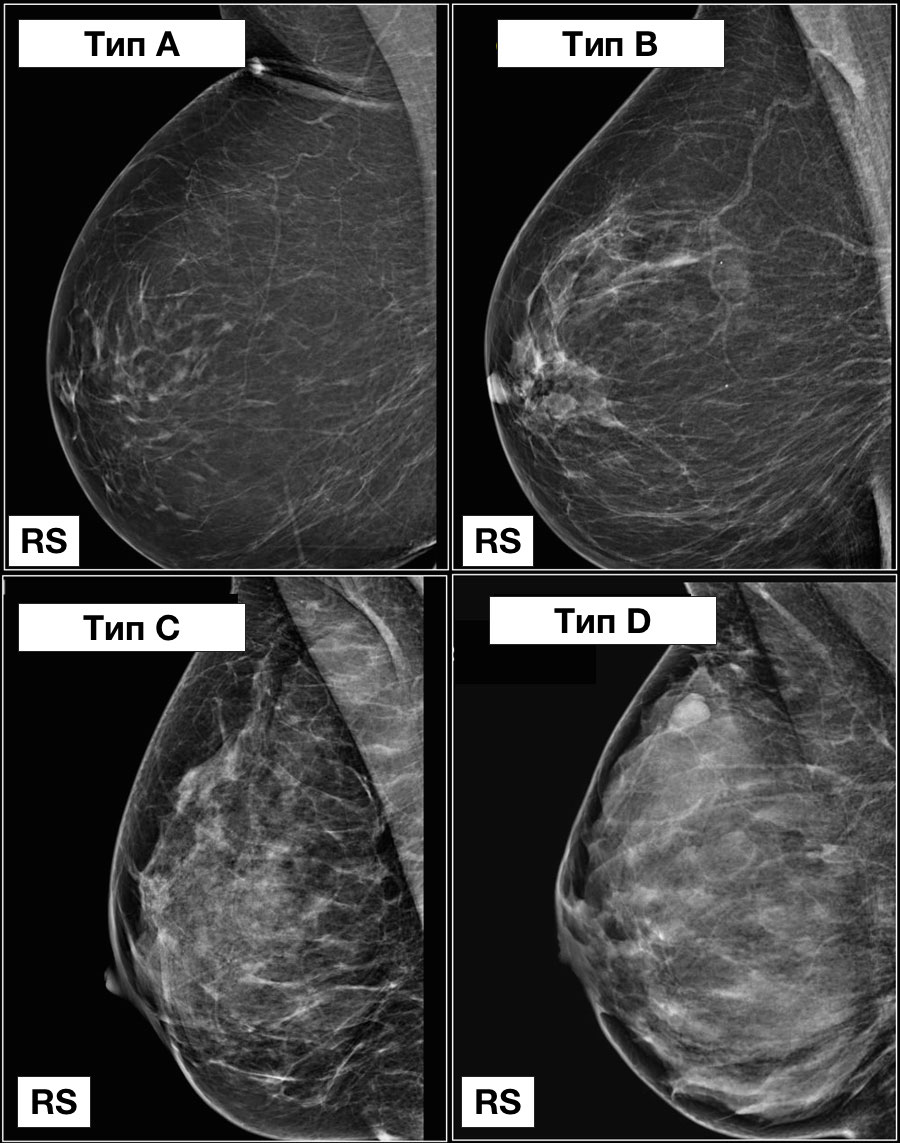
Система BI-RADS также является количественным методом, предложенным Американским колледжем радиологии (2000), и используется в клинической практике радиологии в США и Германии. Классификация BI-RADS является модификацией классификации Вулфа:
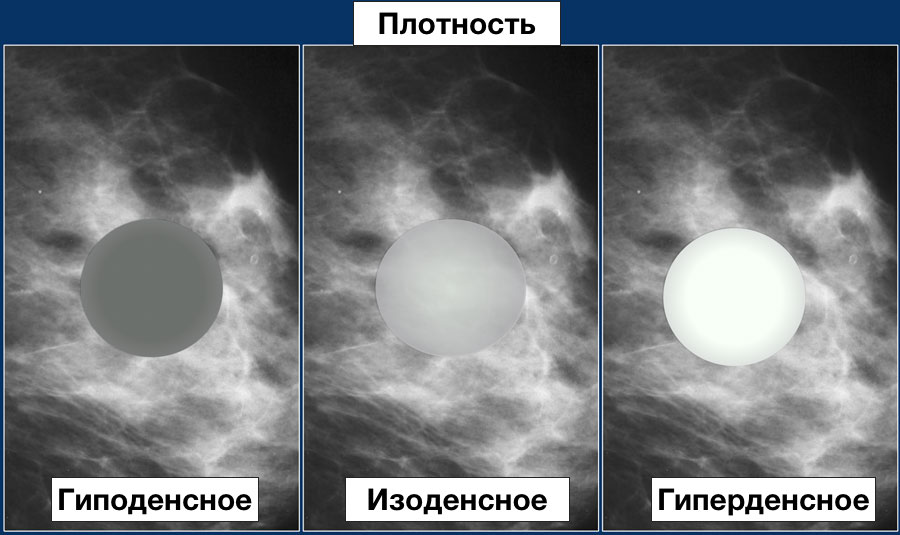
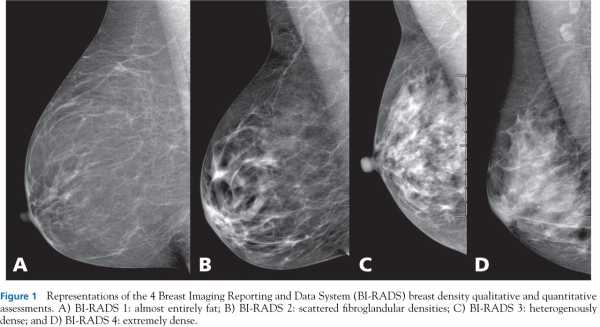
Тип a: молочные железы с преимущественным жировым компонентом, наличие фиброгландулярной ткани менее 25% площади маммограмм
Тип b: есть очаги фиброгландулярной ткани, занимающие от 25 до 50 % площади на маммограммах
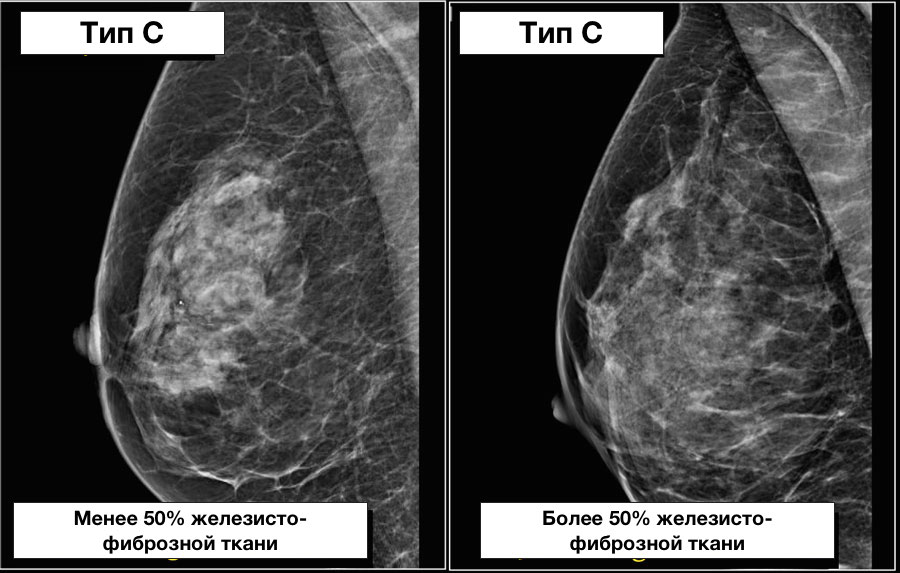
Тип c: молочные железы с гетерогенными плотностями (фиброгландулярная ткань), занимающими от 51 до 75 % площади маммограммы
Тип d: очень плотные молочные железы, процент фиброгландулярной ткани более 75% площади маммограмы.
Позднее введена дополнительная сущность: наличие протезов молочных желёз.
Тип 3 и Тип 4 подразумевает под собой, что интерпретация таких маммограм затруднена, и при чтении могут быть пропущены некоторые образования.
4) Классификация Tabar
Tabár (1997) разделил мамограммы на 5 типов (I to V) основываясь на соотношении гистологических, мамологических данных:
BI-RADS — исследование молочных желез
Рак молочной железы (РМЖ) занимает второе место в структуре онкологической заболеваемости и первое – в структуре онкологической смертности женского населения. Диагностика РМЖ традиционно основана на трех китах – клинический осмотр, маммография (МГ) и ультразвуковое исследование (УЗИ) молочной железы (МЖ).
Для правильной трактовки результатов маммограмм необходимо наличие следующей информации:
Результат скриннинговой маммографии должен быть оформлен в виде стандартизированного протокола. Для исключения пропусков патологии и неправильной интерпретации при расшифровке ММГ целесообразно применять независимую расшифровку снимков двумя врачами (предпочтительно) или повторную (одним врачом через день) с обязательным учетом и сопоставлением результатов предыдущего обследования.
Протокол описания маммограмм должен включать:
Для написания заключения используется система BI-RADS (Breast Imaging Reporting and Data System), и переводе на русский язык — это система интерпретации и протоколирования визуализации молочной железы.
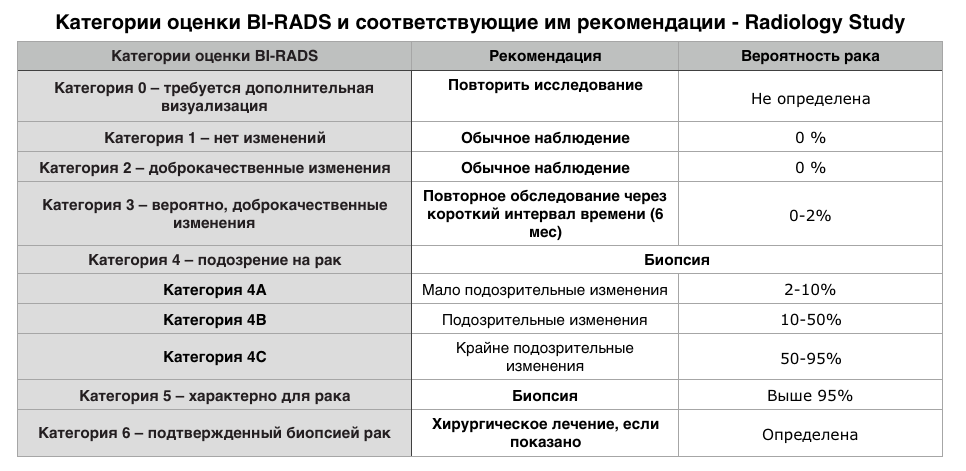
Таблица №1 — категории оценки BI-RADS и соответствующие им рекомендации.
Лексикон или терминология BIRADS
Перед тем как ознакомится с классификацией основанной на наличии патологических признаков, надо освоить самое главное: правильную терминологию понятную как радиологам, так и клиницистам. Такая терминология должна быть стандартизированной, не терпящей двоякого толкования. Это и есть основная задача системы BIRADS. Протоколы описания маммографии/УЗИ/МРТ молочных желёз должны быть изложены структурно, по чёткому стандарту и подчинятся определённым критериям описания, по которым и будет выносится заключение и высказываться рекомендации.
Лексикон при описании маммограмм
Тип строения железы
А. Преобладает жировая ткань.
B. Рассеянные участки фиброзной и железистой ткани.
C. Железа неоднородной плотности с недифференцированными включениями.
D. Железа крайне высокой плотности, на фоне чего затруднена визуализация изменений.
Образование (англ. mass)
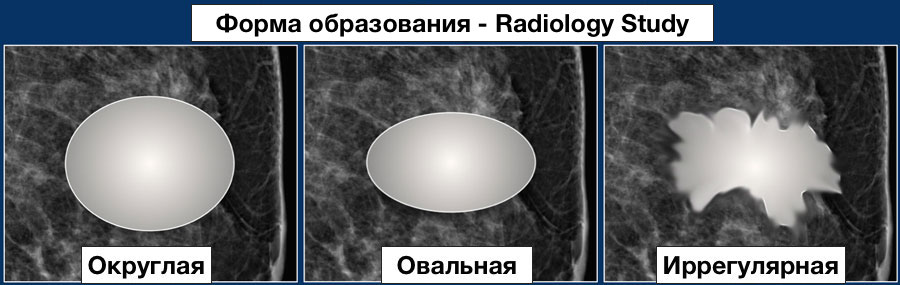
Форма:
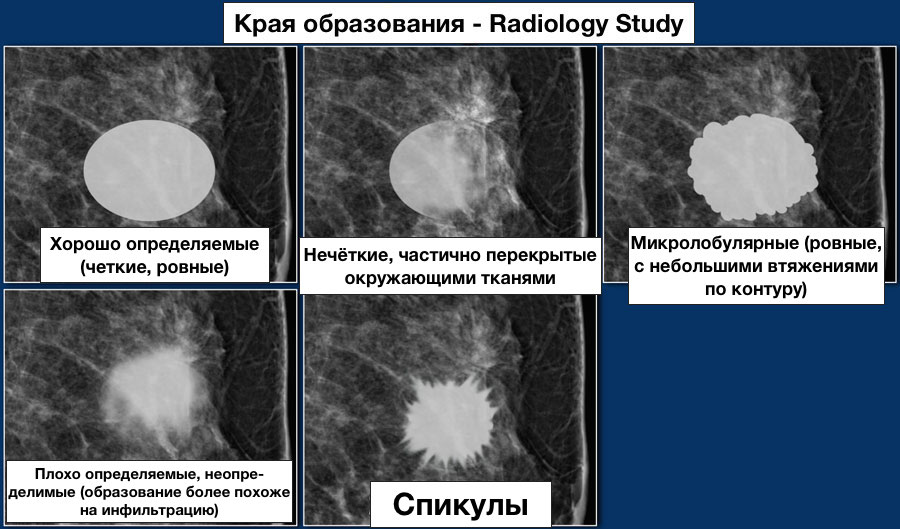
Контур или края:
Плотность образования (плотность образования описывается в сравнении с окружающей тканью железы):
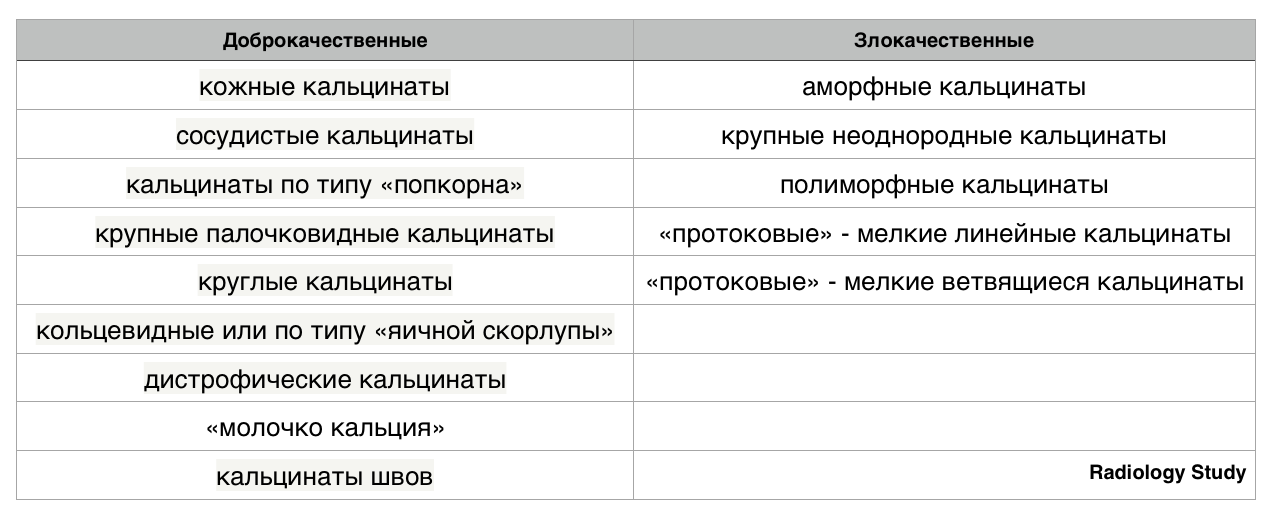
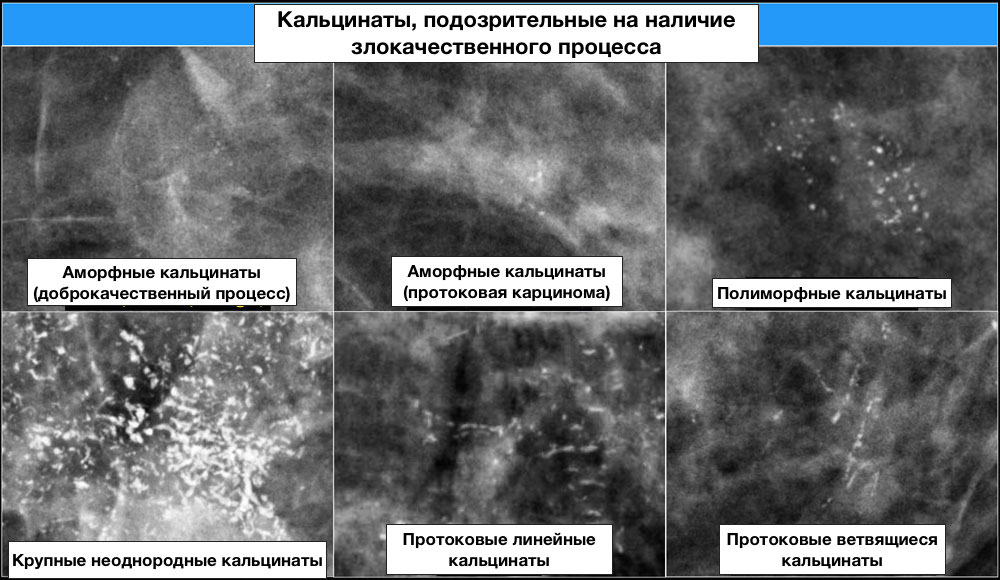
Кальцификаты
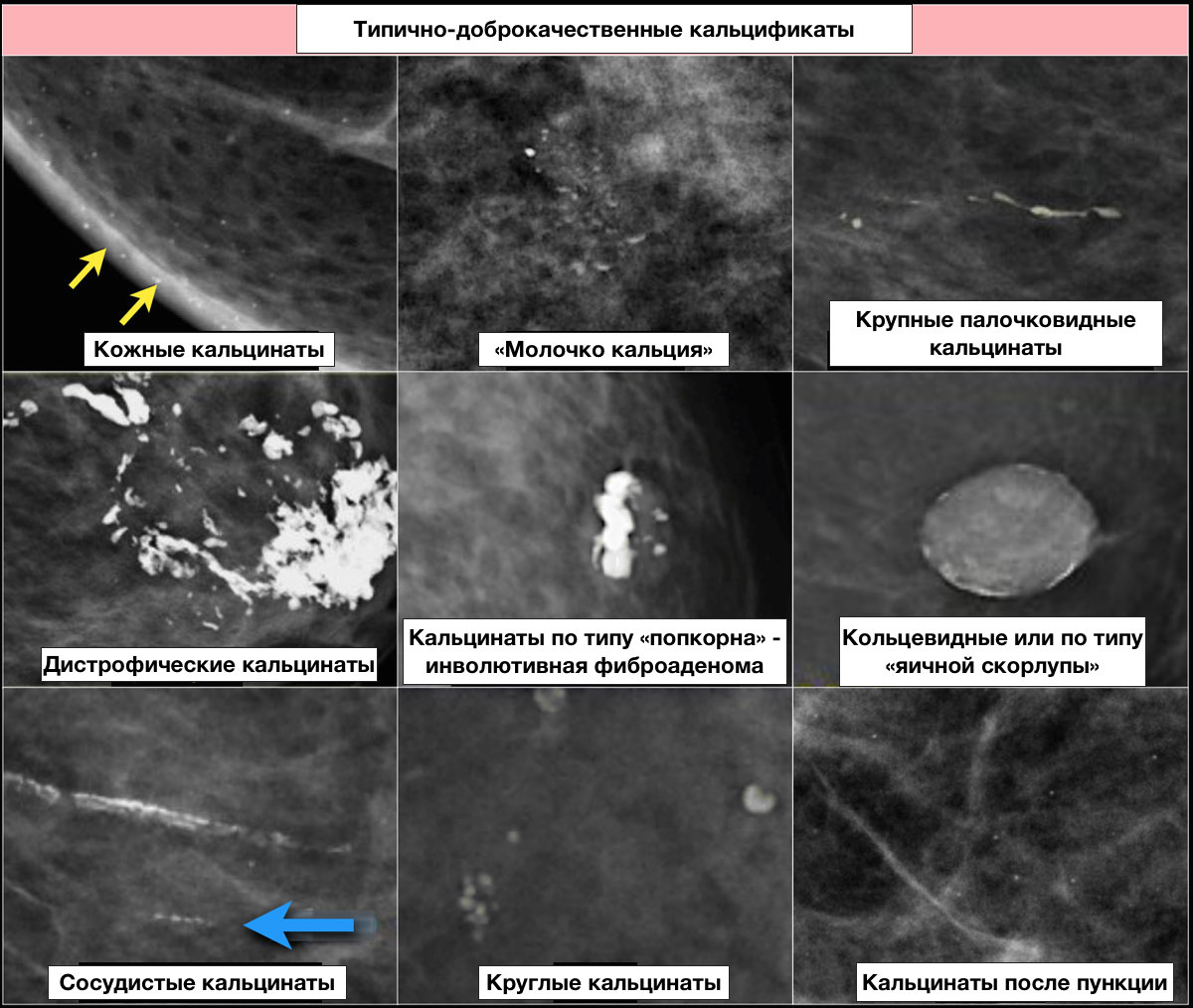
Типично доброкачественные:
Кальцинаты, подозрительные на наличие злокачественного процесса:
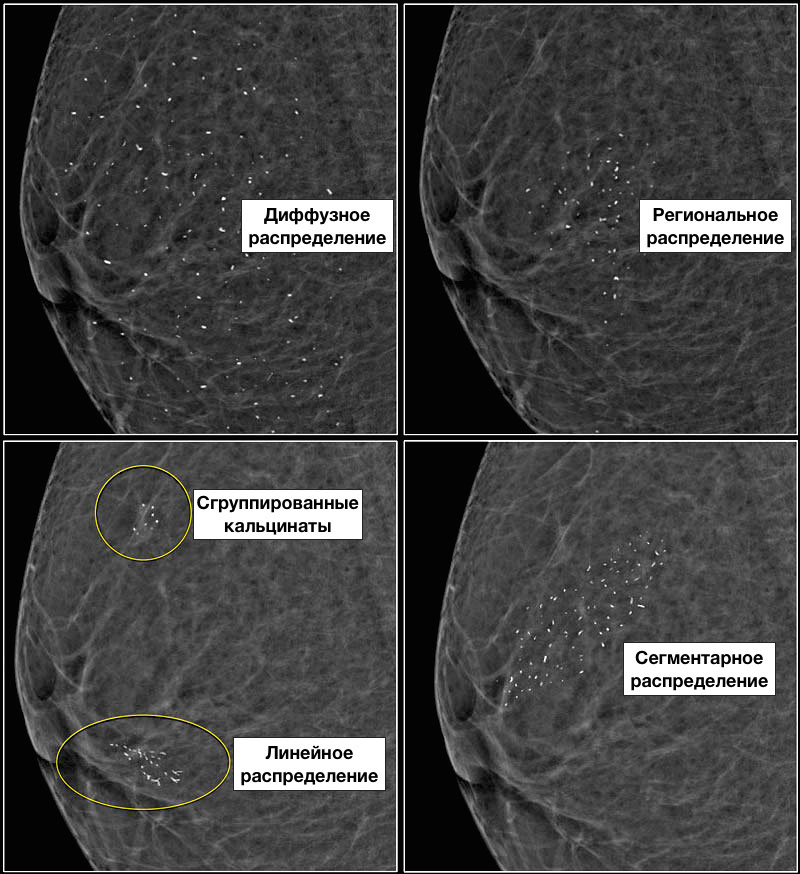
Описание распределения кальцинатов при ММГ:
Нарушение архитектоники
Ассиметрии
Интрамаммарный лимфатический узел
Образование кожи
Солитарно расширенный проток
Дополнительные признаки
Локализация
Лексикон при описании УЗИ молочных желез
Тип строения железы
Образование (англ. mass)
Форма:
Ориентация:
Контур или края:
Эхо-паттерн
Кальцификаты
Дополнительные признаки
Нарушение архитектоники
Изменение кожи
Патологические изменения протока
Отек
Васкуляризация
Упругость
Специальные случаи
Лексикон при описании МРТ молочных желез
Количество железисто-фиброзной ткани
Железы практически полностью состоят:
Фоновое контрастное усиление паренхимы
Степень:
Симметричность контрастного усиление
Очаг (англ. focus) — это точечное усиление, которое можно характеризовать
Образование (англ. mass) —
Форма:
Контур или края:
Зона контрастирования (англ. non-mass enhancement) Распределение:
Паттерн контрастного усиления:
Интрамаммарный лимфоузел — это четко отграниченное, равномерно усиливающееся образование с жировыми воротами (обычно ≤ 1 см)
Кожные образования — это доброкачественные усиливающиеся структуры на коже
Неусиливающиеся структуры
Дополнительные признаки
Локализация поражения
Описание кинетической кривой медленное накопление
Начальная фаза:
Отсроченная фаза:
Категории оценки BI-RADS и соответствующие им рекомендации.
Категории оценки BI-RADS
Категория 0 – требуется дополнительная визуализация
Категория 1 – нет изменений
Категория 2 – доброкачественные изменения
Категория 3 – вероятно, доброкачественные изменения
Повторное обследование через короткий интервал времени (6 мес)
Категория 4 – подозрение на рак
Мало подозрительные изменения
Крайне подозрительные изменения
Категория 5 – характерно для рака
Категория 6 – подтвержденный биопсией рак
Хирургическое лечение, если показано
Ниже представлен пример
Маммография
Протокол описания маммограмм должен включать:
Типы строения молочных желёз при ММГ:
Тип 1: Молочные железы с преимущественным жировым компонентом фиброзно-железистой ткани менее 25% объема МЖ.
Тип 2: Есть очаги фиброзно-железистой ткани, занимающие от 25 до 50% объема МЖ.
Тип 3: Фиброзно-железистая ткань занимает от 51 до 75% площади маммограммы, что может затруднить выявление небольших образований.
Тип4: Очень плотные молочные железы, процент фиброзно-железистой ткани более 75% объема МЖ, что значительно снижает чувствительность ММГ.
Тип5: Наличие имплантатов молочных желёз.
Ниже представлен пример.
Ниже также представлен пример, на котором наглядны представлены молочные железы, относящиеся к одному типу строения, но с разным содержанием железисто-фиброзной ткани в структуре.
Образование по данным маммографии
Образование — это объемная структура, выявляемая в 2-х проекциях (только в двух проекциях) и характеризующаяся формой, контурами (краями), плотностью образования и размером.
Ниже представлена гамартома, которая также известна фиброаденолипома
При определении патологического очага только на одной проекции, его нельзя назвать объёмным образованием, и в данном случае правомерно использовать термин «плотность» (density/abnormal density) с указанием её локализации. В таких случать необходимо либо доказать, что это образование, либо опровергнуть. В любом случае необходимо дополнительное дообследование (таргетные снимки с компрессией, УЗИ и т.д.).
Форма:
Округлая и овальная формы более характерны для доброкачественных новообразований. Неправильная форма чаще встречается при злокачественных процессах. Дольчатая форма образования может при- сутствовать как при злокачественных, так и при доброкачественных процессах, отражая анатомические особенности роста опухоли.
Контуры (края):
Капсула при округлых и овальных узловых образованиях в молочной железе четко дифференцируется при наличии жировой ткани в структуре уплотнения.
Наличие ободка просветления (полного или частичного) в большинстве случаев свидетельствует о доброкачественности процесса (за исключением быстро растущих узловых РМЖ). Ободок просветления лучше визуализируется на прицельных снимках с дозированной компрессией.
Четкость контура образования указывает в основном на доброкачественность процесса (исключая внутрикистозный РМЖ, саркому, медуллярную карциному и т. д.). Применение дополнительных методов обследования (УЗИ) позволяет дифференцировать различные объемные образования с четким контуром.
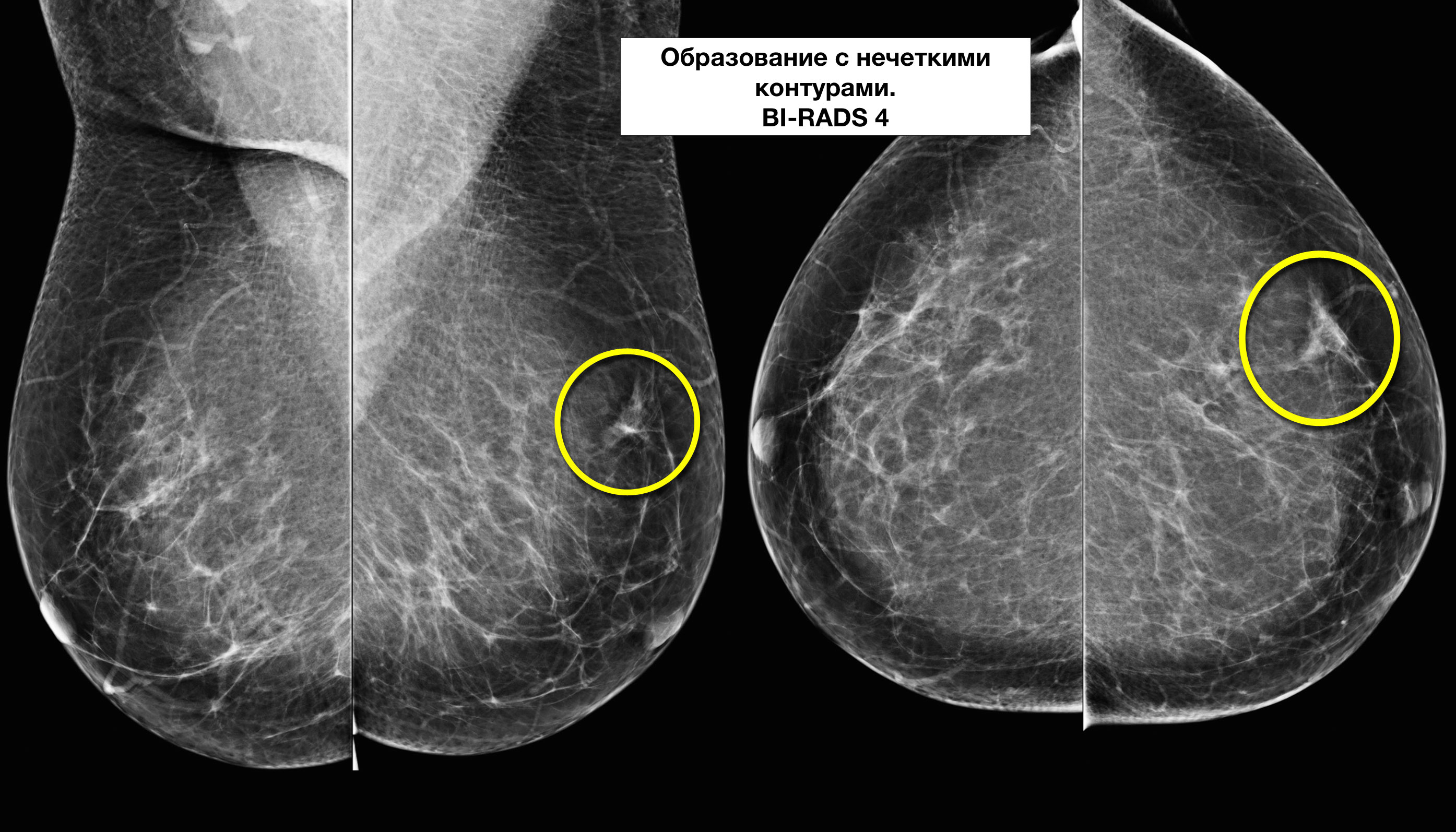
Нечеткость контура узлового образования связана с инфильтрацией окружающих тканей, усилением сосудистого рисунка.
В большинстве случаев нечеткость контура указывает на злокачественность процесса (особенно при спикулообразных тяжах), однако при выявлении «хвоста кометы» необходимы дополнительные исследования – сонография, так как нечеткость контура может встречаться при фиброаденомах, кистах, гематомах, РМЖ в кисте и т. д.
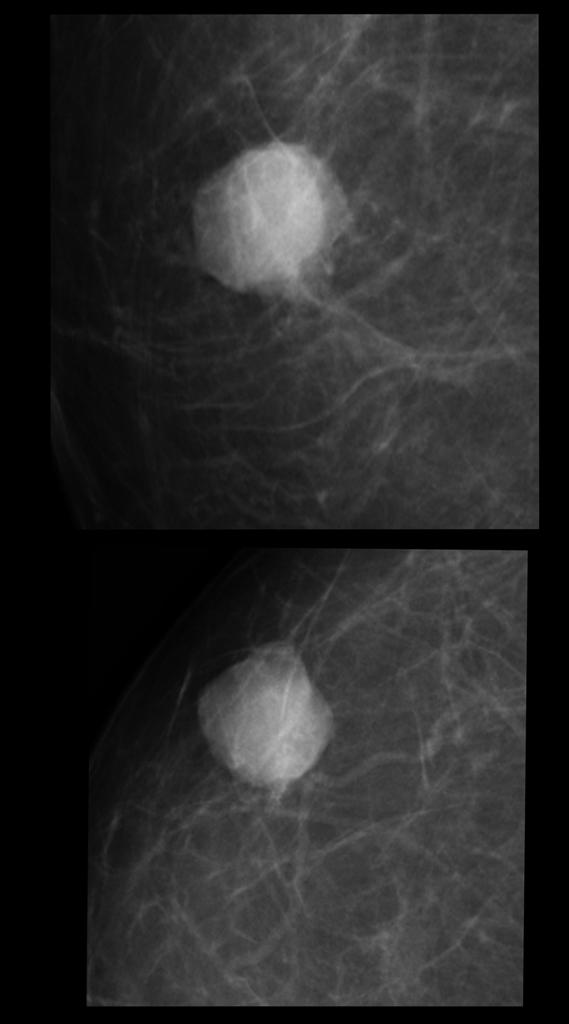
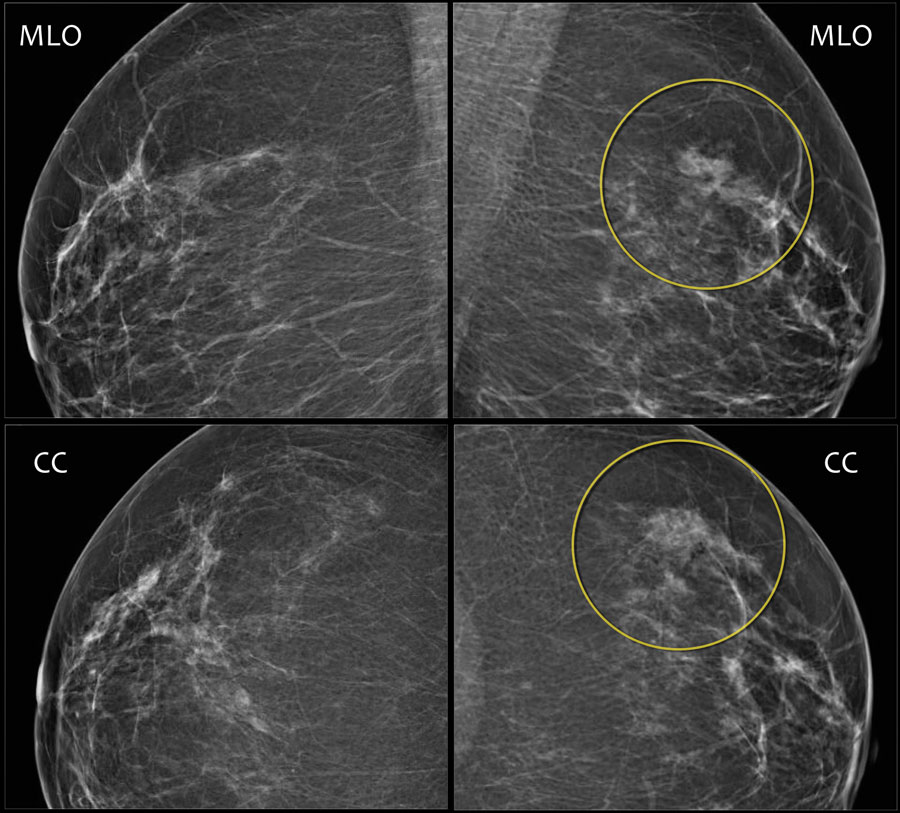
Ниже на представленном снимке визуализируется симптом хвоста кометы.
Размытость контура образования встречается при злокачественных опухолях молочной железы и воспалительных заболеваниях (абсцесс).
Из всех опухолевых и опухолевидных процессов только жировая ткань может выглядеть более прозрачной по сравнению с окружающим фоном молочной железы. Поэтому диагностика липом, жировых кист, галактоцеле и т. д. не представляет трудностей.
Высокое интенсивное затемнение на снимке вызывает любой патологический процесс продуктивного или экссудативного порядка (доброкачественная опухоль, киста, РМЖ, саркома и т. д.).
Затемнения неоднородной плотности обусловлены наличием жировых элементов в патологическом очаге и встречаются при фиброаденолипомах, листовидных опухолях, галактоцеле, гамартомах, увеличении лимфатических узлов.
Только анализ контура, состояния окружающих тканей, структуры образования не всегда позволяет дифференцировать различные процессы в молочной железе. Часто приходится прибегать к УЗ-исследованию. Именно в таких случаях необходимо пользоваться BI-RADS-категорией 0. Необходимость дополнительного исследования.
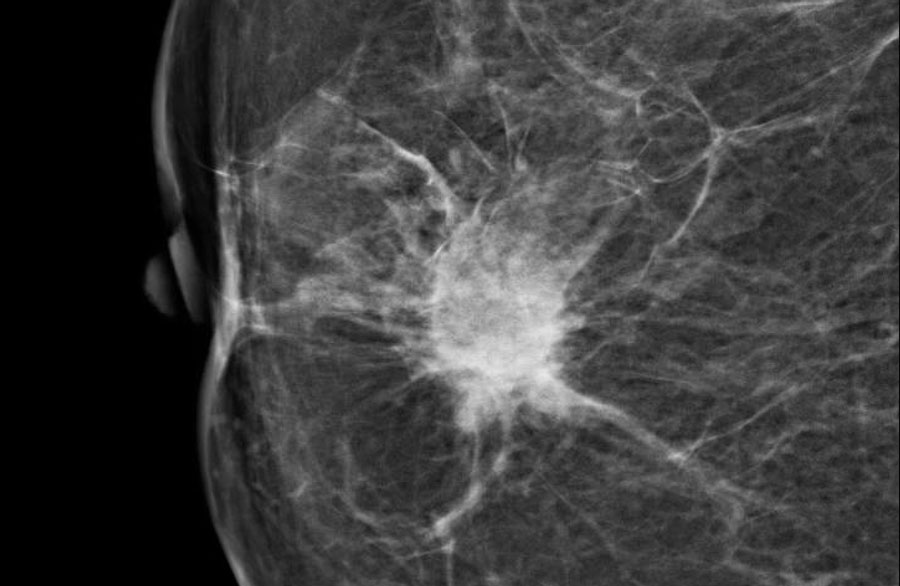
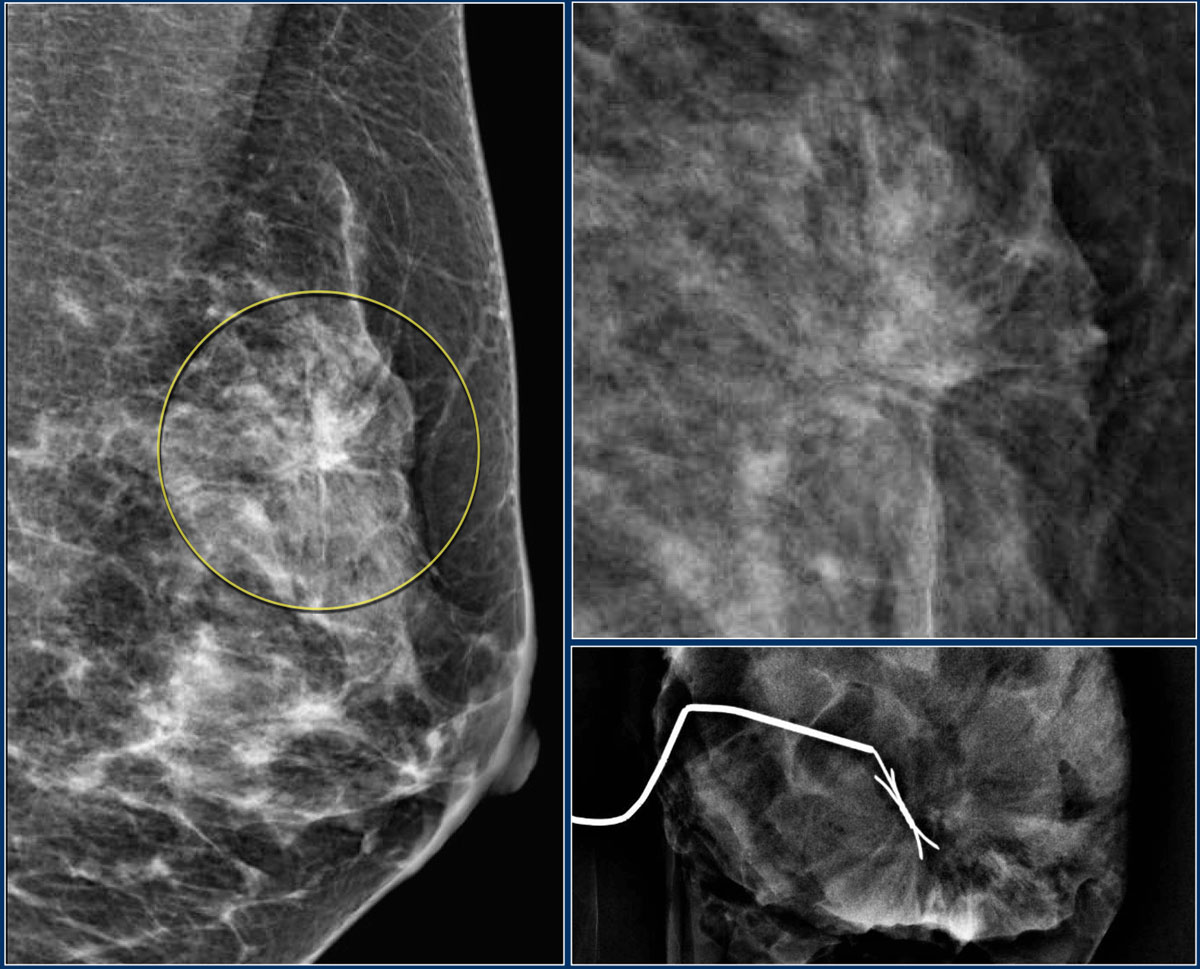
Большинство непальпируемых РМЖ выявляется как маленькие (менее 10 мм) звездчатые структуры. При выявлении тяжистых звездчатых изменений необходим тщательный анализ полученной информации. В первую очередь нужно убедиться, что данные изменения не являются суммацией теней различных структур ткани молочной железы. Для этого необходимо сделать дополнительные прицельные снимки и снимки с увеличением. При подтверждении изменений на дополнительных снимках следует анализ структуры звездчатого поражения. Возможно выявление двух вариантов: «черная звезда» – отсутствует плотный центр в центральной части, множественные овальные или округлые участки просветления, лучистые структуры имеют множество параллельных мелких линий (подобно метле), никогда не достигают кожи; «белая звезда» – плотная центральная часть, выраженные спикулы во всех направлениях, которые достигают кожи.
Выявление «белой звезды» крайне подозрительно на рак молочной железы и требует морфологической верификации. При обнаружении «черной звезды» необходимо выяснить наличие предварительных хирургических вмешательств и пункций в этой зоне молочной железы для проведения дифференциальной диагностики между посттравматическим жировым некрозом (фиброзом после хирургической операции) и РМЖ.
Плотность образования
Анализ плотности (соотношение степени рентгеновского ослабления сигнала зоны поражения относительно ослабления сигнала от равного объема железистой ткани молочной железы):
Нарушение архитектоники
Дифференциальный диагноз при нарушении архитектоники
Нарушение архитектоники — это состояние также порой сопряжено в сочетании с развитием злокачественного объемного процесса (в том числе карциномы).
Асимметрия
Классификация
Общая асимметрия — объем железистой ткани в одной МЖ значительно больше. При отсутствии нарушения архитектоники, злокачественных кальцинатов и пальпируемого образования — вариант нормального строения.
Фокальная или очаговая асимметрия — участок железистой ткани, определяемый в 2-х проекциях, без наличия определённых границ и который нельзя описать как образование (нет всех критериев определения объёмного образования). Может оказаться нормальным участком ткани МЖ, доброкачественной находкой (рубец после биопсии), так и признаком злокачественного процесса.
При глобальной асимметрии в патологический процесс вовлечено более, чем четверть молочной железы. Наиболее частые причины данной патологии — это вариант нормы, доброкачественной находкой (рубец после биопсии), псевдоангиоматозная гиперплазия.
Развивающаяся или нарастающая асимметрия. Данный термин используют при сравнении с предыдущими исследованиями, когда изменения ранее были менее выражены.
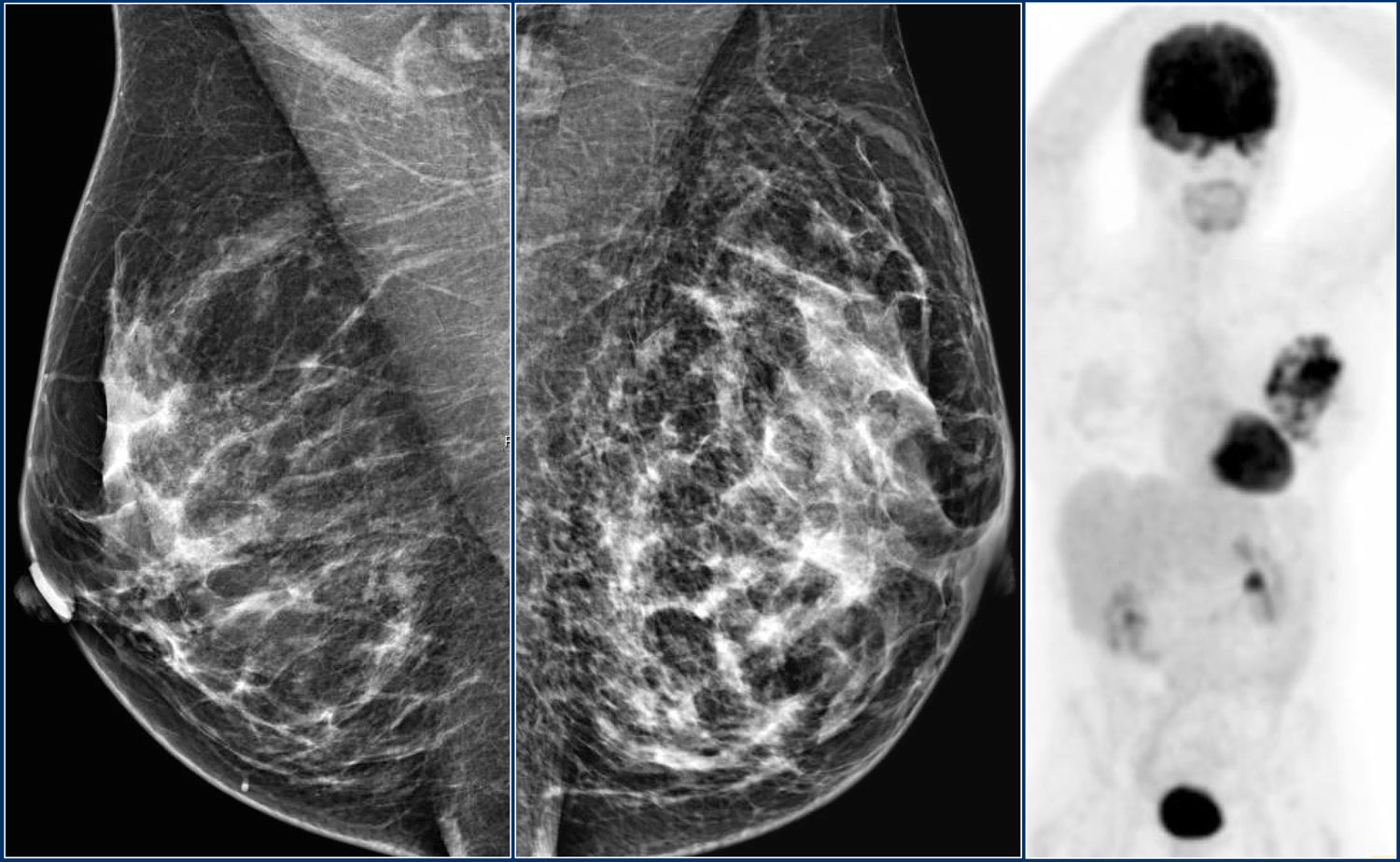
Ниже представлены маммограммы левой и правой молочной железы в двух проекциях, на которых визуализируется асимметричность, но по данным УЗИ признаков объемного образования не были выявлены.
Все выше перечисленные характерны для злокачественного образования.
На УЗИ были выявлены множественные мелкие образования, что соответствует в большей степени аденокарциноме. После ПЭТ/КТ был поставлен диффузная инфильтративная карцинома.
Дифференциальный диагноз: асимметрия или образование.
Все типы асимметрии имеют разные типы контуров или краев в отличии от образований также не имеют признаков объемного образования. Для асимметрии характерно унилатеральное расположение без зеркальной корреляции в противоположной железе и строение аналогичное области фиброзно-железистой ткани.
При асимметрии граница патологических изменений вогнутая, а структура неоднородная (гиперплотные области и включения жира). В то время, как при образованиях внешние границы — выпуклые, что касаемо структуры плотность в центре выше, чем на периферии.
При описании асимметрии термин плотность некорректно использовать так, как данный термин используют при описании объемных образований в сравнении с обычной железистой тканью.
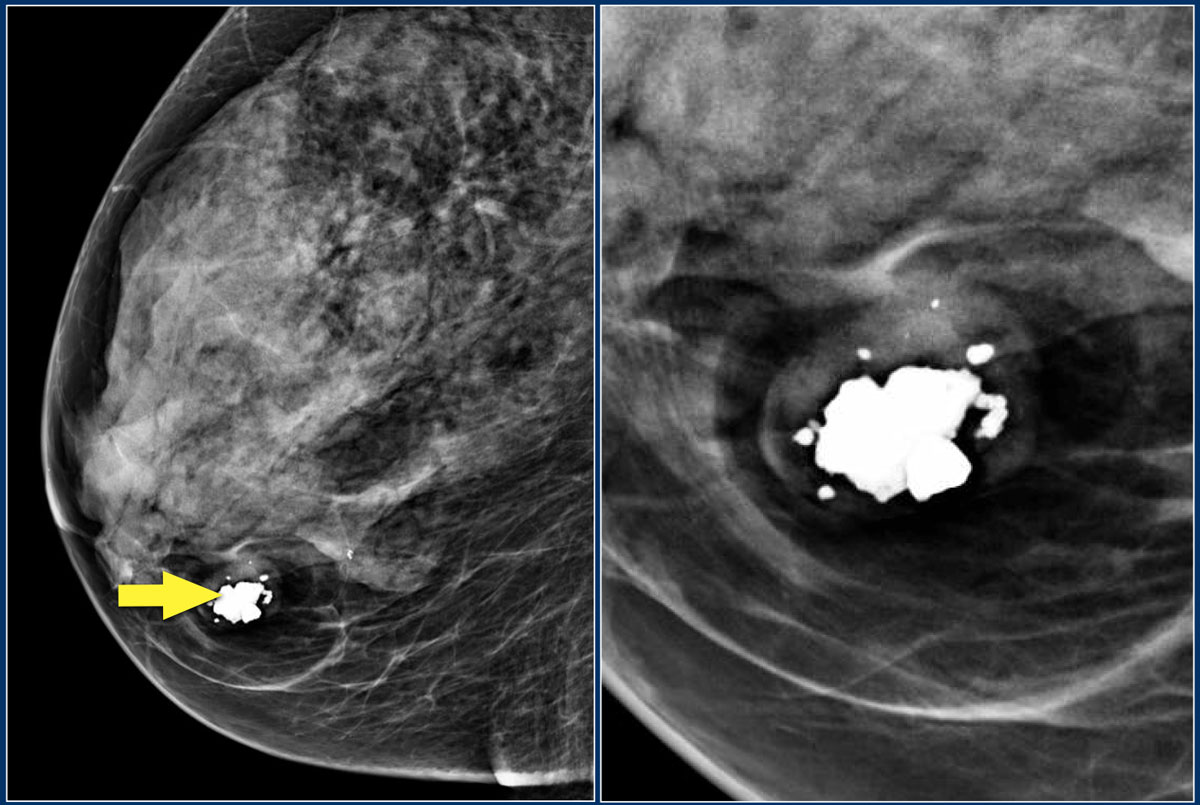
Кальцификация
Доброкачественные кальцификаты:
Злокачественные кальцинаты
Описание распределения кальцинатов:
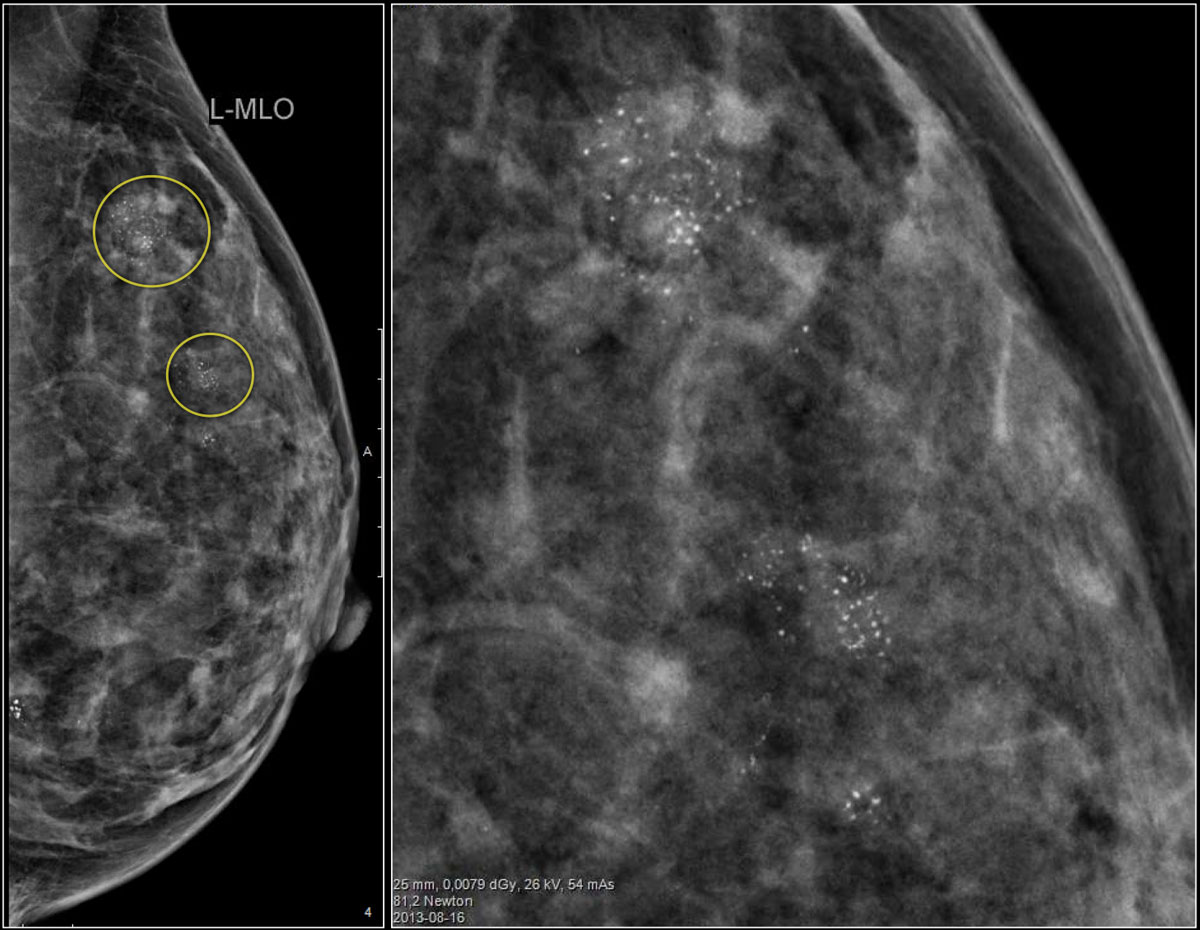
Ниже представлен пример кальцификации. Попробуйте описать патологическую кальцификацию, а затем продолжите чтение.
Мультифокальная дуктальная карцинома с участками инвазивной карциномы.
Описание локализации патологических признаков
Фиброгландулярный комплекс молочной железы норма
Что значит «У Вас высокая плотность ткани молочных желез»?
Речь идет не об ощущении плотности при прикосновении, а об описании вида молочной железы при рентгенологическом исследовании – маммографии, целью которой является диагностика рака молочной железы на самых ранних стадиях.
Для большинства женщин маммографический скрининг (профилактическое обследование которое показано всем для выявления заболевания на этапе, когда оно хорошо поддается лечению) начинается в возрасте после 40 лет. Именно в этот период возникают вопросы: «Что такое высокая плотность молочных желез?», «Чем это опасно?», «Что с этим делать?».
Молочная железа взрослой женщины состоит из
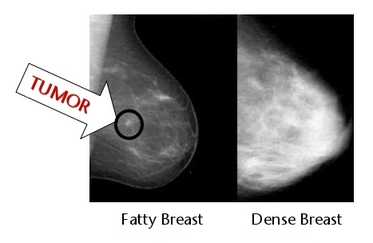
На рентгенологическом исследовании молочной железы (маммографии) железистая и соединительная ткань выглядят белыми, а на языке рентгенологов более плотными, а жировая ткань – черной, менее плотной, «прозрачной».
Одним из основных признаков рака молочной железы на рентгеновском снимке являются кальцинаты, которые выглядят белыми.
В норме в молочных железах женщин репродуктивного возраста преобладает железистая ткань.
С возрастом, по мере угасания репродуктивной функции количество железистой ткани уменьшается и происходит постепенное ее замещение жировой тканью. Но унекоторых женщин даже после прекращения менструаций продолжает сохраняться большое количество железистой ткани, при маммографии такие молочные железы характеризуются как «с преобладанием плотной ткани».
Маммографический скрининг начинается в возрасте после 40-45 лет именно потому, что в этот возрастной период повышается риск развития рака молочной железы. Именно в этот период «плотная молочная железа» становится обоснованным источником беспокойства, по причинам, которые мы рассмотрим ниже.
Как становится понятным из выше изложенного, первая проблема молочной железы высокой плотности заключается в том, что «плотный/белый» рак плохо различим на преобладающих «плотных/белых» участках железистой ткани, проблема поиска «белой кошки в белой комнате».
Узнаем больше о «плотной молочной железе»
Общепринятым методом объективной оценки и классификации плотности молочных желез является система BI-RADS, предложенная Американским колледжем радиологии (2000).
Тип a: молочные железы с преимущественным жировым компонентом, наличие фиброгландулярной (железистой и соединительной) ткани менее 25% площади маммограмм (хорошо).
Тип b: есть очаги фиброгландулярной ткани, занимающие от 25 до 50 % площади на маммограммах (тоже хорошо).
Тип c: молочные железы с гетерогенными плотностями (фиброгландулярная ткань), занимающими от 51 до 75 % площади маммограммы (диагностика может быть затруднена).
Тип d: очень плотные молочные железы, процент фиброгландулярной ткани более 75% площади маммограмы (высок риск пропустить заболевание).
При типах а и b маммография позволяет диагностировать рак на ранних стадиях в 98% случаев.
Тип подразумевает под собой, что интерпретация таких маммограм затруднена, и при чтении может быть пропущено заболевание. При них чувствительность маммографического скрининга снижается с 85 до 65%. Таким образом, при типах с и d одна треть раков молочной железы может быть не диагностирована при скрининговой маммографии.
В США недавно были приняты законы, предписывающие информирование женщин и наблюдающих их врачей об обнаружении при маммографии повышенной плотности молочных желез (раньше стандартная практика состояла лишь в письменном уведомлении женщины и/или ее врача либо об отсутствии данных за рак молочной железы, либо о необходимости явиться на биопсию (забор маленького кусочка ткани с подозрительного участка для исследования под микроскопом)).
Распространена ли проблема повышенной плотности молочных желез?
Да. Повышенная плотность молочных желез при маммографии наблюдается
Но затруднение выявления рака молочной железы при скрининге – это не единственная проблема повышенной плотности молочной железы
В отношении этого факта все еще продолжаются научные дискуссии и исследования, однако есть достаточно убедительные данные о том, что само по себе преобладание железистой ткани (повышенная плотность молочных желез) у женщин после 45 лет является фактором, повышающим риск рака молочной железы (в 2-6 раз по данным различных исследований).
Также «плотная молочная железа» является фактором, повышающим риск повторного развития рака молочной железы.
Каковы причины повышенной плотности ткани молочной железы?
У нас нет исчерпывающего ответа на этот вопрос.
Наблюдения показали наличие семейной предрасположенности к этому состоянию. Гены, которые могут быть ответственны за это, находятся в процессе исследования.
Предполагается также возможная связь со следующими факторами (это не значит, что есть причинно-следственная связь):
— большой вес при рождении,
— повышенная масса тела в подростковом возрасте,
— каждая беременность способствует некоторому снижению плотности ткани молочной железы,
— поздняя менопауза, гормональные препараты,
— ожирение и избыточный вес в пери-/менопаузе (связь веса в различных возрастах с риском повышенной плотности груди и рака является объектом исследований, так как результаты противоречивы).
Что же делать, если скрининговая маммография показала повышенную плотность ткани молочных желез?
Во-первых, это не повод отказываться от продолжения маммографического скрининга. Это повод к более тщательному наблюдению с применением дополнительных методов исследования (УЗИ молочных желез, МРТ). В таких случаях план наблюдения разрабатывается индивидуально маммологом/гинекологом с учетом особенностей и пожеланий пациентки.
Есть хорошие новости!
Новые технологии уже позволяют улучшить диагностику рака у женщин с повышенной плотностью молочных желез. Для диагностики объемных образований молочной железы все шире применяется томосинтез молочной железы. Принцип томосинтеза представляет собой последовательность томограмм с последующим формированием 3D изображений.
В результате цифровой маммографии с томосинтезом получается серия снимков, на которых объекты, расположенные на разной высоте, смещаются по-разному — изображения преобразуются в серию срезов.
Исследования доказывают, что цифровая маммография с томосинтезом имеет большую эффективность диагностики рака на ранней стадии, чем стандартная цифровая рентгеновская маммография, поскольку дает возможность проанализировать детальное посрезовое изображение подозрительных участков.
3Д маммография позволяет также снизить долю ложно-положительных результатов при обследовании (когда подозрительное образование при биопсии оказывается доброкачественным).
Может ли УЗИ молочных желез у женщин сравниться с маммографией
В этой статье я решила затронуть такую важную процедуру, как УЗИ молочных желез.
Ведь с момента наступления половой зрелости женская молочная железа, как непрерывно функционирующий орган, нуждается в регулярном наблюдении и тщательном медицинском контроле.
Каждый месячный цикл ткани железы претерпевают физиологические изменения. По мере созревания фолликулов в яичниках орган лактации готовится к возможному оплодотворению, запуская процессы подготовки к выделению грудного молока.
Если оплодотворения не происходит, клетки, готовые к синтезу секрета, редуцируются.
Окончательного созревания и развития этот орган достигает только после беременности и кормления – именно поэтому нерожавшие пациентки, составляющие особую группу риска по заболеваниям молочной железы, должны обследоваться с особой тщательностью.
Также я настаиваю на ежегодном скрининге каждой женщины, достигшей возраста 30 лет.
Помимо профилактики и наблюдения, маммологи назначают исследование при появлении любых жалоб на болезненное состояние, а гинекологи выписывают направление на УЗИ молочной железы при нарушениях менструального цикла и гормональных дисфункциях репродуктивной системы.
Показания к проведению УЗИ молочной железы
Особенности проведения процедуры УЗИ молочных желез
Проводить исследование в другие дни не рекомендуется – активный рост секреторных клеток МЖ искажает достоверность наблюдения.
По информативности ультразвуковая диагностика молочной железы является оптимальным решением для предупреждения и выявления местных заболеваний и патологий.
Возможности стандартного аппарата УЗИ, морфологическое строение и физическая доступность органа позволяют обследовать его максимально тщательно, фиксируя даже незначительные изменения.
Существуют также альтернативные варианты, используемые в исключительных случаях – при выявлении образований неясной этимологии – к примеру, ультразвуковая эластография.
Это дополнительный метод, осуществляемый с использованием специального оборудования для анализа клеточно-тканной структуры и природы новообразования.
УЗИ молочной железы у беременных и кормящих женщин
Поскольку процедура совершенно безвредна, у беременных и кормящих мам она может осуществляться без ограничений.
Никакого дискомфорта при ее проведении не ощущается, а точность результатов сопоставима с подлинностью данных маммографии. УЗИ – прекрасная альтернатива лучевой диагностике, противопоказанной в такой ответственный период.
Результаты УЗИ молочной железы. Расшифровка показаний
Исследование позволяет выявить такие заболевания и патологии, как:
Здоровый орган представлен несколькими компонентами – жировая ткань, железистая ткань и млечные протоки. Их состояние – в левой и правой железах – оценивается во время процедуры.
При выявлении локального новообразования могут осуществляться дополнительные исследования и лабораторные анализы, позволяющее оценить местное кровоснабжение и уточнить природу опухоли.
Усиление кровообращения или его неравномерность, наряду с другими признаками – повод для незамедлительного обращения к онкологу и срочной биопсии.
Доброкачественные образования, к сожалению, в настоящее время у женщин распространены – средний возраст женщины, планирующей первую беременность, заметно увеличился.
Стрессы и напряженный ритм жизни, наряду со сбоями менструального цикла, могут вызывать развитие мастопатии.
Это заболевание, проявляющееся формированием узлов и кист, имеет доброкачественный характер и подлежит УЗ-наблюдению под контролем лечащего врача не реже 2-х раз в год.
Рак молочной железы
Пациентка «Н», 60 лет, г. Одинцово Предположительный диагноз основной: рак правой молочной железы с абсцедированием.
Сопутствующие: обширные язвы обеих голеней невыясненного генеза (не исключено системного характера), анемия, двусторонняя фиброзно–кистозная мастопатия.
Из анамнеза: в течение последнего года отмечала периодическую гипертермическую реакцию до 39 градусов неясного генеза, выраженную общую слабость, анемию (гемоглобин до 70 гр/л).
За неделю до обращения появилась боль, гиперемия, увеличение правой молочной железы, температура до 40 гр.
Объективно: в правой молочной железе определяется инфильтрат, плотный, болезненный, гиперемированный. На УЗИ в правой молочной железе образование 8 х 7 х 6 см с неровными контурами, повышенной васкуляризацией, с участками некроза в центре. Подмышечные лимфоузлы увеличены до 2,0 см. Множественные фиброзно-кистозные образования обеих молочных желез.
УЛЬТРАСОНОГРАФИЯ МОЛОЧНЫХ ЖЕЛЕЗ
Правая молочная железа: кожные покровы в зоне соска и латерально, гиперемированы, отмечается отечность тканей. Развита, обычной эхоструктуры, строение ее соответствует возрасту, конституционным особенностям, анамнезу. Премаммарная клетчатка – уплотнена. Дифференциация тканей молочной железы хорошая. Железистый пласт в фиброгландулярном комплексе выражен умеренно. Ретромаммарное пространство без особенностей.
Имеются типичные для диффузной фиброзно-кистозной мастопатии изменения в виде:
участков уплотнения фиброзной ткани с эктазированными млечными протоками до 2,8 мм. В подсосковой зоне и в структуре наружного квадранта, между 6 и 10 часами, лоцируется крупное образование 60х42мм, с неровными контурами, неоднородной внутренней структуры за счет участков повышенной плотности до 18 мм, анэхогенной полости 53х38мм, с неоднородным внутренним содержимым за счет эхопозитивных линейных эхоструктур, гиперэхогенных включений, мелкодисперсной взвеси (зона некроза). При ЦДК отмечается усиление кровотока.
Аксилярные лимфоузлы до 10мм, с ровными четкими контурами, пониженной эхогенности. Надключичные лимфоузлы не лоцируются.
Левая молочная железа: Развита, обычной эхоструктуры, строение ее соответствует возрасту, конституционным особенностям, анамнезу. Премаммарная клетчатка без патологии. Дифференциация тканей молочной железы хорошая. Железистый пласт в фиброгландулярном комплексе выражен достаточно. Ретромаммарное пространство без особенностей.
Имеются типичные для диффузной фиброзно-кистозной мастопатии изменения в виде:
участков уплотнения фиброзной ткани с эктазированными млечными протоками до 2,5мм. В структуре лоцируются анэхогенные (жидкостные) образования до 7мм, с ровными четкими контурами, однородной внутренней структуры.
В подсосковой зоне лоцируется гипоэхогенное узловое образование 9х7мм, с ровными четкими контурами, однородной структуры, при ЦДК лоцируется усиление кровотока.
Заключение и рекомендации: Фиброзно-кистозная мастопатия. Образование правой молочной железы с признаками некроза (исключить атипию). Кисты левой молочной железы. Фиброаденома левой молочной железы. 1) Консультация маммолога (CITO!).
2) МРТ молочных желез.
Ультрасонография МЖ 12.03.2015г. Ультрасонография МЖ 12.03.2015г. страница 2 Заключение 12.03.2015г.
Районным онкологом абсцесс вскрыт (материал на цитологию и гистологию не взят). От радикальной мастэктомии больная отказалась.
Применяла комплексную эндорфинно-иммунную терапию, включая высокие дозировки кордицепс-содержащих нанопродуктов по схеме регуляция, очистка, питание.
Наблюдалась быстрая положительная динамика: в течение 1–го месяца зажила послеоперационная рана, лимфоузлы уменьшились до нормальных размеров, первичная опухоль за 3 месяца ликвидировалась.
На УЗИ первичная опухоль правой молочной железы не определяется, кистозно-фиброзные образования обеих молочных желез уменьшились вдвое. В дальнейшем в результате применения поддерживающей эндорфинно–иммунной терапии анемия купировалась, зажили язвы на правой голени, уменьшились на левой голени.
Ультразвуковое исследование молочных желез
Дифференциация тканей: молочная железа представлена преимущественно фиброзной тканью, дифференциация тканей хорошая. Визуализация молочных протоков: хорошая Соотношение тканей: превалирует фиброзная ткань Протоки: протоки не расширены до 1мм, соответствуют фазе цикла, Визуализация позади сосковой области: хорошая Диффузные изменения: выявляются в обеих железах
Очаговые образования: киста в позади сосковой области справа 13х5х4 мм с однородным анэхогенным содержимым. В левой молочной железе множественные (5–6) кист от 4х5.5 мм и одна в позадисосковой области 8.6х6 мм
Визуализация структуры молочной железы: нарушения ультразвуковой архитектоники не выявлены. Подмышечные над– и подключичные лимфоузлы в размерах и структуре не изменены
Заключение: Эхо графическая картина соответствует диффузной ФК мастопатии без узловых образований.
УЗИ 15.05.2015г. Заключение УЗИ 15.05.2015г.
УЛЬТРАСОНОГРАФИЯ МОЛОЧНЫХ ЖЕЛЕЗ
Правая молочная железа: Развита, обычной эхоструктуры, строение ее соответствует возрасту, конституционным особенностям, анамнезу. Премаммарная клетчатка – без патологии. Дифференциация тканей молочной железы хорошая. Железистый пласт в фиброгландулярном комплексе выражен умеренно. Ретромаммарное пространство без особенностей.
Имеются типичные для диффузной фиброзно-кистозной мастопатии изменения в виде:
участков уплотнения фиброзной ткани с эктазированными млечными протоками до 2,4мм. В структуре наружного квадранта лоцируются анэхогенные (жидкостные) образования до 3мм, однородной внутренней структуры, с дистальным усилением.
Левая молочная железа: Развита, обычной эхоструктуры, строение ее соответствует возрасту конституционным особенностям, анамнезу. Премаммарная клетчатка без патологии. Дифференциация тканей молочной железы хорошая. Железистый пласт в фиброгландулярном комплексе выражен умеренно. Ретромаммарное пространство без особенностей.
Имеются типичные для диффузной фиброзно-кистозной мастопатии изменения в виде:
участков уплотнения фиброзной ткани с эктазированными млечными протоками до 2,2мм. В структуре верхнего и внутреннего квадрантов лоцируются анэхогенные аваскулярные образования до 5мм, с ровными четкими контурами, однородной внутренней структуры.
В подсосковой зоне лоцируется гипоэхогенное узловое образование 8,2х6мм, с ровными четкими контурами, однородной внутренней структуры, при ЦДК патологический кровоток не лоцируется.
Заключение и рекомендации: Фиброзно-кистозная мастопатия. Кисты молочной железы малых размеров. Фиброаденома левой молочной железы.
1) Наблюдение маммолога. 2) Контроль УЗИ
Ультрасонография МЖ 23.06.2015г. Заключение 23.06.2015г.
Ультразвуковое исследование молочных желез
Дифференциация тканей: молочная железа представлена преимущественно фиброзной тканью, дифференциация тканей хорошая. Визуализация молочных протоков: хорошая Соотношение тканей: превалирует фиброзная ткань Протоки: протоки не расширены до 1мм, соответствуют фазе цикла, Визуализация позади сосковой области: хорошая Диффузные изменения: выявляются в обеих железах
Очаговые образования: киста в позади сосковой области справа 9х6 мм с однородным анэхогенным содержимым. В левой молочной железе множественные (5–6) кист от 4х5.5 мм и одна в позадисосковой области, гипоэхогенное, неоднородное 10х6 мм, рядом 10х7 мм участок пониженной эхогенности с нечеткими контурами — нельзя исключить формирование фиброаденомы.
Визуализация структуры молочной железы: нарушения ультразвуковой архитектоники не выявлены. Подмышечные над– и подключичные лимфоузлы в размерах и структуре не изменены
Заключение: Эхо графическая картина соответствует диффузной ФК мастопатии без узловых образований. Нельзя исключить формирование фиброаденомы в позадисосковой области левой молочной железы.
УЗИ 26.08.2015г. Заключение УЗИ 26.08.2015г.
Другие результаты применения эндорфинно-иммунной терапии
Вы можете получить консультацию доктора заполнив форму
Нормальная анатомия молочных желез
Молочная, или грудная, железа является парным органом и располагается на передней грудной стенке. Своим основанием молочная железа прилежит к грудине, закрывает край грудных мышц и доходит до передней подмышечной линии. Форма молочной железы обусловлена расовой принадлежностью женщины, возрастом и конституциональными особенностями. Размеры и форма молочной железы могут варьировать в широких пределах.
Центральная часть передней поверхности молочной железы занята соском, который образует цилиндрический или конический выступ. Сосок состоит из эпителиальной и мышечной ткани. В центральной его части проходят концевые отделы выводных млечных протоков. Вершина соска пересечена желобками, в которых располагается от 15 до 25 маленьких отверстий млечных протоков. Наружная часть соска образована в основном кожными структурами, внутри которых располагаются как радиальные, так и циркулярные мышечные волокна. Сокращение или расслабление мышечных структур соска и ареолы вызывает физиологические изменения в состоянии соска и концевой части млечных протоков.
Небольшой пигментный участок кожи (от 4 до 5 см в диаметре) вокруг соска носит название ареола. На ареоле находятся многочисленные возвышения, бугорки, которые являются потовыми железами. Подкожные мышечные волокна образуют ареолярную (околососковую) мышцу. Вместе с соском ареола направлена слегка вверх.
Кожа молочной железы тонкая и подвижная. Она легко скользит по железе и собирается в складки. В области соска и ареолы кожные покровы особенно тонкие. Здесь отсутствует слой подкожной клетчатки.
Тело молочной железы является мягким железистым органом, состоящим из жировой, железистой и соединительной ткани, и расположено под кожей в фасциальном футляре, образованном расщепленными листками поверхностной фасции.
Жировая клетчатка интимно охватывает тело молочной железы, формируя передний и задний пласты. Передний (подкожный или преджелезистый пласт) прерывается в позадиареолярной области, где проходят конечные отделы млечных протоков. Преджелезистая жировая ткань расположена в виде отдельных скоплений, которые под влиянием процессов инволюции оформляются в жировые дольки.
Соединительнотканные структуры молочной железы представлены собственной капсулой (передний и задний листки расщепленной фасции), отходящими от нее грубыми коллагеновыми волокнами в виде связок Купера, нежной фибриллярной тканью, располагающейся между железистыми элементами и структурами, входящими в состав стенки млечных протоков.
В передних отделах связки Купера соединяют тело молочной железы с глубокими слоями дермы, в задних отделах прикрепляются к фасциальному футляру грудных мышц. Связки Купера, проходящие вглубь железы, охватывают, как капсулой, жировую ткань, формируя жировую дольку. Место прикрепления связки Купера к железистым структурам носит название гребень Дюрета.
Функция молочной железы заключается в продукции и секреции молока. Функционирующая фиброгландулярная ткань молочной железы называется паренхимой.
Сложная сеть млечных протоков соединяет ацинусы (в период беременности и лактации), железистые дольки и доли молочной железы, формируя галактофоры 1-3 порядка. Размеры концевых (терминальных) млечных протоков, отходящих от каждой дольки (галактофоры 1 порядка), и долевых протоков (галактофоры 2 порядка) в гормонально спокойной молочной железе не превышают 2 мм в диаметре. Позади ареолы располагаются главные, самые крупные протоки с диаметром до 3 мм (галактофоры 3 порядка). Эти главные протоки перед выходом на поверхности соска в виде отверстий делают изгиб, формируя млечный синус. Млечный синус выполняет роль резервуара в период лактации. Наружная часть млечного протока образована соединительнотканными структурами. Внутренняя часть протока состоит из однослойного кубического эпителия, расположенного на базальной мембране. В результате циклического воздействия половых гормонов клетки эпителия продуцируют, а затем реабсорбируют секрет млечных протоков в нелактирующей молочной железе. В период лактации в просвете протоков находится молоко.
Молочная железа снабжается кровью в основном ветвями наружной грудной и подключичной артерий и в меньшей степени межреберными артериями. Артерии образуют широкую сеть анастомозов позади ареолы. Глубокие вены сопровождают одноименные артерии. Венозный отток осуществляется через поверхностную и глубокую сеть. Венозные анастомозы могут образовывать причудливый узор вокруг основания ареолы.
В зависимости от квадранта поражения ткани молочной железы в опухолевый процесс вовлекаются различные группы регионарных лимфатических узлов. При локализации опухоли в верхнем наружном квадранте наиболее часто наблюдается поражение передних и центральных подмышечных регионарных лимфатических узлов. При локализации злокачественной опухоли в верхнем внутреннем квадранте довольно рано могут появляться метастазы в подмышечных лимфатических узлах противоположной стороны, а также в лимфатических узлах переднего средостения.
Иннервация молочной железы осуществляется нервными стволами, расположенными вдоль кожных покровов и внутри железистой ткани. Поверхностная чувствительность осуществляется за счет грудных, плечевых и межреберных нервных стволов.
Физиология молочной железы
С рождения и до старости молочные железы претерпевают сложные физиологические изменения. До конца раннего пубертатного периода 7-8 лет (1 стадия) не отмечается особых структурных изменений. 2 стадия пубертатного периода (8-9 лет) характеризуется односторонним увеличением грудной железы девочки в позадисосковой области. Это этап физиологической асимметричной гипертрофии молочных желез. К 10-11 годам размеры обеих желез сравниваются. В 3 стадии пубертатного периода происходит дальнейшее увеличение размеров грудной железы не только позади соска, но и по периферии от него (12-13 лет). В 4 стадии молочная железа приобретает конусообразную форму. В 15 лет завершается формирование молочной железы (5 стадия). В этот период молочная железа приобретает более округлую форму.
Процессы инволюции начинаются в молочной железе после окончания первой беременности. Особенно бурно инволюция молочных желез протекает в предменопаузальный период и в менопаузу.
Периоды возрастной перестройки молочной железы включают: