Фотодерматит чем обрабатывать язвы
Фотодерматит чем обрабатывать язвы
Фотодерматиты (фотодерматозы) — заболевания, обусловленные повышенной чувствительностью кожи к солнечным лучам.
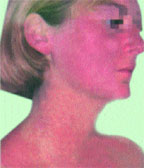
Проявляется фотодерматит в виде волдырей, покраснения, зуда и шелушения кожи, возникающих после контакта с солнцем. Высыпания возникают на лице, реже на теле, совсем редко — на руках и ногах. Болезнь часто развивается при выезде на море, в страну с более активным, непривычным для нас солнцем.
В народе фотодерматит нередко называют «аллергией на солнце». Однако, как такового, аллергического компонента в солнечных лучах нет. Токсическое или аллергическое действие солнца проявляется при взаимодействии солнечных (ультрафиолетовых) лучей с каким либо веществом, находящимся на коже (экзогенные фотодерматиты) или в коже (эндогенные фотодерматиты).
В качестве примера экзогенного фотодерматита можно привести так называемый луговой дерматит. Летом, в период цветения, многие луговые растения выделяют особые вещества — фурокумарины, которые оседают на коже при нахождении человека в этих местах. При одновременном воздействии ультрафиолета у некоторых чувствительных к нему людей может возникать покраснение кожи и пузырьки (везикулы и пустулы). Высыпания сопровождаются сильным зудом. В дальнейшем на пораженных участках кожи остается длительная пигментация.
Фотодерматит может также возникнуть, если перед выходом на солнце чувствительный к нему человек помазался кремом или мазью, или воспользовался духами и дезодорантом. Вещества, входящие в состав различных косметических или парфюмерных средств, могут вступать в реакцию с ультрафиолетовыми лучами и вызывать аллергическую реакцию. Такими свойствами обладают, к примеру, эозин, который может содержаться в губной помаде, и парааминобензойная кислота (ПАВА), входящая в состав некоторых солнцезащитных кремов. Кроме того, подобным действием обладают полиненасыщенные жирные кислоты, ретиноиды, масло бергамота, зверобоя, розы, мускуса, сандал, сок укропа, петрушки, борная, салициловая кислоты, фенол, ртутные препараты.
Многие лекарственные средства также способствуют возникновению фотодерматита. Таким эффектом обладают, в частности, сульфаниламиды, барбитураты, аминазин, некоторые антибиотики (доксициклин, тетрациклин), антигистаминные препараты, некоторые сердечно-сосудистые средства (амиодарон, тразикор), цитостатики, некоторые нестероидные противовоспалительные препараты (ибупрофен, аспирин), оральные контрацептивы.
Кроме этого, повышенная реакция кожи на солнечные лучи появляется тогда, когда кожа «ослаблена» каким-то дополнительным воздействием — пилингом, татуажем с использованием солей кадмия.
К этой группе фотодерматитов относятся достаточно редкие заболевания, в развитии которых важную роль играют нарушения в работе иммунной системы организма, а также различные метаболические нарушения (нарушения в обмене веществ). Все эти состояния требуют пристального внимания специалистов (дерматологов, иммунологов, аллергологов) и тщательного обследования.
Фотодерматит: лечение и профилактика
Обратитесь к дерматологу. Врач назначит вам местное (наружное) и внутреннее лечение.
Правила приема солнечных ванн при фотодерматите:
1. нужно свести к минимуму пользование парфюмерией и косметикой в период пребывания на солнце
2. на пляж обязательно надевать шляпу с широкими полями, очки от солнца и использовать солнцезащитный крем с высоким фактором защиты.
3. необходимо соблюдать меру и не загорать сутки напролет. Самое полезное время для принятия солнечных ванн — это время с 6 до 10 утра и с 16 до 19 часов вечера. В самые жаркие часы с 10 до 16 лучше спрятаться в помещении или одеть легкую одежду с длинными рукавами и посидеть в тени.
4. не делать перед поездкой на море никаких серьезных косметических процедур — шлифовок, пилингов
5. не принимать лекарственных препаратов, повышающих чувствительность кожи к УФ-лучам и т.д.
Соблюдая эти, не слишком сложные условия, можно отлично загореть без неприятностей — солнечных ожогов и фотодерматита.
Фоточувствительные дерматозы: лечение и профилактика
Несмотря на достаточное количество публикаций, посвященных фотодерматозам, дерматологами этой проблеме уделяется мало внимания. Термином «фотодерматоз» обозначают избыточную реакцию кожи на световое, обычно солнечное, излучение. Единой классификации не
Несмотря на достаточное количество публикаций, посвященных фотодерматозам, дерматологами этой проблеме уделяется мало внимания. Термином «фотодерматоз» обозначают избыточную реакцию кожи на световое, обычно солнечное, излучение. Единой классификации не существует, но общепринятым является разделение фотодерматозов на острые и хронические. При острых фотодерматозах различают фототоксические и фотоаллергические реакции на солнечные лучи. Эти реакции вызываются совместным действием солнечного света и химического вещества (растения, медикаменты, косметика и т. д.). В первом случае реакции могут развиться у любого человека и протекают по типу солнечного ожога (эритема, отек, пузыри с последующей гиперпигментацией), а в другом — наблюдаются только у сенсибилизированных людей, опосредуются иммунными механизмами и клинически выражаются высыпаниями в виде папул, везикул, мокнутия и т. д.). Наконец, остро могут протекать идиопатические фотодерматозы, к ним относятся реакции на солечный свет, объединенные общим собирательным термином «полиморфный фотодерматоз», при котором установить причину заболевания не представляется возможным. При всех фотодерматозах наиболее восприимчивыми участками кожного покрова являются открытые для солнца места: лицо, уши, шея, область «декольте», тыльная поверхность верхних конечностей, где обычно локализуются высыпания.
Для хронических фотодерматозов характерны самые различные клинические проявления многолетнего воздействия солнечного света, приводящего к преждевременному старению кожи (солнечный кератоз, сенильное лентиго, актинический ретикулоид
и т. п.). Выраженность клинических проявлений напрямую связана с кумулятивным эффектом ультрафиолетовых лучей (УФ). Прежде всего страдают люди, длительно находящиеся под прямыми лучами солнца (из-за работы на улице, регулярной инсоляции, проживания в южных географических зонах, особенно если речь идет о людях с I–III фототипом). В последнее время в развитии заболевания особо отмечают роль загара.
Сегодня всем хорошо известно, что чрезмерное облучение солнечным светом вредно для нашей кожи. Дерматологи и косметологи всегда утверждали, что ультрафиолетовое излучение среди всех внешних факторов является наихудшим.
Солнечный загар стал считаться символом здоровья только после индустриальной революции. До этого «ценилась» бледная кожа — как свидетельство достатка, благополучия и отсутствия необходимости работать вне дома и подставлять свое тело под солнце. Но пришла индустриальная революция и отношение к загару переменилось: наоборот, загорелая кожа стала символом благополучия — ведь у человека, живущего в достатке, остается много времени для пребывания на свежем воздухе и солнце. Загар прочно вошел в моду в 40-е гг. ХХ в. — с подачи французской законодательницы мод Коко Шанель. Но связывать солнечный загар со здоровьем начали раньше, в начале 1900-х гг., когда предложили метод лечения солнечными лучами, названный гелиотерапией, и вплоть до 40–50-х гг. ХХ в. врачи искренне считали, что таким образом можно лечить всех.
Популярность солнечного загара как признака здоровья, благополучия и моды держалась несколько десятилетий, причем в пользе загара никто не сомневался. Действительно, солнечные ванны оказывают прекрасное укрепляющее действие: усиливается обмен веществ, улучшается работа желез внутренней секреции, увеличивается количество гемоглобина, синтезируется витамин Д (он особенно важен при беременности для предотвращения рахита у плода, а также для профилактики остеопороза у пожилых людей). Солнечные лучи обладают выраженным антидепрессивным действием, они способствуют положительной динамике в лечении псориаза, атопического дерматита, различных форм ихтиоза и др. Однако стремительное распространение рака кожи и уменьшение озонового слоя в последние несколько лет заронили сомнения в неоспоримости пользы загара. Началась нелегкая «противозагарная кампания»: люди за прошедшие десятилетия свято уверовали в пользу загара, и переубедить их оказалось непросто. В течение нескольких десятилетий большинство представителей белой расы находили особую привлекательность в загорелой коже, загар ассоциировался со здоровьем, отдыхом, спортом, успехом, однако с некоторого времени загар стал выходить из моды, по крайней мере загар любой ценой. Сейчас уже многие информированы о необходимости защищать кожу от солнца и об опасности возникновения рака кожи, и все же большинство людей убеждены, что от загара больше пользы, нежели вреда.
Конечно, без УФ-лучей жизнь на Земле невозможна — это общеизвестный факт. Со времен Древнего Египта солнце обожествлялось как податель жизненной энергии «анх», ведущий каждого человека по земной жизни и сопровождающий избранных в загробной.
Что же представляет из себя УФ-излучение и как можно объяснить его столь противоречивое воздействие на человеческий организм? Солнечный свет состоит из лучей с разной длиной волны: УФ-излучение, инфракрасное и видимое излучение. Самое опасное из них в плане повреждения кожи и необходимости защиты — это УФ-излучение, которое делят на УФ-А (320–380 нм), УФ-В (280–320 нм) и УФ-С (200–280 нм). УФ-С — это излучение, наиболее губительное для флоры и фауны, но оно по большей части поглощается озоновым слоем в стратосфере и не достигает земной поверхности. Достаточно долго основное внимание уделялось УФ-лучам спектра В, действие которых основано преимущественно на расширении сосудов дермы, но основные изменения, вызванные ими, имеют место в эпидермисе. УФ-В-лучи ответственны за появление солнечных ожогов, которые, в свою очередь, могут явиться причиной возникновения в дальнейшем на этих местах рака кожи.
Вместе с тем кумулятивное действие УФ-А-лучей может причинить гораздо больше вреда, чем УФ-В. Несмотря на то что ультрафиолетовые В-лучи обладают энергией, в 1000 раз превышающей энергию УФ-А, 90% УФ-В-лучей блокируются роговым слоем эпидермиса, в то время как 50–60% УФ-А-лучей способны проникать глубоко в кожу. Так, проникая в сосочковый и сетчатый слои дермы, эти лучи снижают ее эластичность, упругость, вызывая появление морщин, складок, пигментных и кератотических высыпаний в результате преждевременного старения кожи. Важно отметить, что признаки фотостарения могут наблюдаться задолго до появления симптомов возрастного старения кожи, однако эти изменения появляются только на открытых участках, попавших под действие солнечных лучей (шея, область «декольте», лицо, предплечья и кисти рук). Большинство клинических проявлений обусловлены дермальными изменениями.
Лучи спектра А воздействуют главным образом опосредованно, способствуя продуцированию свободных кислородных радикалов, которые, в свою очередь, активизируют перекисное окисление липидов, факторы транскрипции и могут приводить к появлению разрывов в цепочках дезоксирибонуклеиновой кислоты (ДНК). При этом УФ-В-лучи, также в некоторой степени способные продуцировать свободные формы кислорода, в основном оказывают прямое повреждающее действие на ДНК посредством прямой активации факторов транскрипции: активирующего белка (АР-1) и ядерного фактора (NF-kB). Данные факторы запускают процесс наработки в клетке металлопротеиназ — ферментов, обладающих высокой протеолитической активностью в отношении строительных белков клетки.
Различают еще одну группу фотодерматозов, которые могут быть острыми и хроническими; к ним относятся порфирии (поздняя кожная, вариегатная, эритропоэтическая протопорфирия), пеллагра, пигментная ксеродерма и дерматозы, обостряющиеся под воздействием солнечных лучей (красная волчанка, актинический порокератоз, розацеа, герпес и др.).
Очень важным аспектом негативного влияния солнечных лучей являются также злокачественные опухоли кожи. Наибольшее опасение у врачей-дерматологов и онкологов вызывает неуклонное распространение мелано-мы — самой опасной злокачественной опухоли кожи, на долю которой приходится 2% всех онкологических заболеваний. Особенно это касается детей и молодых людей с I и II фототипом (светло- и рыжеволосые люди, которые всегда обгорают на солнце, но никогда не загорают или загорают с трудом). В связи с тем, что озоновый слой атмосферы за последние десятилетия стал более тонким, ученые прогнозируют значительное увеличение количества заболеваний раком кожи.
Нет никакого сомнения, что имеется прямая связь между общим количеством УФ-излучения и частотой рака кожи. Приведем некоторые факты, подтверждающие этот тезис.
Независимо от патогенеза того или иного заболевания, основным пусковым фактором в развитии этих состояний является извращенная реакция кожи на УФ-излучение, поэтому весь комплекс лечебных и профилактических мероприятий должен быть направлен на защиту от солнечных лучей. Кожа располагает своими собственными средствами защиты. При УФ-облучении в ней начинают происходить процессы, направленные на защиту от повреждающего действия лучей: утолщается роговой слой (при этом в роговом слое происходит абсорбция УФ-В-лучей), усиливается пигментация, появляется загар (индуцированная меланиновая пигментация). Действительно, для большинства людей загар является достаточно эффективным средством защиты от солнечных лучей, но при условии, что воздействие солнца на кожу не слишком длительное и у кожи есть время восстановиться, так как механизмы естественной защиты кожи включаются не сразу. Кроме того, существует конституциональная меланиновая пигментация, которая определяет цвет кожи человека и имеет шесть типов: чем больше меланина, тем смуглее кожа и тем выше степень защищенности от воздействия солнечных лучей. Соответственно фотодерматозами страдают чаще люди с белой кожей, которые совсем не загорают или загорают с трудом.
Переходя к вопросам лечения фотодерматозов, напомним о некоторых очень важных рекомендациях: прежде всего как можно меньше находиться на солнце, при необходимости сменить работу, не загорать под прямыми лучами, постоянно использовать фотозащитные средства, с осторожностью относиться к медикаментам, имеющим фотосенсибилизирующее действие (тетрациклины — доксициклин, тетрациклин; сульфаниламиды; противозачаточные препараты; противогрибковые средства — гризеофульвин; нейролептики; диуретики — фуросемид; псоралены; ненаркотические анальгетики — напроксен; и др.). Пищевые продукты, содержащие фурокумарин, такие, как лайм, инжир, петрушка, горчица, морковь и сельдерей, также содержат фотосенсибилизирующие вещества и могут усугубить течение заболевания, то же самое можно сказать об использовании чрезмерного количества парфюмерных изделий, особенно на пляже.
Основной задачей терапии всех разновидностей фотодерматозов является снижение фотосенсибилизации, поэтому средствами первого ряда при лечении больных являются препараты, обладающие фотодесенсибилизирующими свойствами. К их числу относятся препараты хинолинового ряда (делагил и плаквенил), β-каротин, парааминобензойная кислота (О. Л. Иванов, 1997). При порфириях целесообразно назначать никотиновую кислоту, которая входит в состав коферментов — никотинамидадениндинуклеотида и никотинамидадениндинуклеотида фосфата, принимает участие в окислительно-восстановительных процессах, снижая содержание порфиринов в крови. Кроме того, в комплексную терапию при фотодерматозах входят витамины А, Е, которые являются мощнейшими природными антиоксидантами, защищающими различные вещества от патологических реакций окисления. Применение антиоксидантов возможно и в составе косметических средств: экстракты виноградных косточек, зеленого чая, гинкго, ромашки аптечной, коры приморской сосны, василька синего, календулы лекарственной.
Наружное лечение зависит от остроты воспалительной реакции и включает различные средства — от примочек до противовоспалительных мазей, в том числе кортикостероидных. С целью более активного снижения степени фотосенсибилизации назначают энтеросорбенты, гемосорбцию и плазмаферез.
Ассортимент отбеливающих средств при лентиго для местного нанесения не так уж велик. К ним можно отнести азелаиновую кислоту, арбутин, экстракт солодки и другие вещества растительного происхождения, аскорбиновую кислоту, гидрохинон, койевую кислоту, топические кортикостероиды (низкопотентные, т. е. слабого действия), ретиноиды, руцинол (М. В. Халдина, М. В. Черкасова, 2005).
С учетом морфологических изменений, происходящих в коже при хронических фотодерматозах, усилия дерматологов в основном оказываются направлены на то, чтобы помочь коже вернуться в нормальное состояние. С середины 80-х гг. ХХ в. наиболее популярными средствами в борьбе с фотостарением стали фенол (глубокий пилинг) и трихлоруксусная кислота (средний пилинг), на уровне дермы стимулирующие пролиферацию фибробластов и замедляющие дегенерацию коллагена. Эти методики до сих пор сохранили актуальность. Но в 1990-е годы внимание дерматологов привлекли α-гидроксикислоты — гликолевая, молочная, лимонная, винная, яблочная. Наиболее часто для лечения кожи, поврежденной УФ-излучением, используется гликолевая кислота, хорошо проникающая в дерму. Применяя высокую концентрацию гликолевой кислоты (50–70%) во время пилинга, можно добиться не только отшелушивающего эффекта, но и достичь стимуляции фибробластов с существенным ростом продукции коллагена.
Отшелушивание кожи можно проводить аппаратными методами — с помощью дермабразии и лазерной шлифовки. Однако эти процедуры достаточно дорогостоящие и должны проводиться только в медицинских учреждениях.
Очень перспективным методом считается мезотерапия с использованием таких мезотерапевтических препаратов, как гиалуроновая кислота, экстракты плаценты и эмбриональных тканей, нуклеотиды (Х-АDN).
Большой интерес в настоящее время вызывает технология интенсивного пульсирующего света, применяемая в борьбе с фотостарением и основанная на методике селективного фототермолиза. Мощный импульс света, генерируемый ксеноновой лампой-вспышкой, предварительно фильтруется для удаления опасного УФ-излучения и передается с помощью сапфирового кристалла на флуоресцентный фильтр, который в зависимости от «пропитки» специальными веществами может пропускать и дополнительно излучать волны в диапазоне от 535 до 1000 нм. При этом используется отфильтрованный свет, который усилен в определенной части спектра за счет эффекта флуоресценции. Этот свет в зависимости от длины волны воздействует на меланин, гемоглобин и коллаген. Клинические испытания показали, что селективное нагревание дермального коллагена до температуры 55°С вызывает продолжительное образование нового коллагена. Увеличение синтеза коллагена начинается с 8–10-й недели после последнего сеанса и продолжается в течение 6–12 мес. Биохимический механизм метода основан на фототермической стимуляции фибробластов, которые начинают активно синтезировать коллаген.
Основная роль в профилактике фотодерматозов принадлежит фотозащитным средствам, которые должны отвечать строгим требованиям, а именно поглощать лучи в широком диапазоне, быть устойчивыми к свету, нагреванию, воде, иметь низкую проникающую способность через роговой слой, быть безопасными, не обладать токсичностью, канцерогенностью, сенсибилизирующим действием, эффективно предотвращать появление видимых (солнечные ожоги) и невидимых (фотостарение, фотодерматозы, канцерогенез) эффектов УФ-излучения.
В состав солнцезащитных препаратов входят физические или химические фильтры, задерживающие солнечные лучи. Физические представляют собой минеральные соединения титана или цинка; они остаются на поверхности кожи и подобно маленьким зеркалам блокируют солнечное облучение, отражая лучи. Химические фильтры, улавливая УФ-лучи, преобразуют их в безвредное для кожи тепло. Новейшее поколение фильтров защищает кожу не только от УФ-В-, но и от УФ-А-лучей. Главный критерий при выборе того или иного фотозащитного средства — фактор солнечной защиты (SPF — sun protection factor).
В 1956 г. M. Schulze ввел понятие фактора солнечной защиты и установил его как отношение минимальной эритемной дозы (МЭД) защищенной УФ-фильтром кожи к МЭД незащищенной кожи после 24 ч облучения (МЭД оценивали визуально). Индекс солнечной защиты, например, 60 обозначает, что доза облучения УФ, необходимая для получения эритемы при наличии защиты, требуется в 60 раз большая, чем без защиты. Вместе с тем использование фильтра с индексом 60 не предполагает в 60 раз более длительного пребывания на солнце.
Уже несколько лет для лечения и профилактики фоточувствительных дерматозов применяется серия препаратов Фотодерм МАХ с максимальным фактором солнечной защиты (SPF)-100, показывающим, во сколько раз данное средство повышает естественную защиту кожи. Данные препараты были разработаны французской фирмой «Биодерма» специально для профилактики и лечения фотодерматозов и для использования у пациентов, которые по различным причинам не переносят воздействия солнечных лучей. При этом достоинством этой серии является наличие фотозащитных средств для любого типа кожи (для нормальной и сухой кожи лица выпускается крем, для жирной — эмульсия, для тела — молочко, при дисхромии, например витилиго, — тональный крем). Одним из преимуществ препаратов серии Фотодерм МАХ можно считать наличие в них нигде ранее не использовавшегося органического экрана «Тиносорб М», который абсорбирует солнечные лучи как органический фильтр, не проникая в кожу, и отражает их как минеральный экран, обеспечивая оптимальную фотозащиту от УФ-А- и УФ-В-лучей.
Помимо указанной серии препаратов, может применяться серия средств с высокой защитой от УФ-А- и УФ-В-лучей Антгелиос французской фармацевтической лаборатории Ля Рош-Позе. Средства изготовлены на основе термальной воды Ля Рош-Позэ и включают систему фильтров Антгелиос MEXORYL SX и MEXORYL XL, обеспечивающих оптимальную защиту от УФ-лучей и предотвращающих повреждения организма, связанные с солнечным излучением.
Применяется также солнцезащитная гамма с термальной водой дерматологической лаборатории Авен, включающая средства для чувствительной и сверхчувствительной кожи (не переносящей химические фильтры и ароматические отдушки) для детей и взрослых. Серия содержит экраны нового поколения MPI-SORB, защищающие кожу не только от коротких УФ-А- и УФ-В-лучей, но и от длинных УФ-А-лучей, губительно действующих на глубокие слои кожи.
В заключение хотелось бы отметить, что относиться к своему здоровью нужно как к дару, который необходимо беречь, не забывая о необходимости «разумного» отношения к солнцу и применения фотозащитных средств.
О. Ю. Олисова, доктор медицинских наук, профессор
ММА им. И. М. Сеченова, Москва
ФОТОДЕРМАТИТ — ВИНОВАТО НЕ ТОЛЬКО СОЛНЦЕ!
Многие знают это заболевание под названием «солнечный дерматит». При этом относятся к нему весьма легкомысленно. И совершенно напрасно. А позаботиться о том, чтобы избежать его, во многом можно уже сейчас…
СТРАДАЕТ И ЛИЦО, И ТЕЛО
Все, кто страдает фотодерматитом, жалуются на покраснение кожи непосредственно на тех местах лица и тела, которые не были защищены от солнечных лучей. Но краснота — только начало этой разновидности дерматита. Потом появится зуд различной интенсивности, небольшой отек, чувство жжения, пузырьковые высыпания в виде волдырей, наполненных серозной, а порой и гнойной жидкостью. Развивается и воспалительный процесс. Завершается этот список локальных проявлений активным шелушением поврежденного лучами солнца кожного покрова. При этом никаких ожогов на коже не наблюдается.
У некоторых фотодерматит ограничивается перечисленными локальными неприятностями. Однако у многих к ним присоединяются общее недомогание, слабость, головная боль, головокружения. У наиболее чувствительных особ дело доходит до настоящих обморочных состояний, сопровождающихся падением показателей артериального давления, потерей сознания и бронхоспазмами, которые существенно затрудняют дыхание.
У одних людей симптоматика солнечного дерматита может проявиться через 8–12 часов после пребывания на открытом солнце. У других — через день, а порой и через трое суток.
Справедливости ради нужно отметить, что не только солнечные лучи виноваты в возникновении фотодерматита. Сказываются и индивидуальные особенности организма, и наличие соматических заболеваний.
Итак, вот как выглядит перечень предпосылок фотодерматита:
Кстати, какое именно лекарство сможет вызвать солнечный дерматит, сказать трудно. Это может быть и лечебная трава, и антибиотик, и антидепрессант, и обезболивающий препарат. Так что, прежде чем отправляться на открытое солнечное пространство, нужно посоветоваться с врачом, прописавшим лекарство. Или с фармацевтом аптеки, где оно было приобретено. Главное надо помнить — отменять лечение в угоду солнечным ваннам ни в коем случае нельзя.
Так, день месячного цикла, менструация, беременность, период менопаузы сказываются на состоянии иммунной системы. А вслед за ней и на реакции кожи на солнечные лучи. В этом случае предотвратить неприятность поможет консультация гинеколога. Гормональные неполадки в щитовидной железе также могут спровоцировать фотодерматит, консультация эндокринолога не помешает.
Просто, проконсультировавшись с дерматологом, не нужно наносить ее на кожу в весеннее-летний период. Особенно, собираясь на хорошо инсолированную территорию. Специалист поможет подобрать другие косметические средства.
Наряду с этим, любые перенесенные заболевания ослабляют иммунитет. И он не может справиться с тем стрессом, который испытывает кожа от резких солнечных лучей.
Все эти процедуры так или иначе приводят к повреждению верхнего слоя кожи, что делает ее более восприимчивой к воздействию солнца.
ЛЕЧИМ ПОД ПРИСМОТРОМ СПЕЦИАЛИСТА
Для адекватного лечения необходимо обратиться к врачу. Подойдет и дерматолог, и аллерголог, терапевт или врач общей практики. В одних случаях болезнь настолько очевидна, что для постановки диагноза достаточно визуального осмотра специалистом, в других случаях он направит пациента на анализ крови (общий и биохимический) и анализ мочи.
Конечно, если эта форма дерматита является следствием других заболеваний, первым делом лечить нужно именно их. Порой это длительная лекарственная терапия. Но и местные препараты можно использовать. И тут на фармацевтическом рынке предлагается большой ассортимент лекарственных препаратов совершенно разных форм выпуска: мазь, гель, спрей или крем. Это, например, метилурациловая мазь, синафлан, мази с цинком, левомиколь, синтомицин. Они прекрасно помогают справиться с местной симптоматикой на коже. В том случае, когда на коже уже пошел воспалительный процесс, для борьбы с ним необходимо использовать антибактериальные препараты. При сильном воспалении рекомендуют мази с глюкокортикоидами. Для улучшения регенерации кожи прекрасно действует известный многим Пантенол.
В том случае если фотодерматит спровоцировал ухудшение общего состояния человека, одной местной терапией не обойтись. Для приема внутрь могут быть рекомендованы НПВП, антигистаминные препараты, витаминные комплексы и средства для нормализации работы печени. Конечно, в каждом конкретном случае уместен свой алгоритм лечения. Назначить его в оптимальной комбинации может только врач.
Но, если процесс фотодерматита не зашел далеко или вы находитесь, например, на природе, где нет поблизости медицинского учреждения, срочно в аптеку! Фармацевт в этом случае даст вполне квалифицированный совет, как справиться с местной симптоматикой на коже.
В любом случае вне зависимости от выбранной терапии, в процессе лечения ни в коем случае нельзя выходить на улицу под прямые солнечные лучи! Повышенного внимания требует и личная гигиена. В частности, одежду после стирки синтетическими моющими средствами необходимо неоднократно прополаскивать. Особенно это касается тех предметов одежды, которые непосредственно контактируют с кожей.
А еще в период лечения от фотодерматита нужно воздержаться от посещения любых садово– и лесопарковых объектов, чтобы исключить соприкосновения с растениями. Врачи уверяют, что представители флоры могут вызвать обострение любого дерматита не только в период цветения, в т.ч. и при его солнечном варианте.
Ну и конечно, до полного выздоровления следует отказаться от применения любых косметических и парфюмерных изделий — особенно дезодорантов и предметов из разряда make up.
Обычно лечение фотодерматита на ранних стадиях и без отягощения процесса другими болезнями, спровоцировавших эту форму дерматита, занимает несколько дней. Но в более тяжелых случаях и больших зонах поражения кожного покрова лечение затягивается на несколько недель.
ДОЛЖНА БЫТЬ ПРОФИЛАКТИКА…
Тем, у кого хотя бы раз был диагностирован фотодерматит, нужно особенно внимательно выполнять меры предосторожности для того, чтобы не произошло рецидива.
Правила
№1. Перед тем как выйти из дома в ясную и солнечную погоду, особенно в южных широтах, необходимо наносить на кожу крем с высоким уровнем солнцезащитной функции (он должен быть не ниже 50 единиц).
№2.Появляться на пляже только с 6 до 10 утра и с 16 до 19 часов вечера. Оставаясь при этом в тени, например, под навесом или солнцезащитным зонтом.
№3.Придерживаться правильного для данной разновидности дерматита рациона питания — он должен содержать продукты питания, богатые витамина А, С и В. Например, зеленый чай, смородину, морскую рыбу, куриные яйца, говяжью печень, петрушку, капусту, морковь.
№4. Так как фотодерматит чаще всего появляется на лице и в области декольте, в солнечную погоду нужно вооружаться шляпой с широкими полями и солнцезащитными очками.
№5. В весенние и летние месяцы лучше отказаться либо свести к минимуму арсенал парфюмерной продукции (особенно дезодорантов) и декоративной косметики. А уж если и употреблять их, то лучше приобретать в аптечной сети. И предварительно проконсультировавшись либо со своим дерматологом, либо с консультантом или фармацевтом аптеки.
№6. Выбирая одежду, нужно отдавать предпочтение изделиям из натуральных тканей пастельных или светлых оттенков. Это поможет снизить притяжение солнечных лучей и обеспечить большую вентиляцию тела.
№7. В весеннее-летний период необходимо отказаться от тех косметических процедур, которые оказывают на кожу повреждающее действие (пилинги, чистки, эпиляции татуировки).
№8. Если от прямых солнечных лучей даже в городской среде порой спрятаться сложно, то отказаться от походов в солярий проще простого. И сделать это необходимо.
А еще нужно иметь в виду, что и профилактику, и лечение, если врач вынес вердикт, проводить необходимо. В противном случае фотодерматит может перерасти в экзему (хроническое рецидивирующее воспаление поверхностных слоев кожи, характеризующееся покраснением и зудом). Есть сведения, что на участках кожи, пораженных солнечным дерматитом, может сформироваться стойкая гиперпигментация. Она же в свою очередь существенно повышает риск развития онкологических заболеваний кожи.
ЧТО НЕОБХОДИМО СДЕЛАТЬ, НЕ ДОЖИДАЯСЬ ПРИХОДА ЛЕТА
По статистике проявления фотодерматита случаются у 20% населения, но процент этот по данным медицинской статистики продолжает расти. Происходит это и по причине периодически нарастающей солнечной активности, и потому, что миграция населения, в т.ч. на отдых в теплые края, приобретает все большую популярность, и в связи с тем, что современный ритм жизни нередко отвлекает людей от внимания к своему здоровью. Да и активное использование косметических процедур и средств провоцируют этот вид дерматита.
Ну а чтобы не возникло в дальнейшем необходимости вести борьбу уже с имеющимся заболеванием, лучше пройти специфический для данного случая скрининг. Напомним, что по определению скринингом в медицине называют систему первичных обследований человека, у которого еще нет симптомов заболевания, но есть предрасположенность к нему. В данном случае, чтобы избежать появления фотодерматита, нужно, не дожидаясь прихода лета, выяснить у врача свой тип кожи, а также ее состояние и связанные с этим ограничения в приеме солнечных ванн. Необходимо прояснить свой гормональный статус, посетив эндокринолога, проконсультироваться с гинекологом, при уже имеющейся аллергии с аллергологом, узнать, все ли в порядке с печенью и почками. Все это поможет сохранить здоровье вообще, и в плане профилактики фотодерматита в частности. И, конечно, при назначении лекарственной терапии, выяснить у своего лечащего врача, совместимы ли препараты с пребыванием на солнце.