интраабдоминальные инфекции что это такое
ИНТРААБДОМИНАЛЬНЫЕ ИНФЕКЦИИ
КЛАССИФИКАЦИЯ
При неосложненных инфекциях отсутствуют признаки перитонита и выраженной системной воспалительной реакции. Они не требуют длительной антимикробной терапии после операции, назначение АМП носит в основном профилактический характер (предупреждение раневой послеоперационной инфекции).
Осложненные инфекции характеризуются той особенностью, что инфекционный процесс распространяется за пределы зоны его возникновения, вызывая развитие перитонита или формирование абсцесса в брюшной полости или забрюшинном пространстве.
Этиологическая классификация перитонита включает первичную, вторичную и третичную формы.
Третичный перитонит или «перитонит без манифестирующего источника инфекции» представляет особую проблему, в отношении как диагностики, так и лечения. Эта рецидивирующая и персистирующая форма перитонита развивается при критическом состоянии пациентов, когда у них ослаблены механизмы местной и системной противоинфекционной защиты. Имеет стертые клинические проявления: характерны гипердинамические нарушения кровообращения, умеренная гипертермия, полиорганная дисфункция, отсутствие четкой локальной симптоматики внутрибрюшной инфекции. При лапаротомии источник перитонита обнаружить не удается. Эффективная антимикробная терапия при третичном перитоните затруднительна.
ОСНОВНЫЕ ВОЗБУДИТЕЛИ
Интраабдоминальные хирургические инфекции, как правило, имеют полимикробную этиологию с участием широкого спектра грамотрицательных и грамположительных анаэробных и аэробных микроорганизмов (табл. 1).
Таблица 1. Основные возбудители интраабдоминальных инфекций
| Грамотрицательные микроорганизмы | Грамположительные микроорганизмы | Анаэробы |
|---|---|---|
| E.coli | Enterococcus spp. | B.fragilis |
| Klebsiella spp. | Staphylococcus spp. | Bacteroides spp. |
| Proteus spp. | Streptococcus spp. | Fusobacterium spp. |
| Enterobacter spp. | Clostridium spp. | |
| Другие энтеробактерии | Peptococcus spp. | |
| P.aeruginosa | Peptostreptococcus spp. |
Ведущую роль играют грамотрицательные возбудители, главным образом энтеробактерии (E.coli, Proteus spp., Klebsiella spp. и др.), псевдомонады, неспорообразующие анаэробы (особенно B.fragilis). Частота выделения грамположительных микроорганизмов составляет менее 30%.
В микробиологической структуре интраабдоминальных инфекций, развивающихся в послеоперационном периоде или во время пребывания больного в стационаре, особое значение приобретают нозокомиальные штаммы КНС и энтерококков, а также Enterobacter spp., Acinetobacter spp., P.aeruginosa. Эти микроорганизмы отличаются высокой и поливалентной резистентностью к АМП.
В последние годы в этиологии многих интраабдоминальных инфекций, таких как перитонит, внутрибрюшные абсцессы, деструктивный панкреатит и др., значительно возросла роль грибов Candida, что необходимо учитывать при проведении антимикробной терапии.
ПРИНЦИПЫ ЛЕЧЕНИЯ ИНТРААБДОМИНАЛЬНЫХ ИНФЕКЦИЙ
При планировании и проведении антибиотикотерапии интраабдоминальных инфекций необходимо учитывать следующие основные принципы:
Абсолютными показаниями к проведению антибактериальной терапии интраабдоминальной инфекции являются:
Решающую роль для результатов комплексного лечения интраабдоминальной инфекции играет адекватная эмпирическая терапия, то есть терапия до получения результатов бактериологического исследования у конкретного пациента.
При выборе схем терапии следует соблюдать этапность лечения. Первоначально назначаются АМП с учетом точно поставленного диагноза (локализация и характер первичного очага инфекции), клинического течения заболевания, предполагаемых возбудителей их прогнозируемой чувствительности к АМП.
ПРОДОЛЖИТЕЛЬНОСТЬ АНТИМИКРОБНОЙ ТЕРАПИИ
Критерии достаточности антибиотикотерапии:
В тяжелых случаях, например, при перитоните с абдоминальным сепсисом или при гнойно-септических осложнениях панкреонекроза, особенно при выполнении этапных санирующих релапаротомий и некрэктомий, продолжительность антимикробной терапии с неоднократными сменами режима и пути введения препаратов (ступенчатая терапия) может превышать 3-4 нед.
ПЕРФОРАЦИЯ ЯЗВЫ ЖЕЛУДКА ИЛИ ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ
(первые 6 ч после перфорации)
Выбор антимикробных препаратов
ПРОНИКАЮЩИЕ РАНЕНИЯ БРЮШНОЙ ПОЛОСТИ
(в первые 12 ч после травмы)
Выбор антимикробных препаратов
Альтернативные препараты: ампициллин + аминогликозиды (гентамицин, тобрамицин или нетилмицин); при повреждении толстой кишки + метронидазол.
Выбор антимикробных препаратов
Альтернативные препараты: ампициллин + аминогликозиды (гентамицин, тобрамицин или нетилмицин) + метронидазол; цефепим + метронидазол; фторхинолоны в/в (ципрофлоксацин, офлоксацин или пефлоксацин) + метронидазол.
АБСЦЕСС ПЕЧЕНИ
(бактериальной этиологии)
Выбор антимикробных препаратов
ДИВЕРТИКУЛИТ
(не требующий оперативного вмешательства)
Выбор антимикробных препаратов
Парентеральное введение АМП целесообразно сочетать с пероральной селективной деконтаминацией кишечника: фторхинолоны перорально (если парентерально используют другие препараты), либо аминогликозиды + полимиксин М (если парентерально вводятся фторхинолоны).
ДЕСТРУКТИВНЫЙ ДИВЕРТИКУЛИТ
ОСТРЫЙ АППЕНДИЦИТ
(без перитонита)
Выбор антимикробных препаратов
Длительность терапии: профилактический режим (однократное введение в/в за 30-60 мин до операции).
Длительность терапии: до полного регресса симптомов системной воспалительной реакции (обычно 3-5 сут).
Выбор антимикробных препаратов
При выделении грибов рода Candida: флуконазол или амфотерицин В.
Инфицированные формы панкреонекроза, панкреатогенный абсцесс или перитонит
Длительность терапии: до полного регресса локальной и системной симптоматики воспалительного процесса. В некоторых случаях, в частности, при инфицированном панкреонекрозе и его осложнениях, антибиотикотерапия может продолжаться 3-4 нед.
При распространенном перитоните и гнойно-септических осложнениях панкреонекроза (инфицированный панкреонекроз, панкреатогенный абсцесс или перитонит) парентеральное введение АМП целесообразно сочетать с пероральной селективной деконтаминацией ЖКТ (см. выше).
Профилактика интраабдоминального кандидоза: при интраабдоминальном кандидозе летальность, несмотря на проведение фунгицидной терапии, может достигать 70%. Факторами риска развития внутрибрюшного и инвазивного кандидоза являются:
При наличии любого из этих факторов имеются основания для профилактического применения флуконазола.
ОСОБЕННОСТИ ЛЕЧЕНИЯ ИНТРААБДОМИНАЛЬНЫХ ИНФЕКЦИЙ ПРИ БЕРЕМЕННОСТИ
ОСОБЕННОСТИ ЛЕЧЕНИЯ ИНТРААБДОМИНАЛЬНЫХ ИНФЕКЦИЙ ПРИ КОРМЛЕНИИ ГРУДЬЮ
В период кормления грудью противопоказано применение фторхинолонов. Карбапенемы следует использовать только в случаях абсолютной необходимости. Применение метронидазола возможно только при переводе ребенка в период лечения матери на искусственное вскармливание.
ОСОБЕННОСТИ ЛЕЧЕНИЯ ИНТРААБДОМИНАЛЬНЫХ ИНФЕКЦИЙ У ЛЮДЕЙ ПОЖИЛОГО ВОЗРАСТА
В связи с повышением риска токсического действия применение аминогликозидов и ванкомицина у людей пожилого возраста требует особой осторожности и допустимо при отсутствии более безопасной альтернативы.
ОСОБЕННОСТИ ЛЕЧЕНИЯ ИНТРААБДОМИНАЛЬНЫХ ИНФЕКЦИЙ У ДЕТЕЙ
Таблица 2. Дозы антибиотиков для лечения интраабдоминальных инфекций у взрослых
| Препарат | Суточная доза | Путь и кратность введения, раз/сут | |
|---|---|---|---|
| Среднетяжелые инфекции | Тяжелые инфекции | ||
| Ампициллин | 2-4 г | 6-8 г | в/в, 4 |
| Ампициллин/клавуланат | 3,6-4,8 г | 6,6-8,8 г | в/в, 3-4 |
| Ампициллин/сульбактам | 6 г | 12 г | в/в, 4 |
| Тикарциллин/клавуланат | 12,4 г | 18,6 г | в/в, 4-6 |
| Пиперациллин/тазобактам | 7,5 г | 13,5-18 г | в/в, 3-4 |
| Цефазолин | 3-4 г | 4-6 г | в/в, в/м 2-3 |
| Цефуроксим | 2,25-4,5 г | 9 г | в/в, в/м, 3 |
| Цефотаксим | 3-4 г | 6-8 г | в/в, в/м, 3-4 |
| Цефтриаксон | 1 г | 2-4 г | в/в, в/м, 1-2 |
| Цефоперазон | 4-6 г | 8-12 г | в/в, в/м, 2-3 |
| Цефоперазон/сульбактам | 4 г | 8 г | в/в, в/м, 2 |
| Цефтазидим | 2-3 г | 4-6 г | в/в, в/м, 2-3 |
| Цефепим | 2 г | 4 г | в/в, в/м, 2 |
| Имипенем | 1,5-2 г | 3-4 г | в/в 3-4 |
| Меропенем | 1,5 г | 3-4 г | в/в, в/м, 3-4 |
| Азтреонам | 3-6 г | 8-12 г | в/в, в/м, 3-4 |
| Гентамицин, тобрамицин | 3-4 мг/кг | 5 мг/кг | в/м, в/в, 1-2 |
| Нетилмицин | 4-5 мг/кг | 6 мг/кг | в/м, в/в, 1-2 |
| Амикацин | 15 мг/кг | 15 мг/кг | в/в, в/м, 1-2 |
| Линкомицин | 1,2-1,8 г | 1,8-2,4 г | в/в, в/м, 2-3 |
| Клиндамицин | 1,8-2,4 г | 2,7-3,6 г | в/в, в/м, 3-4 |
| Ванкомицин | 1 г | 2 г | в/в, 2-4 |
| Тейкопланин | 0,4 г | 12 мг/кг | в/м, в/в, 1 |
| Ципрофлоксацин* | 0,2-0,4 г | 0,4-0,8 г | в/в, 2 |
| Офлоксацин* | 0,4 г | 0,8 г | в/в, 2 |
| Пефлоксацин* | 0,8 г | 0,8 г | в/в, 2 |
| Метронидазол* | 1-1,5 г | 2 г | в/в, 3-4 |
| Линезолид* | 0,8 г | 1,2 г | в/в, 2 |
* Возможен переход на пероральный прием (ступенчатая терапия).
Клинико-экономическая оценка антибактериальной терапии интраабдоминальных инфекций
ФАРМАКОЭКОНОМИКА А. С. Бекетов, С.В. Сидоренко, В. В. Писарев, P.M. Комаров
Государственный научный центр по антибиотикам, г. Москва
Альянс клинических микробиологов и химиотерапевтов, г. Москва
Актуальность.
При неосложненных инфекциях отсутствуют признаки перитонита и выраженной системной воспалительной реакции. Они не требуют длительной антибактериальной терапии после операции, назначение антибиотиков носит в основном профилактический характер (предупреждение послеоперационной инфекции).
Осложненные инфекции характеризуются той особенностью, что инфекционный процесс распространяется за пределы зоны его возникновения, вызывая развитие перитонита и сепсиса или формирование абсцесса в брюшной полости или забрюшинном пространстве [2].
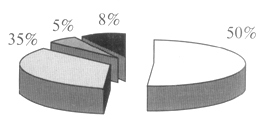
Непосредственные причины развития абдоминального сепсиса (в %)
Лица старше 65 лет
Лица моложе 65 лет
Рак прямой кишки, ишемия кишечника
При остром аппендиците частота осложнений и летальность в различных возрастных группах колеблются соответственно от 8 до 20% и от 0,2 до 3% [29]. Летальность при дивертикулитах составляет от 6 до 17% [22]. Более половины людей в возрасте старше 70 лет страдают от желчекаменной болезни [23], при этом у 20% из них развиваются серьезные инфекционные осложнения [24].
Интраабдоминальные инфекции являются одними из самых частых осложнений онкологических заболеваний органов брюшной полости. Так, в США ежегодно регистрируют до 140 000 случаев рака толстой кишки, при этом в 2,6 — 10% случаев развивается перитонит или абсцесс брюшной полости [25, 26].
Широко распространенные в прошлом первичные перитониты в настоящее время частично утратили свое значение. В «доантибиотическую эру» до 10% случаев ургентной госпитализации детей в хирургические стационары были связаны с этой патологией, в настоящее время данный показатель составляет менее 1% [27, 28]. В качестве одной из возможных причин указанных изменений рассматривается широкое применение антибиотиков для лечения инфекций дыхательных и мочевыводящих путей.
Тяжесть течения и потенциальная угроза жизни пациентов определяют то, что значительная часть интраабдоминальных инфекций является абсолютными показаниями к проведению антибактериальной терапии, к ним относятся [2]:
Проведение рациональной антибактериальной терапии, являющейся важным компонентом в комплексном лечении интраабдоминальных инфекций, в современных условиях широкого распространения антибиотикорезистентности является сложной задачей. Основой для выбора схем антибактериальной терапии являются данные о микробиологической активности препаратов, переносимости и фармакокинетики. Абсолютно необходимым является также подтверждение клинической эффективности схем лечения в контролируемых клинических испытаниях.
Учитывая вышеизложенное, значительный практический интерес представляло проведение сравнительного моделирующего исследования по указанной проблеме.
Задачи:
• Разработать на основании данных контролируемых клинических исследований модель лечения интраабдоминальных инфекций.
• Рассчитать показатели стоимости лечения интраабдоминальных инфекций различными препаратами.
Методы. В настоящем исследовании была проведена клинико-экономическая оценка методов антибактериальной терапии интраабдоминальных инфекций.
В ходе исследования был проведен расширенный информационный поиск в биомедицинских базах данных, списках литературы оригинальных обзоров и статей. Поиск информации осуществлялся в базах данных MedLine, PubMed, международного Cochrane — сообщества по следующим ключевым словам: «intra-abdominal», «infection», «imipenem», «cefepime», «meropenem», «cefoperazone/sulbactam», «costeffectiveness», «clinical trials», «pharmacoeconomy». В дополнение к анализу оригинальных статей, систематических обзоров и баз данных в списках литературы полученных публикаций был проведен ручной поиск работ, посвященных сравнительной оценке эффективности и безопасности препаратов сравнения при интраабдоминальных инфекциях, срок публикации — до августа 2002 г.
Отбирались публикации, содержащие информацию о клинических исследованиях, обзоры о применении разных средств для терапии интраабдоминальных инфекций. Для анализа требовались данные о применяемых схемах лечения интраабдоминальных инфекций только средней тяжести (тяжесть состояния больных по шкале АРАСНЕ II не более 15 баллов). В анализ не были включены сведения об антибактериальной терапии тяжелых инфекций, поскольку в этих случаях эффективность любого режима антибактериальной терапии далека от удовлетворительной.
Обоснование направления исследований.
Этиология интраабдоминальных инфекций. Поскольку основу любой антибактериальной инфекции составляют данные микробиологического исследования, представляется целесообразным в начале изложения результатов дать информацию о возбудителях интраабдоминальной хирургической инфекции по материалам исследований, проведенных в последнее время.
Интраабдоминальные инфекции, как правило, имеют полимикробную этиологию с участием широкого спектра грамотрицательных и грамположительных анаэробных и аэробных микроорганизмов (табл. 2). Ведущую роль играют грамотрицательные возбудители, главным образом энтеробактерии (E.coli, Proteus spp., Klebsiella spp. и др.), псевдомонады, неспорообразующие анаэробы (особенно B.fragilis). Частота выделения грамположительных микроорганизмов составляет менее 30% [I].
Основные возбудители интраабдоминальных инфекций
Частота выявления основных возбудителей интраабдоминальных инфекций [1]
Наиболее вероятные возбудители интраабдоминальных инфекций




В микробиологической структуре интраабдоминальных инфекций, развивающихся в послеоперационном периоде или во время пребывания больного в стационаре, особое значение приобретают нозокомиальные штаммы энтерококков, а также Enterobacter spp., Acinetobacter spp., P.aeruginosa. Эти микроорганизмы отличаются высокой резистентностью к антибиотикам.
В последние годы в этиологии многих интраабдоминальных инфекций, таких как перитонит, внутри-брюшные абсцессы, деструктивный панкреатит, значительно возросла роль грибов Candida, что необходимо учитывать при проведении антимикробной терапии [2].
Возбудителями первичного перитонита, как правило, являются грамотрицательные энтеробактерии. Вторичный перитонит имеет смешанную аэробно-анаэробную этиологию (табл. 3).
Возбудители интраабдоминальных инфекций [2]
Чувствительность. Программа эмпирической антибактериальной терапии инфекций в конкретном медицинском учреждении должна разрабатываться и корректироваться на основании локальных данных о возбудителях и их чувствительности к антибиотикам. Так, например, в условиях РФ могут быть использованы результаты многоцентрового исследования распространения антибиотикорезистентности среди возбудителей внебольничных и госпитальных инфекций [б], в которое наряду с другими антибиотиками был включен цефоперазон/сульбактам (сульперазон) (табл. 4).
Чувствительность возбудителей интраабдоминальных инфекций к препаратам исследования [6]
Staphylococcus spp. (MS)
Схемы лечения интраабдоминальных инфекций. Схемы антибактериальной терапии интраабдоминальных инфекций разрабатывают исходя из данных об их этиологии. Исторически наиболее ранние схемы лечения указанной патологии основывались на применении различных комбинаций аминопенициллинов (ампициллин, амоксициллин), аминогликозидов (гентамицин, тобрамицин и др.), а также препаратов, обладающих антианаэробной активностью (метронидазол, клиндамицин) [2, 10, 30].
В последующие годы в клинической практике по явились антибактериальные средства, обладающие более широким спектром. Так, появление цефалоспоринов II—III поколений позволило упростить схемы комбинированной терапии, заменив этими препаратами аминопенициллины и аминогликозиды.
Следующие этапы развития схем лечения связаны с появлением препаратов, сочетающих широкий спектр активности в отношении грамположительных и грамотрицательных микроорганизмов с антианаэробной активностью (карбапенемы и защищенные беталактамы). Наличие у этих препаратов аэробной и анаэробной активности позволяет применять их в режиме монотерапии при лечении тяжелых интраабдоминальных инфекции, в том числе при абдоминальном сепсисе. Внедрение в медицинскую практику фторированных хинолонов и цефалоспоринов IV поколения еще больше расширило возможности антибактериальной терапии.
Наиболее современные схемы терапии интраабдоминальных инфекций приведены в табл. 5.
Препараты выбора при абдоминальных инфекциях [1, 7, 8]
Инфицированный некроз поджелудочной железы и/или забрюшинная септическая
флегмона
Препараты выбора:
• карбапенемы (тиенам или меропенем)
Альтернативные препараты:
• максипим + метронидазол
• цефоперазон + сульбактам (сульперазон)
Дополнительные препараты:
• флуконазол
Вторичный распространенный перитонит вследствие деструкции полого органа
или запущенной непроходимости кишечника
Препараты выбора:
• фторхинолоны или цефалоспорины III поколения + метронидазол
• максипим + метронидазол
• карбапенемы (тиенам или меропенем)
• цефоперазон + сульбактам (сульперазон)
Дополнительно:
• пробиотики
Препараты выбора:
• карбапенемы (тиенам или меропенем)
• максипим + метронидазол
• цефоперазон + сульбактам (сульперазон)
• пиперациллин/тазобактам + метронидазол
Обязательно:
• пробиотики
Препараты выбора:
• карбапенемы (тиенам или меропенем)
• фторхинолоны + аминогликозид (амикацин) + метронидазол
Обязательно:
• пробиотики
Решающую роль для результатов комплексного лечения интраабдоминальной инфекции играет адекватная эмпирическая терапия, т.е. терапия до получения результатов бактериологического исследования у конкретного пациента. Вполне очевидно, схемы эмпирической терапии по своему спектру действия должны охватывать максимально широкий спектр возможных этиологических агентов и активностью в отношении антибиотикорезистентных микроорганизмов. Этому требованию в наибольшей степени удовлетворяют схемы лечения, основанные на карбапенемных антибиотиках. Цефалоспорин IV поколения цефепим также характеризуется широким спектром действия и способностью преодолевать некоторые актуальные механизмы резистентности микроорганизмов. Недостатком является пробел в отношении анаэробных патогенов, но он обычно устраняется добавлением метронидазола. Защищенный цефалоспорин III поколения — цефоперазон/сульбактам также обладает широким спектром действия, включающим анаэробные микроорганизмы. Препарат активен в отношении многих грамотрицательных микроорганизмов, продуцирующих бета-лактамазы широкого и расширенного спектров.
Исходя из вышесказанного, сравнительная клинико-экономическая оценка перечисленных препаратов представляет значительный практический интерес.
Схемы лечения интраабдоминальных инфекций, включенные в сравнительное фармакоэкономическое исследование применения антибиотиков при интраабдоминальных инфекциях:
• имипенем/циластатин (тиенам, Мерк Шарп и Доум Идеа);
• меропенем (меронем, АстраЗенека);
• цефепим (максипим, Бристол-Майерс Сквибб)+ метронидазол (Alchon Parenterals);
• цефоперазон/сульбактам (сульперазон, Пфайзер).
Получение исходных данных для моделирования. В качестве исходных были взяты данные об эффективности и безопасности тиенама, максипима, меронема и сульперазона из сравнительных клинических исследований (рандомизированные, двойные слепые, многоцентровые испытания с адекватной статистической обработкой полученных данных) [3,4, 5, 15, 19,20]. Мета-анализ по изучаемым в настоящей работе проблемам проводился по сравнению клинической эффективности и безопасности монотерапии карбапенемами при интраабдоминальных инфекциях [19], в ходе которого не было выявлено статистически значимого различия между монотерапией и традиционными комбинациями карбапенемов. В этих исследованиях, в свою очередь, проводился отбор пациентов со следующими патологиями: послеоперационный перитонит, абсцесс брюшной полости, панкреонекроз, аппендицит. Общее число пациентов, включенных в нашу модель, составило 468 человек. Тяжесть состояния больных в среднем составляла 15 баллов по шкале АРАСН II. Показатели продолжительности лечения, частоты побочных эффектов, частоты неудач лечения брались из тех же клинических исследований. Пациенты получали один из указанных антибиотиков в стационаре в стандартной рекомендуемой дозе внутривенно (цефепим 2 г+ метронидазол 500 мг 2 раза в день; имипенем/циластатин 500 мг 3 раза в день; цефоперазон 2,0/сульбактам два раза в день; меропенем 500 мг 3 раза в день).
Полученные при анализе результатов клинических исследований исходные данные для моделирования представлены в табл. 6.
Частота (в %) клинических исходов, осложнений и побочных эффектов при лечении больных с интраабдоминальной инфекцией [3, 4, 5, 15, 19, 20]
Средняя продолжительность лечения, дни
Раневая инфекция с лихорадкой
Дополнительное хирургическое вмешательство
Дополнительно возникшая инфекция мочевыводящих путей
Дополнительно возникшая бактериемия
Дополнительно возникшая раневая инфекция
Дополнительно возникшая пневмония
Дополнительно возникший кандидоз слизистых или кожи
Инфекция в месте венозного катетера
Как следует из материалов таблицы, эффективность сравниваемых схем лечения достоверно не различалась, практически одинаковой была и длительность терапии. При осложненных инфекциях длительность терапии определяется индивидуально и может быть существенно большей [9, 11, 12). Частота возникновения дополнительной инфекции и развития побочных эффектов также значимо не различаются.
Следует обратить внимание на показатель частоты смены антибиотиков при неудачах лечения сравниваемыми схемами. Несколько большая частота таких событий отмечалась на фоне применения имипенема и меропенема. Информация о конкретных причинах неудач и смены антибиотиков, сроках такой смены и о назначенных в этих случаях препаратах в публикациях не приводится. В приведенных исследованиях случаи реинфекции не включены в раздел неудач лечения. Наиболее вероятной причиной неудач лечения может быть наличие возбудителей, устойчивых к применяемым препаратам, учитывая спектр действия сравниваемых препаратов, таковыми могут быть энтерококки и метициллинрезистентные стафилококки. В разработанной нами модели были сделаны допущения, что при неэффективности терапии схема лечения менялась через три дня (срок установлен после опроса экспертов и совпадает с данными литературы) [10, 13]. На основании такого допущения при неудаче лечения представляется логичным назначение ванкомицина в дозе 2 г/сут.
Естественно, энтерококки или MRSA могут быть далеко не единственной причиной неудачи лечения однако в данном случае мы сочли нецелесообразным последующее усложнение модели и включение в анализ других схем альтернативной терапии.
Клинико-экономический анализ. Клинико-экономический анализ заключался в расчете стоимости лечения на основании полученных исходных данных. При расчете стоимости лечения мы принимали во внимание следующие характеристики.
Стоимость препарата. Данные о стоимости препаратов на фармацевтическом рынке РФ представлены в табл. 7. Анализировались сведения, предоставленные производителями лекарственных средств, а также информационным бюллетенем «Медицина (медицинские препараты, оборудование, услуги)» агентства «Мобиле». «Фармацевтическим бюллетенем». Государственным реестром цен на лекарственные средства. Цена препаратов, рассматриваемых в данном анализе, рассчитывалась как средняя, от оптовых цен предложений фирм-дистрибьюторов (по базам данных агентств «Фармацевтический бюллетень», «Мобиле»). Применялся расчетный курс 1 долл. =31,84 руб.
Стоимость антибиотиков при лечении больных с интраабдоминальной инфекцией (по данным крупнейших российских дистрибьюторов ЛС)
Тиенам для в/в применения
Тиенам для в/м инъекции
Меронем для в/в применения
Меронем для в/в применения
Максипим пор. для инъекций
Bristol Myers Squibb
Bristol Myers Squibb
Сульперазон пор. д/ин.
Метронидазол р-р д/инф
Стоимость введения препарата. Данные о стоимости введения препаратов, включающие расходы на растворитель (для препаратов в форме порошка), шприцы и системы для капельных вливаний и другие расходные материалы, приведены в табл. 8.
Стоимость вспомогательных материалов для проведения инъекций/инфузий [17]
Система для инфузионного введения
Раствор глюкозы 5% (250 мл)
Раствор хлорида натрия 0,9% (250 мл)
Стоимость медицинских услуг, оказываемых при интраабдоминальной инфекции [18]
Вид лабораторной диагностики
Стоимость услуги по прейскуранту, руб.
Количество применений в процессе лечения
Стоимость услуги в процессе лечения, руб.
Общий анализ крови
Биохимический анализ крови (общ. белок, альбумины/глобулины, холестерин, триглицериды,билирубин общий, прямой, мочевина, креатин, мочевая кислота, калий, натрий, железо, ACT, АЛТ, gamma-ГТП, щелочная фосфатаза, КФК)
Исследование биологического материала на флору с изучением свойств возбудителя и определением чувствительности к антибиотикам
УЗИ брюшной полости
Консультация ведущего специалиста
Стоимость койко-дня (в общей 3-, 4-местной палате)
Стоимость дополнительных лечебных мероприятии. Необходимость в дополнительных лечебных мероприятиях возникает при неудачах терапии, реинфекциях и развитии побочных реакций. Основным последствием неудачи терапии является смена антибиотика. Выше было обосновано допущение о том, что наиболее вероятным препаратом выбора в этом случае будет ванкомицин. Стоимость дополнительного лечения ванкомицином, рассчитанная исходя из данных о частоте смены антибиотиков, приведена в табл. 11.
В этой же таблице имеются данные о стоимости лечения побочных эффектов — тошноты, рвоты и диареи. Поскольку в анализируемых исследованиях данные о характере лечения побочных эффектов не представлены, то в расчеты включалась стоимость стандартных курсов лечения противорвотными (метоклопромид 2,0 х 3 раза в день), противодиаррейными (лоперамид, лингвальная форма 2,0 мг х 2 раза в день) препаратами, а также энтеросорбентами (энтеродез 5г х 3 раза в день).
При расчетах стоимости дополнительных хирургических вмешательств использовались усредненные стоимостные показатели ФОМС для релапоротомии (оперативное вмешательство 3-й категории).
Анализ стоимости лечения проводили последовательно на трех уровнях [17]. Стоимость курса лечения сравниваемыми схемами для одного больного приведена в табл. 10.
Стоимость курса антибиотиков при лечении одного больного с интраабдоминальной инфекцией
Среднее количество дней лечения
500 мг*
3 раза в день
500 мг*
3 раза в день
Цефоперазон 2,0/
Сульбактам 1,0
2 раза в день
Цефепим:
2,0*2 раза в день
метронидазол:
500 мг* 2 раза в день
Стоимость курса, руб.
Стоимость курса лечения антибиотиком с учетом стоимости введения, терапии побочных эффектов и осложнений, а также стоимости лечения больных, у которых эмпирическая терапия оказалась неэффективной, приведена в табл. 11.
Расчет стоимости терапии исследуемыми препаратами
Виды расходов на 100 пациентов, руб.
Стоимость курса лечения исследуемым
антибиотиком (с учетом введения)
Стоимость лечения дополнительным
антибиотиком при смене схемы
Стоимость лечения осложнений
(с учетом хирургического вмешательства)
Стоимость терапии побочных эффектов
Итого
2 983 145
2 639 089
2 358 780
1 820 658
Расчет соотношения «затраты/эффективность». Соотношение «затраты/эффективность» (т.е. стоимость одного вылеченного больного) составило 578,9 долл. для цефоперазона/сульбактама, 750 долл. для цефепима, 839,14 долл. для имипенема/циластатина и 948,53 долл. для меропенема.
Показатель «затраты/эффективность» в итоге был наименьшим и составил 578,9 долл. для цефоперазона/ сульбактама. Как видно из приведенных выше результатов, наиболее дорогим в нашем случае оказалось лечение меропенемом и имипенемом/циластатином, основную роль в этом сыграла первоначальная стоимость данных препаратов на рынке. Менее затратной оказалась терапия цефоперазон/сульбактамом и цефепимом в комбинации с метронидазолом.
Исходные данные об эффективности и безопасности препаратов исследования были взяты из достоверных и доказательных источников — контролируемых клинических испытаний. На этапе оценки затрат на дополнительное хирургическое вмешательство, лечение дополнительно возникшей инфекции и терапии побочных эффектов нами использовался метод моделирования, так как в самих исследованиях отсутствовала подробная информация об этих осложнениях и дополнительных манипуляциях. На данном этапе возможна потенциальная системная ошибка в подсчетах, оцениваемая авторами в 5±0,45 % (р = 0,05). В нашей работе мы постарались максимально объективно учесть все возможные затраты на лечение. Цены приведены на август 2002 г.
Дизайн нашего исследования совмещал в себе как доказательные данные, так и модельные расчеты. Конечно, результаты авторов не могут считаться всеобъемлюще достоверными и окончательными, но, несомненно, могут служить как маркерами, отражающими современное состояние затрат на лечение интраабдоминальных инфекций, так и инструментом для разработки дизайна последующего контролируемого исследования.
Необходимость проведения контролируемых исследований в РФ по данной проблеме обусловлена клинико-микробиологической ситуацией, сложившейся в нашей стране: например, уровень резистентности и частота выделения возбудителей значительно отличаются от зарубежных. Авторы исследования понимают, что изложенный материал не является истиной в последней инстанции, и с готовностью рассмотрят замечания и пожелания.
Abstract