Трансверзостома кишечника это что такое
Трансверзостома кишечника это что такое
а) Показания для петлевой трансверзостомии (двуствольной колостомии):
— Плановые: при нарушении проходимости дистальной половины ободочной кишки, для временного отведения или в качестве паллиативной/постоянной меры.
— Противопоказания: нарушения проходимости проксимального сегмента ободочной кишки.
— Альтернативные операции: илеостомия, обходной тонкотонкокишечный анастомоз.
в) Специфические риски, информированное согласие пациента:
— Перитонит
— Повреждение желудка
— Осложнения стомы: пролапс, стеноз, ретракция, ларастоми-ческая грыжа, повреждение кожи вокруг стомы (всего 5-10% случаев)
— Возможность ликвидации или оставления стомы
г) Обезболивание. Общее обезболивание (интубация).
д) Положение пациента. Лежа на спине.
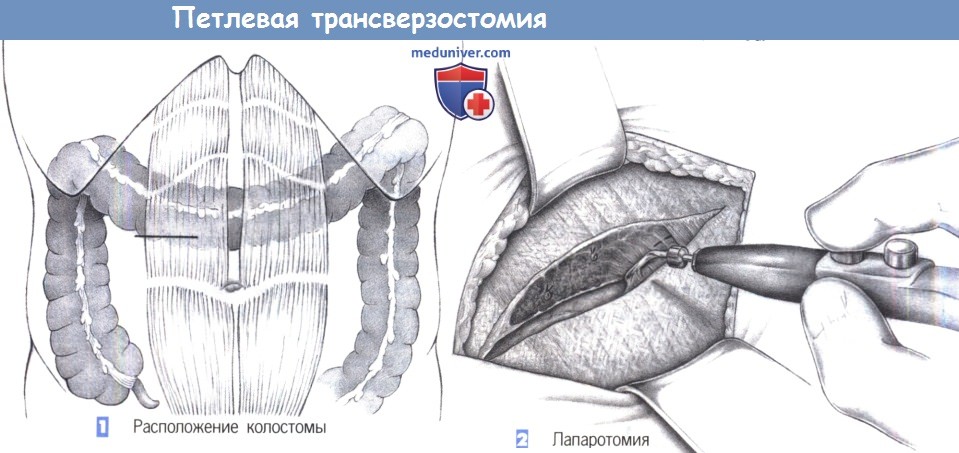
е) Оперативный доступ при двуствольной колостомии. Короткая правая поперечная верхняя лапаротомия, возможна лапароскопическая операция с тремя троакарами.
ж) Этапы петлевой трансверзостомии:
— Расположение колостомы
— Лапаротомия
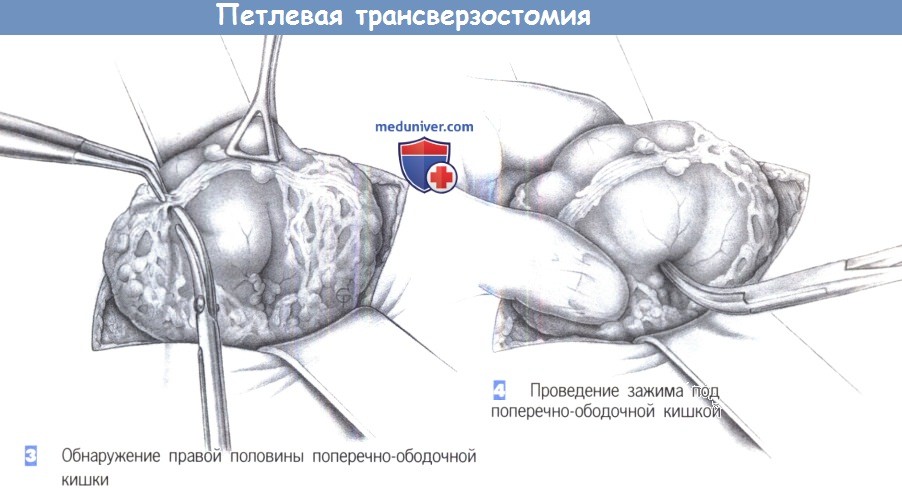
— Обнаружение правой половины поперечно-ободочной кишки
— Проведение зажима под поперечно-ободочной кишкой
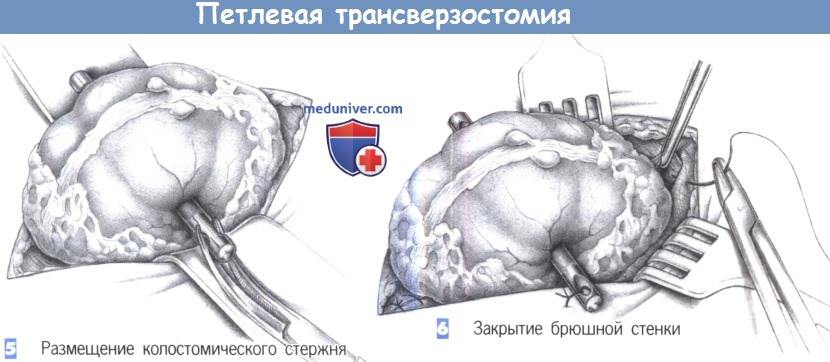
— Размещение колостомического стержня
— Закрытие брюшной стенки
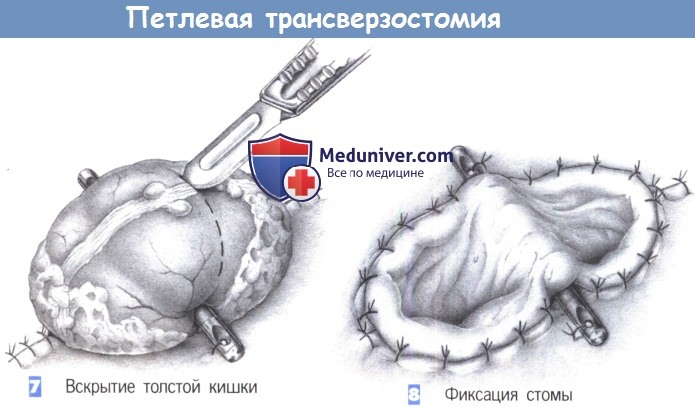
— Вскрытие толстой кишки
— Фиксация стомы
з) Анатомические особенности, серьезные риски, оперативные приемы:
— Накладывайте стому в области прямой мышцы живота.
— Расстояние до реберного края должно быть достаточным для незатрудненного ухода за калоприемником.
— Для облегчения выведения кишечной петли при очень толстом сальнике возможно его отделение от поперечноободочной кишки на небольшом протяжении.
и) Меры при специфических осложнениях. Осложнения стомы: оптимизируйте уход за стомой, при показаниях выполните повторную операцию, возможна реимплантация.
л) Этапы и техника наложения двуствольной трансверзостомы:
1. Расположение колостомы
2. Лапаротомия
3. Обнаружение правой половины поперечно-ободочной кишки
4. Проведение зажима под поперечно-ободочной кишкой
5. Размещение колостомического стержня
6. Закрытие брюшной стенки
7. Вскрытие толстой кишки
8. Фиксация стомы
2. Лапаротомия. После выполнения поперечного разреза кожи разделите подкожный слой режущей диатермией. Рассекается апоневроз, и постепенно разделяются боковые отделы прямой мышцы живота. Сосуды мышцы должны быть захвачены и коагулированы раздельно. Встречающиеся иногда верхние эпигастральные сосуды необходимо перевязать лигатурами. При плохо развитой прямой мышце живота иногда бывает достаточно тупого разделения мышцы. После полного пересечения или разведения мышцы, крючками обнажается задний листок ее влагалища. Задний листок и брюшина рассекаются под визуальным контролем, чтобы избежать повреждения более глубоких структур (например, подпаянной кишки).
3. Обнаружение правой половины оперечно-ободочной кишки. После вскрытия брюшной полости часто обнаруживается, что правая половина поперечно-ободочной кишки скрыта большим сальником. Близкие позиционные отношения большой кривизны желудка и поперечно-ободочной кишки облегчают ориентацию в неясных ситуациях. Большой сальник, особенно когда он очень толстый, должен быть отделен по частям, тупым и острым путем с коагуляцией или перевязкой сосудов.
4. Проведение зажима под поперечно-ободочной кишкой. Мобилизация требуется только в пределах, необходимых для выведения правой половины поперечно-ободочной кишки на брюшную стенку без натяжения. Для выведения предпочтительно выбрать сегмент, расположенный ближе к печеночному изгибу, так как здесь брыжейка ободочной кишки самая длинная. Пальпация между большим и указательным пальцем позволяет надежно определить границу между брыжейкой и стенкой кишки. В этом месте под поперечно-ободочной кишкой проводится зажим Оверхольта, направляемый указательным пальцем хирурга.
5. Размещение колостомического стержня. Теперь под поперечно-ободочной кишкой можно провести резиновую петлю или колостомический стержень. Длина стержня должна быть выбрана так, чтобы он достаточно выступал из-под краев кишки после закрытия кожи, не мешая прикреплению калоприемника.
6. Закрытие брюшной стенки. Колостомический стержень фиксируется к коже отдельными швами, затем в направлении с боков к центру восстанавливается апоневроз. После последнего шва дефект в апоневрозе должен все еще свободно пропускать два пальца, чтобы обеспечить приводящему и отводящему отделу кишки достаточно места и адекватную перфузию.
7. Вскрытие толстой кишки. Разрез кожи частично закрывается с обеих сторон несколькими отдельными швами без пережатия выведенной кишки. Поперечно-ободочная кишка вскрывается скальпелем. Чтобы избежать взрыва метана ее не следует вскрывать диатермией. После выхода кишечного газа кровотечение из сосудов стенки кишки может быть осторожно остановлено коагуляцией.
8. Фиксация стомы. Открытая стенка кишки фиксируется на уровне кожи брюшной стенки отдельными кожно-слизистыми швами (3-0 PGA). Операция завершается наложением калоприемника.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Стома после операций на кишечнике
Какие неудобства и ограничения ждут человека со стомой? Как ухаживать за стомой? Мы постарались собрать максимально полную информацию.
3.5 (Проголосовало: 6)
Что такое стома после операций на кишечнике
Стомирование пациента – это вынужденная мера для создания возможности к опорожнению кишечника. Применяется она при многих оперативных вмешательствах:
Виды стом
Если операция проводится на тонкой кишке, формируется илеостома. Если на толстой – колостома.
Стомы тонкой и толстой кишок различаются как по размерам, традиционным местам выведения на переднюю брюшную стенку, так и по характеру кишечного отделяемого, времени выделения содержимого из желудочно-кишечного тракта.
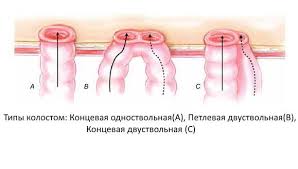
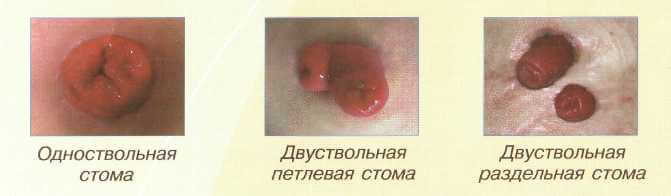
Различают одноствольные стомы (когда на животе формируется одно отверстие из кишки). Или двуствольные (выводится приводящий и отводящий конец кишечной трубки). Двуствольные стомы обеспечивают отвод кишечного содержимого из вышележащих отделов желудочно-кишечного тракта и отток содержимого из остальной части кишечника (выделяемого опухоли). Через второе отверстие стомы возможно введение лекарственных растворов.
Стома может быть временной мерой, до заживления и восстановления проходимости кишечника. Или постоянной, когда возможность к естественному опорожнению отсутствует без перспективы на восстановление – при удалении сфинктера заднего прохода, терминальных отделов прямой кишки, после операций при «низких» колоректальных раках, после паллиативных операций при запущенных онкологических процессах в кишечнике.
Илеостома
Размер (диаметр) стомы зависит от отдела кишечника, который подвергается стомированию. Тонкокишечная стома – илеостома – имеет меньшие размеры, так как просвет кишечной трубки в этом отделе кишечника от 2,5 до 6 см. Выделяемое илеостомы имеет жидкую консистенцию и выделяется в калоприемник непрерывно. Это связано с процессами пищеварения в данном отделе ЖКТ.
Место формирования илеостомы чаще всего по правой стороне передней брюшной стенки, на уровне пупка, несколько выше или ниже его. Точное место выведения зависит от патологического процесса в брюшной полости и оперативной необходимости.
Колостома
Толстокишечная стома – колостома – как правило больше в диаметре, ведь просвет толстой кишки составляет от 5 до 8 сантиметров. Отделяемые из колостомы массы имеют густую консистенцию и выделяются с периодичностью 2-3 раза в сутки. Такая особенность связана с пропульсивными сокращениями стенок толстой кишки и характером переваривания в толстой кишке: здесь происходит обратное всасывание воды в стенку кишки и завершается процесс пищеварения.
Место образования искусственного отверстия (колостомы) напрямую зависит от локализации поражения и следует за анатомическим расположением поперечно-ободной и терминальных отделов толстого кишечника.
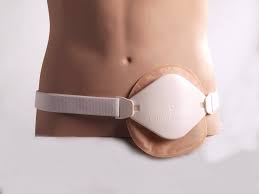
Калоприемники: какие бывают, их преимущества и недостатки
Какой бы вид стомирования ни проводился больному, в любом случае за стомой требуется ежедневный уход и начинать его необходимо с самого первого дня после операции. Для гигиенических целей, для сбора содержимого из искусственного отверстия созданы калоприемники.
Условно их можно разделить на:
В процессе использования больной и ухаживающие за ним постепенно определятся с предпочтениями, доступностью и удобством в использовании тех или иных калоприемников.
Основные плюсы и минусы различных модификаций калоприемников
Одноразовые калоприемники
Выпускаются однокомпонентныеизделия – пластина, крепящаяся на тело и приемный мешок-емкость, составляющие одно целое и удаляются вместе по мере наполнения мешка (до половины объема).
Двухкомпонентные калоприемники состоят из пластины на клеевой основе и сменного мешка. Пластина меняется раз в 2-4 дня. А мешок по мере заполнения (до половины). Мешок и пластина прочно соединяются между собой при помощи фланца.
И те, и другие приемники могут быть дренируемыми или нет.
Фото: Дренируемый однокомпонентный калоприемник
Дренируемые мешки имеют канал (в противоположном от места прикрепления конце) для сброса содержимого. Дренаж закрывается зажимом или иным способом. Через дренаж по мере необходимости содержимое сборника эвакуируется прямо в унитаз, отверстие протирается и вновь закрывается зажимом.
Фото: Недренируемый однокомпонентный калоприемник
Многоразовые калоприемники
Есть и такой вариант емкостей для сбора кишечного содержимого. В аптечных сетях, интернет-магазинах немного подобных предложений.
Фото: Многоразовый калоприемник с фиксирующей лентой
Уход за стомой
Ухаживать за стомой вполне под силу самому больному на дому. Стомированное отверстие не является раной и не требует стерильных условий, стерильных перчаток.
Уход за стомой рационально проводить вечером, перед сном. Сразу после еды менять калоприемник не следует, так как может начаться интенсивное отделение кишечного содержимого.
Порядок обработки стомы, замены калоприемника:
Важно! Для обработки кожи нельзя применять средства на основе спирта, эфира, агрессивных антисептических растворов.
Удобная для ухода стома та, которая выступает над поверхностью кожи. В этом случае легко добиться плотного охвата культи кишки и герметичности соединения.
Фото: Конвексная пластина, поверхность, прилегающая к коже
Во многих странах ведется активная работа по адаптации людей с теми или иными особенностями в социальную среду. Очень преуспели в этом страны Северной Америки, Европы. Там созданы и поддерживаются целые сообщества людей со стомами (уростомами, колостомами, трахеостомами и др.). Люди со сходными проблемами общаются и делятся своим опытом, знаниями.
Под эгидой ООН с 1993 года всемирный день стомированных людей отмечается 2 октября.
Благодаря новым изобретениям, средствам по уходу пациенты с последствиями операций могут вести обычный, активный образ жизни. Это и калоприемники, и гигиенические средства. Они доступны широкому кругу покупателей и их легко, удобно применять. Проведение операций, стомирование зачастую дарит людям не один год жизни, возможности радоваться миру и общаться с семьей, друзьями, работать и заниматься спортом. А полноценность жизни пациента со стомой во многом зависит от его оптимизма и поддержки близких.
Видео: Стома. Закрытие колостомы с использованием лапароскопии
Классификация стом
Классифицировать стомы целесообразно по следующим параметрам:
По месту наложения стомы:
ИЛЕОСТОМА — е сли выведен участок тонкой кишки;
КОЛОСТОМА — если выведена толстая кишка;
УРОСТОМА — если выведен мочеточник;
ТРАХЕОСТОМА — если сделано рассечение стенки трахеи.
Илеостомия – это оперативное вмешательство, при котором конечный отдел или петля подвздошной кишки выводится на переднюю брюшную стенку для формирования постоянного или временного свища.
Можно выделить следующие основные показания к наложению илеостомы:
При илеостомии стул обычно водянистый, реже пастообразный. Содержимое кишечника выходит через илеостому непрерывно через 4-5 часов после приема пищи, а его количество достигает 890-1500 мл. Выделения оказывают раздражающее воздействие на окружающую кожу.
Понос является частой причиной дегидратации (обезвоживание). Это важно помнить и употреблять много жидкости, чтобы не произошло обезвоживания организма.
Принципиальной разницей между этими видами стом является характер отделяемого кишечника.
Колостомия – это операция выведения конечного отрезка или петли ободочной кишки в рану передней брюшной стенки с формированием постоянного или временного толстокишечного свища.
Данное вмешательство выполняется по следующим показаниям:
при плановых или экстренных операциях по поводу рака нижней трети прямой кишки и анального канала. В этих случаях онкологические принципы требуют полного удаления прямой кишки с ее замыкательным аппаратом;
осложненные случаи ряда заболеваний толстой кишки – рак, неспецифический язвенный колит, ишемический колит, дивертикулит, абсцессы стенки кишки с ее перфорацией и развитием перитонита и кишечной непроходимости.
семейный кишечный полипоз;
превентивное наложение колостомы (обычно на поперечную ободочную кишку) при наложении низикх колоректальных анастомозов;
травмы толстой кишки с повреждением ее стенки (огнестрельные, мехунические, ожоговые);
рецидивы рака прямой кишки, шейки и тела матки и мочевого пузыря при возникновении опухолевого инфильтрата в малом тазу;
внутренние свищи между прямой кишкой и мочевым пузырем или влагалищем. Подобные свищи возникают при опухолевых поражениях, тазовых абсцессах и после травм (например, при родовых повреждениях);
тяжелые постлучевые проктиты (после лучевого лечения рака шейки матки);
врожденные аномалии типа атрезии ануса, мекониальной непроходимости у новорожденных и болезни Гиршспрунга;
болезнь Гиршспрунга – заболевание, связанное с врожденным недоразвитием нервно-мышечного аппарата толстой кишки, характеризуется тяжелыми запорами;
аноректальное недержание.
Может быть создана из любой части толстой кишки. И по тому, из какой части кишки сформирована стома, можно классифицировать стомы следующим образом:
Формируя у пациента колостому, хирург стремится решить следующие задачи:
Обеспечить эвакуацию стула и газов;
Провести декомпрессию вышележащих отделов кишечника (это особенно важно при острой кишечной непроходимости с дилятацией кишки):
По возможности компенсировать утрату функции прямой кишки с помощью полноценной колостомы и вспомогательных устройств и мероприятий;
Прекратить на время поступление кала в прямую кишку при травмах органов таза (повреждения прямой кишки при переломах, тяжелых родах, прямые травмы и пр.).
По времени существования колостомы делятся на временные и постоянные. Когда стома постоянная, то она принимает на себя функцию той части кишки, которая была удалена.
Выделения из колостомы будут различными по консистенции: от водянистых до пастообразных, в зависимости от локализации той части кишки, которая была удалена.
Уростома это хирургическая операция, при которой мочевой пузырь может быть отключен или удален.
Мочеточники вшиваются в сегмент подвздошной кишки, которая изолируется от остальной части кишки.
Один конец участка тонкой кишки остается закрытым. Другой конец проводят через брюшную стенку, где создается отверстие. Эта часть теперь — канал для отвода мочи.
Кишка обычно производит слизь, которая будет присутствовать в моче, придавая ей мутный вид. Но это не обязательно указывает на инфекцию мочи.
Адекватное потребление жидкости очень важно (8-10 стаканов воды каждый день). Так же важно поддержание кислого состава мочи: ежедневно одна таблетка 500 мг витамина С поможет вашему организму.
Показания к наложению уростомы
Слово «трахеотомия» происходит от греческих слов tracheia – дыхательное горло и tome – рассечение; слово «трахеостомия» включает ещё одно греческое слово – stoma – отверстие.
С учетом сказанного, трахеостомией называется операция рассечения трахеи (горлосечение) с последующим введением в её просвет канюли или созданием стомы путём сшивания краёв трахеальной и кожной ран для обеспечения дыхания или проведения эндоларингеальных, эндотрахеальных и эндобронхиальных диагностических и лечебных вмешательств.
Основными показаниями к трахеостомии являются:
1. Острый стеноз гортани:
2. Нарушение дренажной функции трахеобронхиального дерева:
3. Некомпетентность нервно-мышечного аппарата дыхания:
Трахеостомия обеспечивает саму возможность жизни – дыхание и газообмен в лёгких!
Уход за трахеостомической трубкой.
Правильный выбор качественной трахеостомической трубки и регулярный уход — важный фактор снижения осложнений. В процессе дыхания через трахеостомическую трубку она нередко забивается густой слизью.
При проведении смены трахеостомической трубки надо учитывать, что трахеостомический ход формируется в течение 3-5 суток. Смена наружной трубки металлической трахеостомической канюли или пластмассовой трахеостомической канюли раньше этого срока может оказаться технически сложным.
Если появляется необходимость в выполнении этой процедуры в первые дни после наложения трахеостомы, то ее должен выполнять врач, хорошо владеющий техникой канюлирования трахеи.
Однако в первые дни после трахеостомии показаний для замены наружной трубки металлической канюли или пластмассовой термопластической канюли обычно нет.
Внутреннюю трубку металлической канюли в первые дни после операции 2-3 раза в день вынимают, промывают, очищают ватой, навернутой на гибкий зонд с нарезками, и кипятят. После кипячения трубку высушивают, смазывают маслом (вазелиновым, персиковым и т.д.) и вкладывают в наружную трубку.
Пластмассовая канюля хорошо санируется без извлечения из трахеостомы.
В последующие дни внутренние трубки металлических канюль ежедневно, по мере необходимости, извлекают, промывают, прочищают, стерилизуют кипячением и вставляют обратно.
Необходимость в промывании и стерилизации пластмассовой канюли возникает обычно через 1-2 недели. Из этих трубок хорошо отходит мокрота, они намного меньше чем, металлические трубки подвержены закупорке подсыхающей или густой слизью. Но и эти трубки при необходимости извлекаются из трахеостомического отверстия, промываются обычной и кипяченой водой, обрабатываются антисептиком (фурацилином) и вставляются обратно в трахею.
При обильном образовании вязкой мокроты трахеостомические трубки приходится доставать из трахеи и чистить несколько раз в день. Внутренняя трубка металлической трахеостомической канюли вставляется по каналу наружной трубки. Введение пластмассовой трубки первоначально проводится при сагитальном расположении ее щитка. Затем канюля осторожным и уверенным движением вводится в трахею, при этом одновременно ее щиток переводится во фронтальную плоскость. Введение в трахею пластмассовой канюли обычно вызывает кашлевой рефлекс.
При смене пластмассовых трубок или наружных трубок металлических канюль следует использовать трубки одного и того же диаметра. Если при этом для облегчения введения в трахею используются трубки меньшего диаметра, то быстро возникает сужение трахеостомы. Со временем это делает невозможным введение в трахею канюли достаточного для свободного дыхания размера и может потребовать хирургического расширения трахеостомического хода.
По форме выведенной кишки (только колостомы):
По количеству стволов:
По прогнозу в плане хирургической реабилитации:
По форме, в чисто практических целях, связанных с подбором средств ухода, возможно деление стом на:
Стома кишечная
Стома – это отверстие кишки, сформированное хирургическим путем после удаления всего или части кишечника, или мочевого пузыря, выведенное на переднюю брюшную стенку, предназначенное для отведения содержимого кишечника или мочи.
Кабмнет реабилитации стомированных больных
Кабинет реабилитации стомированных больных является структурным подразделением клинико-диагностического отделения Московского клинического научно-практического центра и предназначен для проведения диагностических, лечебных, профилактических и реабилитационных мероприятий пациентам с кишечными стомами.
Что такое стома?
Термин «стома» (ostomy, греч.) обозначает хирургически созданное отверстие, соединяющее просвет внутреннего органа с поверхностью тела. Существуют различные виды стом, которые называются по органам, на которые они наложены.
Стома – это отверстие кишки, сформированное хирургическим путем после удаления всего или части кишечника, или мочевого пузыря, выведенное на переднюю брюшную стенку, предназначенное для отведения содержимого кишечника или мочи.
Стома не имеет замыкательного аппарата, поэтому стомированные пациенты не чувствуют позывов и не могут контролировать процесс опорожнения. Стома лишена и болевых нервных окончаний, поэтому боль не чувствуется. Возникающие болевые ощущения, жжение или зуд могут быть связаны с раздражением кожи вокруг стомы или с усиленной перистальтикой (работой) кишечника.
Необходимость в стоме возникает тогда, когда кишечник или мочевой пузырь не способны функционировать. Причиной этого может служить врожденный дефект, болезнь или травма.
Кишечную стому часто называют противоестественным задним проходом, так как опорожнение кишечника осуществляется не через естественный задний проход, а через отверстие, сформированное на передней брюшной стенке.
Классифицировать стомы можно по следующим параметрам:
По месту наложения стомы:
По форме выведенной кишки:
• выпуклые;
• плоские
• втянутые
По количеству стволов:
• одноствольные
• двуствольные
По прогнозу в плане хирургической реабилитации:
• постоянные
• временные
Стома может быть временной и постоянной. Временная стома может быть наложена в том случае, если не удается добиться хорошей подготовки кишки к операции (при нарушении кишечной проходимости из-за опухоли или спаек). Также наложение временной стомы может потребоваться для ограничения прохождения кишечного содержимого по кишке – для того, чтобы место хирургического воздействия не травмировалось каловыми массами. Обычно после закрытия временных стом функционирование кишечника возвращается на прежний уровень.
Стома может быть постоянной или временной. Постоянная стома не может быть ликвидирована в процессе дальнейшего лечения пациента, поскольку отсутствует или необратимо поврежден запирательный аппарат кишечника либо нет возможности оперативно восстановить непрерывность хода кишечника.
Колостома
По месту наложения различают несколько видов колостом: цекостома, асцендостома, трансверзостома, десцендостома, сигмостома. При колостоме опорожнение кишечника происходит обычно 2–3 раза в сутки, стул оформленный (при сигмостоме) или полуоформленный (при других видах стом).
Илеостома
При илеостоме опорожнение кишечника происходит очень часто, почти постоянно, стул жидкий и едкий. Частой проблемой при илеостоме является понос, который может привести к обезвоживанию и потере электролитов, минеральных веществ и витаминов. Поэтому очень важно потреблять много жидкости.
Уростома
Уростома формируется при необходимости удаления мочевого пузыря. Отведение мочи выполняется через выделенный участок кишечника, к верхнему концу которого подшиваются мочеточники, а нижний конец выводится на переднюю брюшную стенку. Выделение мочи постоянное и неконтролируемое. При уростоме происходит постоянный отток мочи через стому.
Как изменяется стома
Размер и форма стомы могут меняться. После операции стома обычно отечна, немного кровоточит и имеет ярко-красный цвет. Со временем послеоперационная рана заживает, отек спадает, размер стомы уменьшается, а ее цвет становится красно-розовым.
Через 4–6 недель стома полностью сформируется. Не следует пугаться, если вы заметите, что стома то немного увеличилась, то уменьшилась. Это происходит в результате сокращения или расширения стенки выведенной кишки.
Однако следует регулярно следить за размером стомы. В течение первых 6–8 недель после операции размер стомы необходимо определять еженедельно, а затем ежемесячно в течение первого года. В дальнейшем рекомендуется определять размер стомы каждые полгода.
Измерение стомы необходимо для правильного подбора кало/уроприемников.
Осложнения стомы и их профилактика
Иногда стомированным больным приходится сталкиваться с различными видами осложнений, связанных с наличием и функционированием стомы кишечника или мочеточника на брюшной стенке. Эти осложнения становятся причиной серьезного беспокойства больных, поэтому остановимся на них подробнее.
Раздражение кожи в зоне наложения стомы (околостомный дерматит)
Дерматит наблюдается довольно часто, является следствием механического раздражения (частая смена калоприемников, неосторожная обработка кожи), или химического воздействия кишечного отделяемого или мочи (протекание под пластину, плохо подобранный, негерметичный калоприемник). Его проявления: покраснение, пузырьки, трещинки, мокнущие, сочащиеся язвочки на коже возле стомы. Раздражение кожи вызывает зуд, жжение, иногда сильные боли.
Возможна аллергическая реакция кожи на приспособления и средства по уходу за стомой, если она очень выражена, следует на некоторое время отказаться от применения приклеиваемых пакетов. В таких случаях вопрос о выборе типа калоприемника должен решать врач.
Нередко причиной кожных осложнений бывает просто недостаточный уход за кожей в зоне наложения стомы. В случае раздражения кожи вокруг стомы необходима консультация проктолога, стоматерапевта и дерматолога.
Кровотечение из стомы
В большинстве случаев оно вызвано повреждением слизистой оболочки кишки вследствие неаккуратного ухода за стомой или использования грубых материалов. Край тесного отверстия в пластине, жесткий фланец калоприемника также могут травмировать кишку и вызвать кровотечение. Кровотечение, как правило, прекращается самопроизвольно. Но если оно затяжное и обильное, необходимо обратиться к врачу.
Сужение (стеноз)
Стома должна быть проходима, свободно пропускать указательный палец. Сужение обычно вызвано воспалением в зоне стомы в раннем послеоперационном периоде. Если сужение достигает степени, мешающей опорожнению кишки, необходимо сделать операцию с целью расширения отверстия. При сужении стомы не следует принимать слабительные без консультации хирурга!
Втянутость стомы (ретракция)
Это втяжение стенки кишки ниже уровня кожи, циркулярное или частичное. Наличие воронкообразного углубления значительно затрудняет уход за стомой и требует применения специальных двухкомпонентных калоприемников с конвексной (вогнутой) пластиной и дополнительных средств ухода (специальные пасты для выравнивания поверхности кожи и ее защиты). В случае неэффективности этих мероприятий предпринимают хирургическое лечение.
Выпадение стомы (пролапс)
Небольшое (3-4 см) выпадение слизистой встречается довольно часто, но, как правило, не сопровождается нарушением состояния пациента и функции стомы. Полное выпадение всех слоев кишечной стенки нарушает функцию опорожнения, затрудняет уход за стомой, может привести к ущемлению кишки. Выпадение увеличивается в положении стоя, при кашле, при физической нагрузке. В лежачем положении оно иногда вправляется; выпавшую кишку в большинстве случаев можно вправить обратно рукой. В случае повторного или постоянного выпадения необходимо обратиться к врачу, а при ущемлении — немедленно!
Гипергрануляции в области стомы
Иногда на границе между кожей и слизистой оболочкой образуются полиповидные выросты, которые легко кровоточат. Обычно они небольшие, диаметром несколько миллиметров. Возможно появление на слизистой оболочке белесоватых, кровоточащих пузырьков. Во всех подобных случаях необходимо обратиться к врачу. Проблемы, осложнения и их профилактика у пациентов со стомами мочевых путей (уростомами) аналогичны тем, с которыми сталкиваются больные с кишечными стомами.
Грыжа в зоне наложения стомы
Грыжа в зоне наложения стомы (парастомальная грыжа) – выпячивание внутренних органов вокруг стомы из-за слабости мышечного слоя брюшной стенки в месте выведения стомы. Это частое осложнение при колостоме; при илеостоме оно встречается реже. Риск появления грыжи увеличивается при ожирении, а также придлительном кашле. Пациенты даже снебольшими размерами грыжи могут испытывать боли, запоры, затрудненияпри пользовании калоприемниками.
Парастомальная грыжа
может ущемиться, в таких случаях лечение только хирургическое. В качестве профилактики этого осложнения в первое время после операции (2-3 месяца) пациенты носят специально подобранный эластичный бандаж. Бандаж используют при парастомальной грыже и выпадении кишки в случае невозможности проведения хирургического лечения из-за сопутствующих заболеваний.
Правила использования бандажа:
1. Бандаж надевается в положении лежа.
2. Бандаж надевается поверх калоприемника.
3. Вырезание отверстий в бандаже в проекции стомы абсолютно недопустимо.
В нашем центре открыт кабинет для реабилитации стомированных больных, запись на прием осуществляется в КДО по адресу г.Москва, шоссе Энтузиастов, 86 ГБУЗ МОСКОВСКИЙ КЛИНИЧЕСКИЙ НАУЧНЫЙ ЦЕНТР ДЗМ Г. МОСКВЫ
В рамках кабинета для стомированных больных осуществляется:
1. Проведение амбулаторного приема стомированных пациентов.
2. Консультирование стомированных пациентов в хирургических отделениях до и после стомирующих операций.
3. Обучение больных и (или) их родственников правилам ухода за стомой.
4. Проведение комплексных мероприятий по медицинской реабилитации стомированных больных: отбор для стационарного лечения пациентов для хирургической коррекции осложненной стомы и для операций по восстановлению непрерывности кишечного тракта.
5. Консервативное лечение пациентов с осложненной стомой.
6. Обеспечение стомированных пациентов средствами ухода за стомой на время пребывания в стационаре с обязательным учетом использования продукции; подбор средств ухода за стомой для постоянного использования.
7. Санитарно-просветительская работа (инструкции и брошюры по уходу за стомой, публикации и выступления в средствах массовой информации).
Кабинет для стомированных больных целесообразно посетить всем стомированным пациентам для получения от колопроктолога индивидуальных рекомендаций по подбору технических средств реабилитации (калоприемников и средств по уходу за кожей вокруг стомы) перед прохождением медико-социальной экспертизы
В кабинете для стомированных больных консультацию специалиста-колопроктолога могут получить не только жители города Москвы, но и жители других городов.
Кабинет по приему стомированных больных МКНЦ располагается по адресу:
г. Москва, ул. Шоссе Энтузиастов, 86