Ускорение транзита в кишечнике что это такое
Ускорение транзита в кишечнике что это такое
Качественное и отчасти количественное исследование времени транзита по толстой кишке без стимуляции. Полезное исследование у больных с запорами и метеоризмом для дифференцировки между этиопатогенетическими подтипами, которое служит руководством для дальнейших диагностических и лечебных мероприятий.
Альтернативный метод: сцинтиграфия с радиоизотопами per os.
а) Преимущества исследования транзита по толстой кишке. Оценка транзита по толстой кишке у больных с хроническими запорами для дифференцировки между:
• Медленнотранзитными запорами (инертная толстая кишка).
• Дисфункцией тазового дна/обструкцией выходного отдела.
• Нормальнотранзитными запорами, например, при СРК.
б) Ограничения исследования транзита по толстой кишке. Больной не сотрудничает с врачом: продолжает прием слабительных, не принимает добавки с клетчаткой.
Последовательное исследование транзита (3-х дневный вариант) по толстой кишке
а) Цель. Качественное и количественное исследование времени транзита по толстой кишке.
б) Оборудование и методика. Общий инструктаж больного:
• Временное прекращение приема любых слабительных средств или клизм в течение исследования.
• Прием добавок с клетчаткой 4 раза в день.
• По крайней мере, 6 стаканов (200 г) воды ежедневно.
• Обычная диета (без специальной коррекции).
• Капсулы Sitzmarks: одна капсула утром в первый, второй и третий дни.
• Рентгенография органов брюшной полости: на 4-й и 7-й дни.
в) Риск:
• Лучевая нагрузка: 140 мбэр (1,4 мЗв).
• Каловый завал.
г) Интерпретация. Три варианта распределения:
1. Все метки сконцентрированы в полости таза: => обструкция на выходе => дефекография.
2. Метки равномерно распределены по толстой кишке: медленнотранзитный запор.
3. Все метки эвакуировались: нормальный транзит, СРК с преобладанием запоров. Определение времени общего и сегментарного транзита.
д) Трудности:
• Ложноотрицательный результат: пациент не выполняет рекомендаций (например, не принимает капсулы, принимает слабительные) => результаты исследований могут быть расценены как нормальные: все метки эвакуированы.
• Ложноположительный результат: слишком короткий интервал между приемом меток и рентгенографией органов брюшной полости.
Упрощенное исследование транзита (однодневный вариант) по толстой кишке
а) Цель. Качественное исследование времени транзита по толстой кишке.
б) Оборудование и методика. Общий инструктаж больного:
• Временное прекращение приема любых слабительных или клизм в течение исследования.
• Прием добавок с клетчаткой 4 раза в день.
• По крайне мере, 6 стаканов (200 г) воды ежедневно.
• Обычная диета (без специальной коррекции).
• Капсулы Sitzmarks: одна капсула утром в первый день.
• Рентгенография органов брюшной полости: на 5-й день.
в) Риск:
• Лучевая нагрузка: 70 мбэр (0,7 мЗв).
• Каловый завал.
г) Интерпретация. Три варианта распределения (как описано выше).
д) Дальнейшие шаги:
• Дефекография.
• Анофизиологические исследования.
• Принятие решения о методе лечения, например, о субтотальной резекции?
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Нарушения моторики органов пищеварения и общие принципы их коррекции
Практически любое заболевание органов пищеварения сопровождается нарушением их моторной функции. В одних случаях они определяют характер клинических проявлений, в других — скрываются на втором плане, однако присутствуют практически всегда.
Практически любое заболевание органов пищеварения сопровождается нарушением их моторной функции. В одних случаях они определяют характер клинических проявлений, в других — скрываются на втором плане, однако присутствуют практически всегда. И это закономерно, т. к. характер моторики находится под контролем и в тесной связи с состоянием органов пищеварения, также как под контролем нервных и гуморальных механизмов более высокого уровня.
Все состояния, связанные с нарушением моторики органов пищеварения, можно подразделить на две большие группы. В первом случае рассматриваемые нарушения связаны с патологическим процессом в том или ином отделе пищеварительной системы, например, при язвенной болезни двенадцатиперстной кишки или при колитах. Моторика может изменяться при сдавлении кишки извне, наличии препятствия в ее просвете или увеличении объема ее содержимого, как, например, наблюдается при осмотической диарее. В других случаях моторика меняется вследствие нарушения ее регуляции со стороны нервной или эндокринной систем. Эта группа заболеваний получила название функциональных, что подчеркивает вторичность и обратимость развивающихся изменений. В то же время длительно существующие функциональные нарушения моторики органов пищеварения рано или поздно приводят к их «органическому» поражению. Так, функциональный гастроэзофагеальный рефлюкс может стать причиной рефлюкс-эзофагита, т. е. привести к формированию гастроэзофагеальной рефлюксной болезни, а синдром раздраженного кишечника — к развитию хронического колита. Таким образом, благоприятное течение функциональных нарушений, на котором акцентируют внимание и Римские критерии, является таковым только на определенном временном промежутке. Следует также подчеркнуть, что функциональные заболевания особо актуальны для педиатрической практики, т. к. составляют у детей подавляющую часть всех заболеваний органов пищеварения. Распространенность функциональных нарушений в структуре заболеваний желудочно-кишечного тракта у детей не только велика, но продолжает ежегодно расти. Так, синдром функциональной диспепсии наблюдается в 30–40% случаев, хроническая дуоденальная непроходимость — в 3–17% [1].
Все моторные нарушения пищеварительной трубки можно сгруппировать следующим образом:
Клиническая симптоматика нарушений моторики органов пищеварения многообразна и зависит от локализации процесса, его характера и первопричины. Они могут проявляться диареей или запором, рвотой, регургитацией, болями или дискомфортом в животе и многими другими жалобами.
Соматические симптомы (жалобы) больного представляют собой, по существу, интерпретацию психической сферой человека информации от рецепторов, расположенных во внутренних органах. На ее формирование оказывает влияние не только патологический процесс как таковой, но также особенности нервной системы и психической организации пациента. Реальная жалоба, представляемая таким образом врачу, определяется характером патологии, чувствительностью рецепторов, особенностями проводящей системы и, наконец, интерпретацией информации от органов на уровне коры больших полушарий. При этом последнее звено нередко оказывает решающее влияние на характер жалоб, нивелируя их в одних случаях и усугубляя — в других, а также придавая им индивидуальную эмоциональную окраску.
Поток импульсов от периферических рецепторов определяется уровнем их чувствительности или гиперчувствительности к действию повреждающих стимулов, проявляющейся снижением порога их активации, увеличением частоты и длительности импульсов в нервных волокнах с усилением афферентного ноцицептивного потока. При этом незначительные по своей силе стимулы (например, растяжение стенки кишки) могут провоцировать интенсивный поток импульсов в центральные отделы нервной системы, создавая образ тяжелого поражения с соответствующей ответной вегетативной реакцией.
Можно, таким образом, выделить три уровня формирования соматического симптома (жалобы), например боли: органный, нервный, психический. Генератор симптома может располагаться на любом уровне, однако формирование эмоционально окрашенной жалобы происходит только на уровне психической деятельности. При этом болевая жалоба, сгенерированная без поражения органа, может ничем не отличаться от таковой, возникшей вследствие истинного повреждения.
Как и в случае боли, жалобы, связанные с нарушением моторики желудочно-кишечного тракта, могут быть сформированы на уровне пораженного органа (желудка, кишечника и т. п.), связаны с нарушением регуляции этих органов со стороны нервной системы, но также могут быть сгенерированы независимо от состояния органа, в связи с особенностью психоэмоциональной организации пациента. По сравнению с механизмом возникновения боли, различие связано лишь с направлением нервной импульсации: в случае болей имеет место «восходящее» направление, а генератором жалобы может стать вышележащий уровень без участия нижележащего, тогда как в случае нарушения моторики желудочно-кишечного тракта наблюдается обратная ситуация: «нисходящая» импульсация с возможностью генерации симптома нижележащим органом без участия вышележащего. Наконец, возможна генерация нисходящего стимула на сегментарном уровне в ответ на патологический восходящий импульс, например, при гиперреактивности рецепторов. Механизмы, связанные со снижением порога чувствительности рецепторов кишечника в сочетании со стимуляцией его со стороны верхних регуляторных центров, активизирующихся на фоне психосоциальных влияний, наблюдаются, в частности, при синдроме раздраженного кишечника.
Таким образом, любой симптом (жалоба) становится таковым только при обработке разрозненной нервной импульсации высшими отделами. Истинная соматическая жалоба определяется поражением того или иного внутреннего органа, а различные отделы нервной системы выполняют функции связующего звена и первичной обработки данных, передавая последние на уровень психики или в обратном направлении. В то же время генератором соматоподобных жалоб может быть сама нервная система и ее высшие отделы. При этом психический уровень является абсолютно самодостаточным и здесь могут «зарождаться» жалобы, не имеющие своего прообраза на соматическом уровне, но не отличимые от истинных соматических симптомов. Именно эти механизмы лежат в основе нарушений моторики функционального характера. Дифференцировка первичного уровня симптома (жалобы) имеет принципиальное значение для правильной постановки диагноза и выбора оптимального плана лечения.
Нарушения моторики органов пищеварения любого происхождения неизбежно вызывают вторичные изменения, главными из которых является нарушение процессов переваривания и всасывания, а также нарушение микробиоценоза кишечника. Перечисленные нарушения усугубляют моторные нарушения, замыкая патогенетический «порочный круг» [2].
Органы пищеварения обладают электрической активностью, определяющей ритм и интенсивность мышечных сокращений и моторики в целом. Вопрос о локализации электрического водителя ритма желудочно-кишечного тракта остается открытым. Проведенные исследования показали, что водитель ритма желудка расположен в проксимальной части большой кривизны, а для тонкой кишки данную роль играет проксимальный отдел двенадцатиперстной кишки (некоторые авторы локализуют его в области впадения общего желчного протока), который генерирует медленные электрические волны наиболее высокой для всей тонкой кишки частоты. Кроме того, доказано, что любая зона желудочно-кишечного тракта является источником ритма для каудально расположенных сегментов или становится таковым в определенных условиях. Скорость распространения основного электрического ритма в различных отделах желудочно-кишечного тракта неодинакова и зависит от его функционального состояния и водителя ритма. Для желудка она колеблется от 0,3–0,5 см/сек (в фундальном отделе) до 1,4–4,0 см/сек (в антральном отделе). Следует отметить, что всегда существует градиент как основного электрического ритма, так и ритмических сокращений гладких мышц желудочно-кишечного тракта по частоте и скорости проведения возбуждения в каудальном направлении [3, 4, 5, 6].
Для оценки характера моторики органов пищеварения могут использоваться рентгенологические (контрастные) и электрофизиологические методы исследования (электрогастроэнтеромиография). Последние в настоящее время получили новый импульс для развития и внедрения в практику на основе новой технической базы и компьютерных технологий, позволивших в реальном времени проводить сложный математический анализ полученных данных. Метод основан на регистрации электрической активности органов пищеварения.
Коррекция нарушений моторики органов пищеварения сводится к решению трех задач:
Так как первопричиной функциональных нарушений чаще всего является нарушение нервной регуляции органов пищеварения, первая задача в этом случае должна решаться гастроэнтерологами в тесном контакте с невропатологами, психоневрологами и психологами после тщательного обследования пациента [7]. В случае первичной патологии органов пищеварения, например при язвенной болезни, на первое место выходит лечение основного заболевания.
Вторая задача решается назначением постуральной терапии, коррекцией питания и медикаментозными средствами. Постуральная терапия наиболее важна при коррекции гастроэзофагеального рефлюкса. Рекомендуется обеспечить возвышенное положение головного конца кровати пациента, избегать тесной одежды и тугих поясов, физических упражнений, связанных с перенапряжением мышц брюшного пресса, глубоких наклонов, длительного пребывания в согнутом положении, поднятия руками тяжестей более 8–10 кг на обе руки. Детям грудного возраста следует придавать вертикальное положение во время кормления и непосредственно после кормления. В питании следует ограничить или снизить содержание животных жиров, повысить содержание белка, избегать раздражающих продуктов, газированных напитков, уменьшить разовый объем (можно увеличить частоту) приема пищи. Кроме того, не следует есть перед сном. Больным с ожирением рекомендуется снизить вес. Эти и некоторые другие задачи у детей грудного возраста решаются назначением специальных антирефлюксных смесей. По возможности следует избегать приема препаратов, снижающих тонус нижнего пищеводного сфинктера, в т. ч. седативных, снотворных, транквилизаторов, теофиллина, холинолитиков, бета-адреномиметиков. В случае курения его необходимо прекратить.
При патологии кишечника исключаются плохо переносимые (вызывающие появление боли, диспепсии) и способствующие газообразованию продукты: жирные блюда, шоколад, бобовые (горох, фасоль, чечевица), капуста, молоко, черный хлеб, картофель, газированные напитки, квас, виноград, изюм. Ограничиваются свежие овощи и фрукты. Другие продукты и блюда назначают в зависимости от преобладания в клинической картине диареи или запора.
В целом диета определяется основным заболеванием.
С целью медикаментозной коррекции моторики органов пищеварения применяются прокинетики и спазмолитики. Список прокинетиков, применяющихся отечественными гастроэнтерологами, относительно невелик. К ним относятся метоклопрамид, домперидон и тримебутин.
Действие домперидона (Мотилиум), также как и метоклопрамида (Церукал, Реглан), связано с их антагонизмом по отношению к дофаминовым рецепторам желудочно-кишечного тракта и, как следствие, усилением холинергической стимуляции, приводящей к повышению тонуса сфинктеров и ускорению моторики. В отличие от домперидона, метоклопрамид хорошо проникает через гематоэнцефалический барьер и способен вызывать серьезные побочные эффекты (экстрапирамидные расстройства, чувство сонливости, усталости, беспокойство, а также галакторею, связанную с повышением в крови уровня пролактина), что заставляет избегать его применения в педиатрической практике. Единственной ситуацией, когда метоклопрамид оказывается незаменимым, является экстренное купирование рвоты, т. к. другие прокинетики не выпускаются в инъекционных формах. Мотилиум назначается в дозе 2,5 мг на 10 кг массы тела 3 раза в день в течение 1–2 месяцев. Побочные эффекты Мотилиума (головная боль, общая утомляемость) встречаются редко (у 0,5–1,8% больных).
Изучается также влияние на моторику и возможность применения при функциональных расстройствах как у взрослых, так и у детей аналогов соматостатина (октреотида). Было показано, что соматостатин снижает моторику желудочно-кишечного тракта и может с успехом применяться при ряде функциональных расстройств, однако конкретные показания и способ применения еще не разработаны [8, 9].
Особое место среди препаратов, влияющих на моторику, занимает лоперамид (Имодиум). Точкой фармакологического приложения этого препарата являются опиатные рецепторы толстой кишки, воздействие на которые приводит к значительному, зависимому от дозы, более выраженному по сравнению с тримебутином, замедлению моторики. Лоперамид является высокоэффективным симптоматическим противодиарейным средством и может использоваться в комбинации с другими препаратами. Применение его должно быть достаточно осторожным, т. к. на фоне замедления моторики кишечное всасывание повышается, что может привести к тяжелой интоксикации, особенно у больных с инфекционной диареей или выраженным дисбактериозом кишечника.
Во многих случаях, помимо нарушений пропульсивной активности, имеет место спазм сфинктеров. В этих случаях ключевыми препаратами становятся спазмолитики, не только нормализующие мышечный тонус, но также устраняющие боль. Спазмолитическими эффектами в отношении органов пищеварения обладают несколько групп лекарственных средств. К ним относятся М-холинолитики (начиная с ушедшего из клинической практики атропина), миотропные спазмолитики, действующие через подавление фосфодиэстеразы (например, дротаверин (Но-шпа)), селективный блокатор кальциевых каналов клеток кишечника (пинаверия бромид (Дицетел)) и высокоэффективный модулятор Na+- и K+-каналов (мебеверин (Дюспаталин)).
Дротаверин, ингибиторуя фосфодиэстеразы IV, повышает концентрации цАМФ в миоцитах, что приводит к инактивации киназы миозина, тормозит соединение миозина с актином, снижая сократительную активность гладкой мускулатуры, и способствует расслаблению сфинктеров и снижению силы мышечных сокращений.
Пинаверия бромид (Дицетел) блокирует потенциалзависимые кальциевые каналы миоцитов кишечника, резко снижая поступление в клетку внеклеточных ионов кальция и тем самым предотвращая мышечное сокращение. Особенностями препарата является его селективность в отношении органов пищеварения, включая желчевыводящие пути, а также способность снижать висцеральную чувствительность, не влияя на другие органы и системы, включая сердечно-сосудистую.
Особенностью мебеверина (Дюспаталина) является его двойное действие. С одной стороны, он блокирует быстрые Na+-каналы, препятствуя деполяризации мембраны мышечной клетки и развитию спазма, нарушая при этом передачу импульса от холинергических рецепторов. С другой стороны, мебеверин блокирует наполнение Сa++-депо, истощая их и ограничивая тем самым выход К+ из клетки, что препятствует развитию гипотонии. Таким образом, мебеверин обладает модулирующим действием на сфинктеры органов пищеварения, при котором возможно не только снятие спазма, но также предотвращение избыточной релаксации. Особенностью Дюспаталина является его форма выпуска: 200 мг мебеверина заключены в микрогранулы, покрытые рН-чувствительной оболочкой, а сами микрогранулы заключены в капсулу. Таким образом достигается не только наибольшая эффективность препарата, но также пролонгирование его действия во времени и на протяжении всего желудочно-кишечного тракта. Постепенно высвобождающийся из гранул препарат обеспечивает равномерное действие в течение 12–13 часов. Дюспаталин назначается внутрь за 20 мин до еды по 1 капсуле 2 раза в день (утром и вечером).
Мебеверин выпускается с 1965 г., и многолетний опыт его применения показал не только эффективность препарата, но и его безопасность. Важной особенностью препарата является отсутствие антихолинергических эффектов, что значительно расширяет область его применения.
При метеоризме назначаются препараты, уменьшающие газообразование в кишечнике за счет ослабления поверхностного натяжения пузырьков газа, приводя к их разрыву и предотвращая тем самым растяжение кишечной стенки (и соответственно — развитие боли). Может использоваться симетикон (Эспумизан) и комбинированные препараты: Панкреофлат (панкреатические ферменты + симетикон), Юниэнзим с МПС (растительные ферменты + сорбент + симетикон).
При запорах показано назначение слабительных препаратов и/или прокинетиков, однако в последней группе препаратов отсутствуют эффективные средства, допущенные к применению в педиатрической практике, а из слабительных средств наиболее эффективным и безопасным во всех возрастных группах средством является лактулоза (Дюфалак).
Главной особенностью лактулозы является ее пребиотическое действие. Пребиотики представляют собой частично или полностью неперевариваемые компоненты пищи, которые избирательно стимулируют рост и/или метаболизм одной или нескольких групп микроорганизмов, обитающих в толстой кишке, обеспечивая нормальный состав кишечного микробиоценоза. С биохимической точки зрения в эту группу нутриентов входят полисахариды и некоторые олиго- и дисахариды.
В результате микробного метаболизма пребиотиков в толстой кишке образуются молочная кислота, короткоцепочечные жирные кислоты, углекислый газ, водород, вода. Углекислый газ в большой степени преобразуется в ацетат, водород всасывается и выводится через легкие, а органические кислоты утилизируются макроорганизмом, причем значение их для человека трудно переоценить.
Лактулоза представляет собой дисахарид, состоящий из галактозы и фруктозы. Ее пребиотический эффект был доказан в многочисленных исследованиях. Так, в рандомизированном двойном слепом контролируемом исследовании на 16 здоровых добровольцах (10 г/день лактулозы в течение 6 недель) было показано достоверное нарастание числа бифидобактерий в толстой кишке [10].
Слабительный эффект лактулозы непосредственно связан с ее пребиотическим действием и обусловлен значительным увеличением объема содержимого толстой кишки (примерно на 30%) в связи с ростом численности бактериальной популяции. Увеличение продукции кишечными бактериями короткоцепочечных жирных кислот нормализует трофику эпителия толстой кишки, улучшает ее микроциркуляцию, обеспечивая эффективную моторику, всасывание воды, магния и кальция. Частота побочных эффектов лактулозы значительно ниже по сравнению с другими слабительными средствами и не превышает 5%, причем в большинстве случаев их можно считать незначительными. Безопасность лактулозы определяет возможность ее применения даже у недоношенных детей, доказанную в клинических испытаниях [11, 12].
Доза лактулозы (Дюфалака) подбирается индивидуально, начиная с 5 мл 1 раз в день. При отсутствии эффекта дозу постепенно (на 5 мл каждые 3–4 дня) увеличивают до получения желаемого эффекта. Условно максимальной дозой можно считать у детей до 5 лет 30 мл в сутки, у детей 6–12 лет — 40–50 мл в сутки, у детей старше 12 лет и взрослых — 60 мл в сутки. Кратность приема может составлять 1–2 (реже — 3) раза в день. Курс лактулозы назначают на 1–2 месяца, а при необходимости — и на более длительный срок. Отменяют препарат постепенно под контролем частоты и консистенции стула.
Регуляторами моторики в определенной степени являются также адсорбенты, среди которых первое место занимает Смекта. Важно, что смектит (действующее начало препарата Смекта), помимо непосредственно адсорбирующего действия, обладает свойствами мукоцитопротекции и способствует замедлению моторики и благоприятно влияет на состав кишечной микрофлоры, являясь синергистом пробиотиков.
Третья задача при коррекции расстройств моторики — воздействие на нарушения, возникшие на фоне дискинезии пищеварительного тракта. Нарушения моторики (как замедление, так и ускорение) приводят к нарушению нормальных процессов переваривания и всасывания и изменению состава внутренней среды кишки. Изменение состава внутренней среды в кишке отражается на составе микрофлоры с развитием дисбактериоза, а также усугубляет уже имеющиеся нарушения пищеварительных процессов, в частности, вследствие изменения рН кишечного содержимого. В дальнейшем возможно повреждение эпителия, развитие воспалительного процесса, знаменующего переход от функциональных нарушений к заболеванию с вполне определенным морфологическим субстратом. Таким образом, с одной стороны, для коррекции нарушенной моторики целесообразно использование препаратов, обладающих пребиотической активностью (в т. ч. лактулоза), а, с другой стороны, в комплекс лечения функциональных нарушений пищеварительного тракта, при необходимости, должны включаться препараты панкреатических ферментов (предпочтительно высокоэффективные микросферические, например, Креон), адсорбенты (Смекта), пробиотки (Бифидум-бактерин форте и аналогичные).
В целом, определение состава терапии должно быть строго индивидуальным, учитывающим патогенетические особенности процесса у конкретного пациента с обязательной коррекцией первопричины расстройств моторики органов пищеварения.
Ускоренным транзитом кишечного содержимого
Роль белков в питании
Источниками белков в питании являются пищевые продукты животного и растительного происхождения: мясо, молоко, рыба, яйца, хлеб, крупа, а также овощи и фрукты.
Роль витаминов в питании
Роль витаминов в питании чрезвычайно велика, как и все пищевые вещества, они совершенно необходимы организму и имеют большое значение в процессах обмена веществ.
Роль воды в питании
Ни одна живая клетка не может существовать без воды. Вода входит в состав всех органов и тканей организма. Организм взрослого человека на 60-65% состоит из воды.
Ускорение транзита кишечного содержимого
возникает при: 1) гормональной и фармакологической стимуляции транзита (серотонин, простагландины, секретин, панкреозимин, гастрин); 2) неврогенной стимуляции транзита: ускорении эвакуаторной активности кишечника, увеличении внутрикишечного давления.
имеет место при воспалительных изменениях слизистой оболочки толстой кишки (язвенный колит, болезнь Крона толстой кишки).
Наиболее общим механизмом в патогенезе диарей при всех заболеваниях тонкой кишки является гиперсекреция. Важные факторы ее возникновения – бактериальное обсеменение тонкой кишки и связанные с жизнедеятельностью микроорганизмов биохимические процессы в кишечнике.
Значение бактериальной пролиферации в тонкой кишке в патогенезе хронической диареи
Решающее значение в развитии бактериального роста в тонкой кишке имеют анатомические и двигательные расстройства, возникающие при синдроме застойной петли: при стриктурах кишечника, дивертикулах тонкой кишки, хирургической слепой петле, различного рода фистулах (межкишечных, желудочно-кишечных); склеродермии и других патологических состояниях, сопровождающихся кишечным стазом.
Наиболее постоянно и в выраженной степени бактериальное обсеменение тонкой кишки обнаруживается при синдроме слепой петли, характеризующемся сочетанием диареи, стеатореи, нарушения всасывания витамина В12 и развитием анаэробного типа толстокишечной флоры в проксимальных отделах тонкой кишки.
Механизм развития диареи при данном синдроме достаточно подробно изучен. По данным морфологических и функциональных исследований, у больных с интестинальным стазом основной причиной хронической диареи при бактериальном обсеменении тонкой кишки является повреждение щеточной каймы и снижение ее энзиматической активности.
Фактором, повреждающим слизистую оболочку, являются свободные желчные кислоты, образующиеся в результате усиления процессов деконъюгации в проксимальных отделах тонкой кишки под влиянием кишечных бактерий, главным образом бактероидов. При этом концентрация конъюгированных желчных кислот, участвующих во всасывании липидов, значительно снижается.
Неабсорбированные в тонкой кишке жирные кислоты с длинной углеродной цепью в толстой кишке вызывают гиперсекрецию воды и натрия. В патогенезе хронической диареи при синдроме застойной петли наряду с нарушением превращения желчных кислот выделяют ряд других факторов. Под влиянием ферментов, выделяемых бактериями, образуются спирты, летучие жирные кислоты, продукты окисления эндогенных спиртов – ацетальдегид и ацетат, достигающие высокой концентрации в крови и просвете тонкой кишки. Указанные вещества могут приводить к дисфункции энтероцита.
Механизмы диарей при различных заболеваниях кишечника
Преобладающий тип диареи
Гиперсекреция воды, электролитов
Кишечные инфекции, терминальный илеит, синдром короткой тонкой кишки, постхолецистэктомическая диарея
Глютеновая энтеропатия, болезнь Уипла, лимфома кишечника, общая вариабельная гипогаммаглобулинемия, первичная лимфангиоэктазия, лактазная недостаточность
Неспецифический язвенный колит, болезнь
Крона толстой кишки
Повышенная скорость транзита по кишечнику
Синдром раздраженного кишечника, функциональная диарея, эндокринные дискинезии
Значение нарушения метаболизма желчных кислот в патогенезе хронической диареи
В проксимальных отделах тонкой кишки желчные кислоты, экскретируемые печенью, выполняют свою основную физиологическую функцию – участвуют в переваривании и всасывании липидов. В дистальных отделах тонкой кишки происходят превращения самих желчных кислот: деконъюгация, дегидроксилирование и их реабсорбция.
Основное физиологическое место всасывания желчных кислот – терминальный отдел подвздошной кишки, где имеется специфическая активная транспортная система. Таким образом осуществляется постоянный кругооборот желчных кислот. Расстройства энтерогепатической циркуляции желчных кислот наиболее отчетливо проявляются при резекции подвздошной кишки или наличии воспалительного процесса в ней. У здорового человека 95% желчных кислот реабсорбируются за каждый кругооборот и только 5% теряется с калом. При резекции подвздошной кишки фекальные потери желчных кислот значительно возрастают. Желчные кислоты в толстой кишке ингибируют всасывание и усиливают секрецию воды и электролитов, что и обусловливает секреторную (холагенную) диарею.
Показания и методика исследования транзита по толстой кишке
Качественное и отчасти количественное исследование времени транзита по толстой кишке без стимуляции. Полезное исследование у больных с запорами и метеоризмом для дифференцировки между этиопатогенетическими подтипами, которое служит руководством для дальнейших диагностических и лечебных мероприятий.
Классический метод: прием рентгеноконтрастных меток внутрь (готовый коммерческий продукт Sitzmarks или изготовленные самостоятельно – мелко нарезанные рентгеноконтрастные трубки) с рентгенологическим исследованием по графику: недорогой, безопасный и простой метод.
Альтернативный метод: сцинтиграфия с радиоизотопами per os.
а) Преимущества исследования транзита по толстой кишке. Оценка транзита по толстой кишке у больных с хроническими запорами для дифференцировки между:
• Медленнотранзитными запорами (инертная толстая кишка).
• Дисфункцией тазового дна/обструкцией выходного отдела.
• Нормальнотранзитными запорами, например, при СРК.
б) Ограничения исследования транзита по толстой кишке. Больной не сотрудничает с врачом: продолжает прием слабительных, не принимает добавки с клетчаткой.
Последовательное исследование транзита (3-х дневный вариант) по толстой кишке
а) Цель. Качественное и количественное исследование времени транзита по толстой кишке.
б) Оборудование и методика. Общий инструктаж больного:
• Временное прекращение приема любых слабительных средств или клизм в течение исследования.
• Прием добавок с клетчаткой 4 раза в день.
• По крайней мере, 6 стаканов (200 г) воды ежедневно.
• Обычная диета (без специальной коррекции).
• Капсулы Sitzmarks: одна капсула утром в первый, второй и третий дни.
• Рентгенография органов брюшной полости: на 4-й и 7-й дни.
• Лучевая нагрузка: 140 мбэр (1,4 мЗв).
г) Интерпретация. Три варианта распределения:
1. Все метки сконцентрированы в полости таза: => обструкция на выходе => дефекография.
2. Метки равномерно распределены по толстой кишке: медленнотранзитный запор.
3. Все метки эвакуировались: нормальный транзит, СРК с преобладанием запоров. Определение времени общего и сегментарного транзита.
• Ложноотрицательный результат: пациент не выполняет рекомендаций (например, не принимает капсулы, принимает слабительные) => результаты исследований могут быть расценены как нормальные: все метки эвакуированы.
• Ложноположительный результат: слишком короткий интервал между приемом меток и рентгенографией органов брюшной полости.
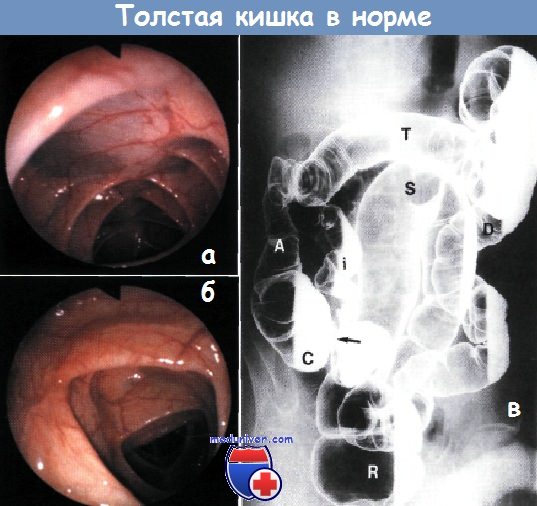
а – печеночный изгиб толстой кишки в норме. Синеватый оттенок обусловлен соседством печени. Колоноскопия
б – поперечно-ободочная кишка в норме. Видны треугольные полулунные складки. Колоноскопия
в – нормальная толстая кишка. Слепая кишка (С), поперечно-ободочная кишка (Т), сигмовидная кишка (S), находятся внутрибрюшинно. Часть восходящей (А), нисходящей (D) толстой кишок лежит забрюшинно. Видна прямая кишка (R).
Обнаружена гипермобильность нисходящей и сигмовидной кишок. Червеобразный отросток указан стрелкой. Рефлюкс бария и воздуха в терминальный отрезок подвздошной кишки (i). Клизма с барием, двойное контрастирование.
Рентгенограмма получена при положении больного на левом боку, пучок рентгеновских лучей направлен поперечно.
Упрощенное исследование транзита (однодневный вариант) по толстой кишке
а) Цель. Качественное исследование времени транзита по толстой кишке.
б) Оборудование и методика. Общий инструктаж больного:
• Временное прекращение приема любых слабительных или клизм в течение исследования.
• Прием добавок с клетчаткой 4 раза в день.
• По крайне мере, 6 стаканов (200 г) воды ежедневно.
• Обычная диета (без специальной коррекции).
• Капсулы Sitzmarks: одна капсула утром в первый день.
• Рентгенография органов брюшной полости: на 5-й день.
• Лучевая нагрузка: 70 мбэр (0,7 мЗв).
г) Интерпретация. Три варианта распределения (как описано выше).
• Принятие решения о методе лечения, например, о субтотальной резекции?
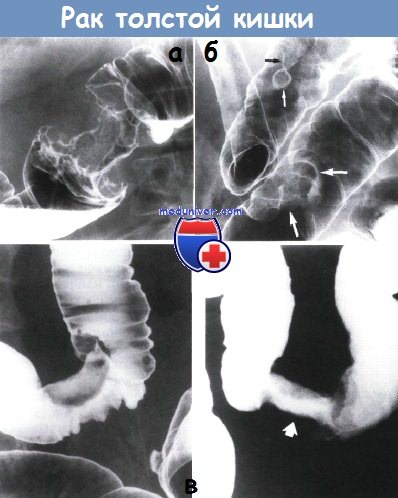
а – Кольцевидный рак середины поперечно-ободочной кишки. Видно круговое сужение длиной 4 см с выступающими краями и узловатой слизистой оболочкой.
Клизма с барием, двойное контрастирование.
б – Сосуществующие аденокарцинома и тубулярная аденома. В области ректосигмо-идного соединения обнаружен полиповидный рак (показано большими белыми стрелками, контур белого цвета).
В проксимальной части сигмовидной кишки видна ножка (черная стрелка) и верхушка (маленькая белая стрелка) тубулярной аденомы. Клизма с барием, двойное контрастирование
в – Переходная форма между полипом и кольцевидной карциномой — «полукольцевой» или «седловидный» тип поражения.
На одном из снимков видно полиповидное образование в проксимальной части сигмовидной кишки. Противоположная от полиповидного образования стенка кишки (показана белыми стрелками) втянута в область частичной круговой инфильтрации опухоли.
На снимке в прямой проекции заметно новообразование (показано стрелкой), охватывающее толстую кишку по окружности. Клизма с барием, двойное контрастирование.
– Также рекомендуем “Показания и методика дефекографии при нарушении дефекации”
Оглавление темы “Обследование в колопроктологии”:
Медленный транзит является распространенной проблемой, которая обычно затрагивает больше женщин, чем мужчин. Когда у человека нет проблем с кишечником, он идет в ванную четыре-семь раз в неделю, не прилагая больших усилий для дефекации; но те, у кого есть эти проблемы помимо снижения частоты посещения туалета, также испытывают большой дискомфорт при дефекации.
Основными симптомами медленного кишечного транзита являются, прежде всего, общее недомогание, а также чувство отека и дискомфорта, которые могут быть связаны с плохим настроением, влияющим на социальную и трудовую жизнь. Существует также риск геморроя, который состоит из расширений вен, окружающих задний проход, они появляются, когда прикладывается много усилий для дефекации.
Как улучшить медленный кишечный транзит с помощью естественных методов лечения
Как улучшить медленный кишечный транзит с помощью настоя семян льна с медом: для увеличения кишечного транзита необходимо приготовить настой, который нужно пить каждый день перед сном. Для этого несколько льняных семян оставляют настаиваться на всю ночь, а затем подслащивают медом, что является хорошим способом увеличить кишечный транзит. Еще один способ воспользоваться преимуществами льняного семени — добавить эти семена в йогурт на завтрак.
Как улучшить медленный кишечный транзит с помощью овощных смузи: свежие листья шпината, половину огурца и веточку сельдерея следует измельчить в блендере, добавив при необходимости немного воды. Употребление этого смузи первым делом с утра поможет бороться с запорами и избавит от дискомфорта при плохом пищеварении.
Как улучшить медленный транзит в кишечнике с помощью оливкового масла: это масло обладает слабительными свойствами, поэтому те, кто редко испражняются в течение недели, могут выпить две столовые ложки оливкового масла разведенные в стакане горячей воды утром натощак.
Как улучшить медленный транзит кишечника с помощью орехов: благодаря этим продуктам вы можете бороться с запорами, добавляя немного больше клетчатки в организм, тем самым помогая улучшить хорошее пищеварение. Для этого можно добавить в ежедневный рацион сушеный инжир, изюм или миндаль, всего достаточно 25 грамм, и желательно есть их после обеда.
Советы по улучшению медленного транзита и облегчению симптомов
Плохое питание, стресс и малоподвижный образ жизни являются основными причинами плохого пищеварения, которое может затронуть всех людей, вызывая множество неудобств. Вот почему его профилактика и уход очень важны, для чего необходимо изменить привычки образа жизни, чтобы исправить эту проблему. Разнообразные продукты должны быть добавлены в рацион, такие как фрукты, овощи и цельные зерна, все те, которые содержат клетчатку, рекомендуются, потому что они способствуют более мягкому пищеварению.
Фрукты, которые рекомендуется употреблять регулярно: киви, апельсины, папайя, сливы, груши, клубника и яблоки. В то время как овощи с большим количеством клетчатки — это морковь, шпинат и брокколи, не забывайте есть бобовые. Когда у вас медленный транзит, необходимо избегать употребления алкоголя, употребления обработанных пищевых продуктов, сокращать потребление муки, такой как макароны и рис, в дополнение к хлебобулочным изделиям. Пища должна быть вареной или приготовленной на пару, но не жареной.
В дополнение к использованию некоторых домашних средств, вы должны включать здоровые привычки, такие как пить много воды вместо газированных напитков и сладких соков. Также рекомендуется выполнять физические нагрузки, такие как ходьба, так как это упражнение улучшает метаболизм, активизирует кровообращение и способствует правильному пищеварению.
В дополнение к решению проблемы запоров, когда у вас есть желание испражняться, вы должны немедленно пойти в ванную, вы не должны оставлять это на потом. Также целесообразно приучать организм ходить в ванную, для этого вы можете ходить каждый день в одно и то же время, когда это возможно, поскольку это очень эффективный метод, обеспечивающий постепенное нормальное функционирование пищеварительной системы.
Статьи носят информативный характер и не отменяют консультацию специалиста!
Если вы хотите видеть в ленте свежие публикации канала Саквояж знаний – жмите “понравилось” и подписывайтесь на канал!
В настоящее время под диарейным синдромом принято понимать комплекс различных симптомов, связанных с нарушением процесса опорожнения кишечника, характеризующимся увеличением частоты стула (более 3 раз в сутки) с выделением жидких каловых масс и их большего количества. Различают острую и хроническую диарею. Длительность острой диареи составляет 2-3 недели. Диагноз синдрома хронической диареи ставят при продолжительном ее течении (более 30 дней) или при наличии эпизодов рецидивирующей диареи в анамнезе. Патогенетически данный синдром (как и синдром острой диареи) возникает вследствие расстройства пищеварения, всасывания, секреции и связан, в основном, с нарушением транспорта воды и электролитов в желудочно-кишечном тракте.
В патогенезе диареи выделяют четыре механизма: кишечная гиперсекреция; повышение осмотического давления в полости кишечника; нарушение транзита кишечного содержимого; кишечная гиперэкссудация.
Те или иные механизмы патогенеза диареи являются ответом на воздействие различных этиологических факторов.
Кишечная гиперсекреция – наиболее общий механизм диареи, обусловленный нарушением электролитного транспорта в кишечнике, при котором характерно увеличение содержания воды и натрия в просвете кишки. Данные процессы запускаются и регулируются нейроэндокринными медиаторами, желчными кислотами, гормонами, высвобождающимися в организме или местно в кишке. Существенную роль в их возникновении играют бактериальные экзотоксины и вирусы. Секреторная диарея характеризуется тем, что осмолярность каловых масс соответствует осмолярности плазмы крови, а голодание (до 72 час.) не приводит к ее прекращению.
Типичным примером данного вида диареи является холера. Гиперсекреторная диарея наблюдается при сальмонеллезе, терминальном илеите, дисфункции сфинктера Одди (постхолецистэктомический синдром).
Характерные признаки секреторной диареи: полифекалия (обильный жидкий водянистый стул), зеленоватая окраска фекалий, стеаторея (за счет жирных кислот с длинной углеродной цепью), большие потери натрия, калия, хлора с калом, метаболический ацидоз, высокий рН фекалий.
Гиперосмолярная диарея обусловлена увеличением осмотического давления химуса, что приводит к задержке воды в просвете кишки. Причинами возникновения этого вида диареи могут быть: повышенное поступление в кишечник осмотически активных веществ (солевые слабительные, сорбитол, некоторые антациды и др.); нарушение переваривания и всасывания углеводов (чаще всего лактазная недостаточность); синдром нарушенного всасывания.
Накопление в просвете кишечника невсосавшихся осмотически активных частиц, нарушение пищеварительно-транспортного конвейера – все это приводит к повышению осмолярности химуса и фекалий. Поскольку слизистая оболочка тонкой кишки свободно проницаема для воды и электролитов, устанавливается осмотическое равновесие между содержимым тонкой кишки и плазмой. Подобный механизм диареи наблюдается при приеме слабительных, некоторых антацидов, а также характерен для больных с органическими поражениями тонкой кишки (глютеновая энтеропатия, лактазная недостаточность, болезнь Уиппла и пр.), болезнями поджелудочной железы (хронический панкреатит, опухоли, муковисцидоз), заболеваниями печени, сопровождающимися нарушением выделения желчных кислот. Для данного вида диареи характерен жидкий стул, полифекалия, высокая осмолярность химуса и фекалий, увеличение фекальной концентрации короткоцепочечных жирных кислот и молочной кислоты, незначительные потери электролитов с калом, низкое значение рН кала.
В основе гипер- и гипокинетической диареи лежат нарушения транзита кишечного содержимого (повышение или снижение двигательной функции кишечника).
Характерной ее особенностью является ослабление ретроградной моторной активности, и определенную роль может играть стимуляция секреторных процессов в кишечнике.
Чаще всего данный вид диареи развивается при бактериальном заселении тонкой кишки, а также при синдроме раздраженного кишечника.
Ускорение транзита кишечного содержимого возникает в результате гормональной и физиологической стимуляции транзита (серотонин, простагландины, секретин, панкреозимин, гастрин, мотилин), нейрогенной стимуляции транзита, увеличения внутрикишечного давления.
Ускорению эвакуаторной активности кишечника способствуют также слабительные средства и некоторые антацидные препараты. Осмотическое давление каловых масс при гипер- и гипокинетической диарее, как правило, соответствует осмотическому давлению плазмы крови.
Повышение скорости транзита по кишечнику чаще всего характеризуется жидким или кашицеобразным не обильным стулом, иногда с примесью слизи, преимущественно в утренние часы или после приема пищи. Характерной особенностью этой формы диарейного синдрома являются схваткообразные боли в животе (по типу кишечных колик) перед стулом, ослабевающие после него. Выраженность болевого синдрома иногда такова, что больные для предупреждения диареи, возникающей в ответ на прием пищи, в ряде случаев вынуждены отказываться от еды. Нередко может наблюдаться и утренний понос после пробуждения, так называемый понос-будильник.
Гиперэкссудативная диарея чаще развивается при воспалительных изменениях слизистой оболочки кишки (неспецифический язвенный колит, болезнь Крона, туберкулез кишечника, лимфома, острые кишечные инфекции), а также опухолевых и ишемических процессах. В патогенезе гиперэкссудативной диареи при всех рассмотренных заболеваниях лежит выпотевание в просвет кишки плазмы, крови, слизистого отделяемого кишечных клеток и желез. Она характеризуется частыми кровянистыми выделениями, нередко перемешанными со слизью или с примесью гноя; умеренного объема или в виде “плевка”. Отмечаются возрастание фекальной концентрации натрия и хлора, молочной кислоты, уменьшение потерь калия с калом, низкий уровень рН кала.
В основе любой диареи лежит одновременно несколько механизмов: нарушение баланса между секрецией и всасыванием воды и электролитов, повышение осмолярности кишечного содержимого, ускорение транзита. Однако при различных заболеваниях преобладающим является один из них.
Принято считать, что диарея наиболее часто встречается в развивающихся странах, однако последние исследования ВОЗ показали, что диарейный синдром не менее актуален и для экономически развитых стран, при этом в структуре заболеваемости и в этиологических факторах есть определенные различия при отсутствии разницы в возрастном показателе.
При лечении любого заболевания предпочтение отдается подбору этиотропной терапии. Для установления этиологических причин диареи требуется достаточно много времени, которым врач, диагностирующий диарейный синдром, не располагает.
В этой связи лечение любого вида диареи включает ряд этапов:
Современная симптоматическая терапия острой диареи основывается на следующих принципах:
В первую очередь лечение должно быть направлено на предотвращение дегидратации и ассоциированной с ней артериальной гипотензии на фоне интоксикации и возмещение потери жидкости. У 85-95% пациентов с острыми кишечными инфекциями, сопровождающимися диареей, регидрационная терапия осуществляется оральным путем, только у 5-15% больных при клинических признаках выраженной дегидратации показано внутривенное введение заместительных растворов. Для внутривенной регидратации используют изотонические полиионные кристаллоидные растворы: трисоль, квартасоль, ацесоль. Коллоидные растворы (гемодез, реополиглюкин, рефортан) для дезинтоксикации вводят в случаях выраженной гипотонии и только при отсутствии признаков обезвоживания. Для оральной регидратационной терапии используют растворы, рекомендованные ВОЗ, – регидрон, цитроглюкосалан, гастролит. В последнее время рекомендуют растворы II поколения, в состав которых, помимо солей, входят аминокислоты, дипептиды, мальтодекстрин и злаки. В среднем количество выпитой жидкости должно в 1,5 раза превышать ее потери при мочеиспускании и дефекации.
Продолжительность и тяжесть диарейного синдрома уменьшаются при приеме адсорбирующих препаратов, которые не только препятствуют всасыванию токсинов, но и способствуют их выведению из кишечника. Так, при симптомах интоксикации, повреждении кишечной стенки и метеоризме к средствам выбора в первую очередь относятся сорбенты, вяжущие и обволакивающие средства. Наиболее отвечают всем перечисленным требованиям субсалицилат висмута (десмол) и диосмектит (смекта). Эти препараты обладают не только выраженным адсорбирующим эффектом, но и мембранстабилизирующими свойствами, являются протекторами слизистой оболочки желудочно-кишечного тракта, защищая ее от воздействия бактериальных и вирусных раздражителей. Доза для взрослых составляет 2-3 пакетика в день; детям до 1 года – по 1 пакетику в сутки, от года до 2 лет – 1-2 пакетика, старше 2 лет – 2-3 пакетика. К числу адсорбентов относится препарат аттапульгит (неоинтестопан), который представляет собой природную смесь гидратов силиката алюминия и магния, что является близким по составу к белой глине. Преимущество препарата не только в том, что он адсорбирует токсины, патогенные бактерии и способствует их более быстрому выведению, но и нормализует бактериальный пейзаж толстой кишки, предотвращает развитие дисбактериоза и хронического течения диареи. При выборе терапии у пациентов с синдромом раздраженного кишечника с диареей препарат имеет значительные преимущества, т.к. обладает противовоспалительным эффектом, снимает раздражение толстой кишки, уменьшает спастическую активность, тем самым купируя болевой синдром. Взрослым препарат назначается обычно в начальной дозе – 4 табл., затем по 2 табл. после каждого жидкого стула, максимальная доза – 14 табл./сутки. Детям показан с 6 лет. Прием препарата рекомендуется в начальной дозе – 2 табл., затем по 1 табл. после каждого жидкого стула, максимальная доза – 7 табл./сутки. Общая продолжительность приема препарата не должна превышать 2 суток. Кроме указанных препаратов возможно применение таких ЛС, как активированный уголь в виде таблеток или водной взвеси в суточной дозе 20-30 г в два-три приема; полифепан в виде порошка в суточной дозе 20-50 г в два-три приема; полисорб; танакомб и др.
Симптоматическое лечение диарейного синдрома включает прием препаратов, регулирующих тонус и моторику кишечника. Наиболее часто с этой целью применяют препараты, связывающиеся с опиатными или серотониновыми рецепторами. При назначении антидиарейных средств следует помнить, что их применение при интоксикации не желательно, т.к. они не способствуют выведению токсинов, а сама интоксикация сохраняется на более длительный срок. При отсутствии высокой лихорадки, признаков интоксикации и обезвоживания широкое применение находит лоперамида гидрохлорид (имодиум) по 4 мг однократно, затем по 2 мг после каждого акта дефекации, но не более 8 мг в сутки. В настоящее время методом выбора является назначение лингвальной формы имодиума, при приеме которой (2 табл. на язык) эффект достигается уже в течение первого часа, а также новой лекарственной формы препарата имодиум-плюс, представляющей собой комбинацию лоперамида гидрохлорида и симетикона. Добавление симетикона, адсорбирующего газы и удаляющего их из кишечника, способствует устранению метеоризма и более быстрому прекращению диарейного синдрома. Назначается препарат также в разовой дозе 2 табл. на прием и далее по 1 табл. после каждого акта дефекации жидким стулом. Суточная доза составляет 4 табл. Рекомендуется дозу препарата подбирать индивидуально в каждом конкретном случае, т.к. резкое замедление стула может привести к кишечной непроходимости. Препарат противопоказан больным неспецифическим язвенным и псевдомембранозным колитом.
При гипермоторике кишечника нейрогенной природы (неврозы) показаны седативные средства. Хорошо зарекомендовал себя для лечения такой диареи бромазепам.
С целью ослабления моторики желудочно-кишечного тракта также могут быть назначены блокаторы кальциевых каналов (верапамил и др.). Следует помнить о том, что они способны оказывать системное воздействие на организм в целом.
Выраженным антисекреторным действием обладает соматостатин и его синтетический аналог – октреотид. Препараты применяются при секреторной и осмотической диарее. При карциноидных опухолях с диарейным синдромом, обширных дистальных резекциях, сопровождающихся обильным водным стулом, назначение данного лекарственного средства является терапией выбора.
Выбор антибактериальных препаратов и длительность лечения диареи, вызванной кишечными инфекциями, сопровождающимися лихорадкой, рвотой, стулом с примесью крови или гноя, определяется видом возбудителя. Так, например, при шигеллезной инфекции предпочтение отдают фторхинолонам, альтернативными препаратами служат сульфаниламиды и нитрофурановые производные. Хорошо зарекомендовали себя в терапии диареи, вызванной кампилобактерной инфекцией, макролиды. Для антибактериального лечения могут применяться бактериофаги, назначение которых не приводит к развитию дисбактериоза.
Особое значение на всех этапах терапии больных с диарейным синдромом придается коррекции микробиоценоза кишечника, которая проводится с помощью пробиотиков. В последнее время установлено, что целесообразно раннее назначение в больших дозах бифидумбактерина форте (по 50 доз 3 раза каждые 2 часа в первый день приема, далее, по показаниям, поддерживающий прием по 30 доз в сутки в течение 6 дней). Назначение больших доз бактериальных препаратов обеспечивает высокую локальную колонизацию слизистой оболочки кишечника и выраженное антагонистическое действие против патогенных и условно-патогенных микроорганизмов. В настоящее время из пробиотиков, приготовленных на основе микроорганизмов рода Bacillus, препаратом выбора является биоспорин. Кроме выраженного антибактериального и антитоксического эффектов препарат обладает иммуномодуляторным действием, индуцирует синтез эндогенного интерферона, стимулирует активность лейкоцитов крови, синтез иммуноглобулинов. Биоспорин назначается по 2 дозы 2-3 раза в сутки в течение 5-7 дней. При преобладании энтеритического синдрома рекомендуется энтерол по 250 мг 2 раза в сутки в течение 5 дней. Для стабилизации микробиоценоза кишечника и гомеостатических процессов, особенно после курса лечения антибактериальными препаратами, целесообразно применение препаратов облигатной флоры – бифидумбактерин форте, бификол, линекс, ацилак, нормофлор и др. Назначаются препараты в общепринятой дозировке, в течение 1,5-2 месяцев. Курс заканчивают назначением пробиотиков (хилак форте по 30-60 капель 2-3 раза в сутки в течение 1 месяца).
Для улучшения процессов пищеварения при диарейном синдроме назначают ферментные препараты с энтросолюбильным покрытием (креон, панцитрат) в суточной дозе (в пересчете на содержание липазы) от 30 000 до 150 000 ЕД, короткими курсами на 2 недели. Однако при некоторых заболеваниях тонкой кишки (глютеновая энтеропатия, синдром короткой тонкой кишки) проводят длительные повторные курсы.
В процессе реабилитации после диареи, особенно сопровождающейся затяжным течением и выраженной интоксикацией, необходима восстановительная терапия гепатопротекторами, в первую очередь для поддержания функции печени и других органов, участвующих в дезинтоксикации организма. Наиболее предпочтительно применение гепатопротекторов на растительной основе, обладающих не только гепатопротективным эффектом, но и противовоспалительным, антиоксидантным и диуретическим действием, что способствует выведению из организма токсических веществ. Следует особо остановиться на том, что многие из гепатопротективных препаратов могут оказывать легкий послабляющий эффект за счет желчегонного действия. Однако на фоне применения вяжущих адсорбентов, отрицательным моментом применения которых является задержка опорожнения, нежелательное проявление гепатопротекторов нивелируется.
Лечение диареи должно быть построено на комплексном дифференцированном подходе к каждому этапу терапии.


