Узелковый периартериит что это
Узелковый периартериит
Узелковый периартериит – системный васкулит, характеризующийся воспалительно-некротическим поражением стенок мелких и средних висцеральных и периферических артерий. Клиника узелкового периартериита начинается с лихорадки, миалгии, артралгии, к которым присоединяются тромбангиитический, кожный, неврологический, абдоминальный, кардиальный, легочной, почечный синдромы. Для подтверждения диагноза узелкового периартериита проводится морфологическое исследование кожных биоптатов. В лечении используются кортикостероиды, иммунодепрессанты, цитостатики. Прогноз узелкового периартериита во многом определяется тяжестью поражения внутренних органов.
Общие сведения
Узелковый периартериит относится к патологиям с неясной этиологией. Рассматривается роль вирусной инфекции (в т. ч. гепатита В) в развитии узелкового периартериита; при этом пусковыми факторами могут являться вакцинация, введение сывороток, лекарств, инсоляция или переохлаждение. В ответ на этиофакторы развивается гиперергическая реакция с образованием иммунных комплексов, которые фиксируются в стенках сосудов и вызывают в них аутоиммунное воспаление. Эти процессы сопровождаются выделением эндотелием поврежденных сосудов факторов повышенного свертывания и тромбообразования. Узелковым периартериитом болеет преимущественно мужское население от 30 до 50 лет.
Классификация узелкового периартериита
Выделяют классический (с почечно-висцеральной либо почечно-полиневритической симптоматикой), астматический, кожно-тромбангиитический и моноорганный варианты клинического развития узелкового периартериита. Доброкачественное развитие узелкового периартериита отмечается при кожной форме без висцеропатий. Пациенты сохранны в соматическом и социальном плане; ремиссии стойкие, однако возможны обострения васкулита.
Медленное прогрессирование характерно для тромбангиитического варианта узелкового периартериита. При этом может отмечаться артериальная гипертензия, периферические невриты, микроциркуляторные нарушения в конечностях. Рецидивирующий узелковый периартериит провоцируется отменой или понижением дозировки цитостатиков, глюкокортикоидов, лекарственной аллергией, инфекцией, охлаждением.
Стремительное прогрессирование узелкового периартериита сопряжено с поражением почек и злокачественной формой артериальной гипертензии. В редких случаях болезнь развивается молниеносно, приводя к гибели пациента через 5-12 месяцев. В клинике узелкового периартериита выделяют активную, неактивную и склеротическую фазы.
Симптомы узелкового периартериита
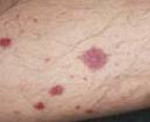
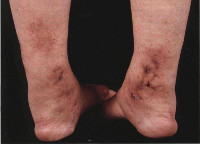
При узелковом периартериите отмечается высокая волнообразная лихорадка, снижающаяся в ответ на прием глюкокортикоидов или аспирина, похудание вплоть до кахексии, адинамия, слабость. Для кожных покровов характерна бледность, мраморность оттенка, появление сетчатого ливедо, кожных сыпей (эритематозных, пятнисто-папулезных, геморрагических, некротических), подкожных узелков в области предплечий, голеней, бедер.
Мышечно-суставные проявления при узелковой периартериите включают миалгии, слабость, болезненность, атрофию мышц; полиартралгии, мигрирующие артриты крупных суставов. Почечный симптомокомплекс у 70-97% пациентов с узелковым периартериитом протекает с сосудистой нефропатией: микрогематурией, протеинурией, цилиндрурией, скорым развитием почечной недостаточности. Возможными исходами являются разрывы аневризмы сосудов почек, инфаркт почки.
Синдром кардио-васкулярной недостаточности включает развитие коронаритов, ведущих к стенокардии и инфаркту миокарда, миокардитов, кардиосклероза, нарушений проводимости, аритмий, недостаточности митрального клапана. Характерным кардио-васкулярным проявлением узелкового периартериита служит артериальная гипертензия. При поражении легких развиваются легочный васкулит и интерстициальная пневмония, проявляющиеся кашлем, одышкой, кровохарканьем, торакалгией, дыхательными шумами и хрипами, инфарктами легких.
Поражения ЖКТ при узелковом периартериите протекает с тошнотой, диареей, болями в эпигастрии. При осложненном варианте возможно развитие панкреонекроза, желтухи, прободных язв желудка и 12п. кишки, кровотечений. Вовлеченность нервной системы проявляется асимметричной полиневропатией: мышечной атрофией, болезненностью в проекции нервных стволов, парестезией, парезами, трофическими расстройствами. В случае тяжелых поражений вероятно возникновение инсультов, менингоэнцефалитов, эпилептиформных приступов.
Зрительные нарушения при узелковом периартериите выражаются злокачественной ретинопатией, аневризматическими расширениями сосудов глазного дна. Нарушения периферического кровоснабжения конечностей вызывают ишемию и гангрену пальцев. При поражениях эндокринного аппарата отмечаются орхиты и эпидидимиты, дисфункции надпочечников и щитовидной железы.
Вариант астматического узелкового периартериита протекает с упорными приступами бронхиальной астмы, кожными проявлениями, лихорадкой, артралгиями и миалгиями. Доминирующими проявлениями кожно-тромбангитической формы узелкового периартериита служат узелки, ливедо и геморрагическая пурпура. Для подкожных узелков характерно расположение вдоль сосудистых пучков конечностей. Эта симптоматика развивается на фоне миалгий, лихорадки, потливости, похудания. Узелковый периартериит, протекающий по моноорганному типу, характеризуется висцеропатиями и устанавливается после гистологического исследования биоптата или удаленного органа.
Осложненные формы узелкового периартериита могут сопровождаться развитием инфарктов и склероза органов, разрывом аневризм, прободением язв, гангреной кишечника, уремией, инсультом, энцефаломиелитом.
Диагностика узелкового периартериита
В общеклиническом анализе мочи определяется микрогематурия, протеинурия и цилиндрурия; в крови – признаки нейтрофильного лейкоцитоза, гипертромбоцитоза, анемии. Изменения биохимической картины крови при узелковом периартериите характеризуются увеличением фракций γ- и α2-глобулинов, сиаловых кислот, фибрина, серомукоида, СРП.
Для уточнения диагноза при узелковом периартериите проводят биопсию. В кожно-мышечном биоптате брюшной стенки или голени выявляется воспалительная инфильтрация и некротические изменения сосудистых стенок. При узелковом периартериите в крови часто определяется HBsAg либо антитела к нему. При осмотре глазного дна обнаруживаются аневризматические изменения сосудов. УЗДГ сосудов почек определяет их стенозирование. При обзорной рентгенографии легких прослеживается усиление легочного рисунка и его деформация. Для диагностики кардиопатий проводится ЭКГ, УЗИ сердца.
К большим диагностическим критериям узелкового периартериита относится наличие поражений почек, абдоминального синдрома, коронарита, полиневрита, бронхиальной астмы с эозинофилией. Дополнительными (малыми) критериями служат миалгии, лихорадка, похудание. При диагностике узелкового периартериита учитываются три больших и два малых критерия.
Лечение узелкового периартериита
Терапия отличается непрерывностью и длительностью (до 2-3-х лет), комплексностью и индивидуальным подбором средств. С учетом формы болезни она проводится совместными усилиями ревматолога, кардиолога, нефролога, пульмонолога и других специалистов. Течение ранних и неосложненных форм узелкового периартериита может быть скорректировано кортикостероидной терапией преднизолоном с повтором курсов 2-3 раза в год. В перерыве между кортикостероидными курсами назначают препараты пиразолонового ряда (бутадион) или ацетилсалициловую к-ту.
При узелковом периартериите, осложненном злокачественной гипертензией или нефротическим синдромом, производят назначение иммунодепрессоров-цитостатиков (азатиоприна, циклофосфана). Коррекция синдрома ДВС и гипертромбоцитоза включает терапию гепарином, пентоксифиллином, дипиридамолом. Биопрепараты, блокирующие ФНО (инфликсимаб, этанерсепт), позволяют быстро добиться уменьшения воспаления.
При хроническом узелковом периартериите, протекающем с мышечной атрофией или невритами, проводятся ЛФК, гидротерапия, массаж. Методики экстракорпоральной гемокоррекции (плазмаферез, гемосорбция, криоаферез) снижают выраженность аутоиммунных реакций и вязкость крови благодаря удалению из кровотока ЦИК, аутоантител, излишних факторов тромбообразования.
Прогноз и профилактика узелкового периартериита
Течение узелкового периартериита неблагоприятно в плане прогноза. Тяжелые сосудистые поражения (синдром почечной недостаточности, артериальной гипертензии, церебральных расстройств, тромбозы, перфоративные осложнения и т. д.) могут приводить к летальному исходу. Ремиссия и остановка прогрессирования узелкового периартериита достигается у 50% пациентов.
В профилактические задачи входит учет лекарственной непереносимости, обоснованное и контролируемое проведение иммунизации, переливания препаратов крови, защита от инфекций.
Узелковый периартериит
Узелковый периартериит — ведущее к прогрессирующей органной недостаточности воспалительное поражение артериальной стенки сосудов мелкого и среднего калибра с образованием микроаневризм.
Эпидемиология
Из-за редкости заболевания его эпидемиология изучена слабо. Ежегодно регистрируется 0,2-1 случай на 100 000 населения. Средний возраст начала заболевания 48 лет. Мужчины заболевают в 3-5 раз чаще, чем женщины.
Этиология
Однозначной причины заболевания нет. В настоящее время выявлено два основных фактора:
Насчитывается уже около сотни медицинских препаратов, которые удалось связать с возникновением узелкового периартериита.
У 30-40% больных в крови был обнаружен поверхностный антиген гепатита B (HBsAg) или иммунные комплексы включающие его, а также другие антигены гепатита B (HBeAg) и антитела к антигену HBcAg, образующиеся при репликации вируса. Известно, что во Франции частота HBV-ассоциированного узелкового полиартериита снизилась с 36% в начале 1980-х годов до менее 5% в 2000-х годах, что обусловлено массовой вакцинацией против гепатита B.
Также у 5-12% больных обнаруживается вирус гепатита C, однако его роль возникновении заболевания пока не доказана. Рассматриваются и другие вирусы: ВИЧ, цитомегаловирус, вирус Эпштейна-Барр, краснухи, парвовирус В 19, человеческий Т-лимфотропный вирус 1 типа, но их роль пока не доказана.
Также опубликованы отдельные наблюдения о возникновении симптомов узелкового полиартериита после введения вакцины против гепатита B, гриппа.
Ещё один предполагаемый этиологический фактор — наследственная предрасположенность, но установить связь с определённым HLA-антигеном пока не удалось.
Патогенез
Патогенез заключается в гипераллергической реакции организма в ответ на этиологические факторы, аутоиммунной реакции антиген-антитело (в том числе к сосудистой стенке), формировании иммунных комплексов.
Так как клетки эндотелия имеют рецепторы для Fc-фрагмента IgG и первой фракции комплемента Clq, это облегчает взаимодействие иммунных комплексов с сосудистой стенкой. Иммунные комплексы откладываются в сосудистой стенке, что приводит к развитию в ней иммунного воспаления.
Сформировавшиеся иммунные комплексы активируют комплемент, из-за чего происходит повреждение сосудов, а также образование хемотаксических веществ, которые привлекают в очаг поражения нейтрофилы. Они фагоцитируют иммунные комплексы, однако при этом происходит выделение лизосомальных протеолитических ферментов, повреждающих структуры сосудистой стенки. Также нейтрофилы способны прилипать к эндотелию и выделять в присутствии комплемента активированные кислородные радикалы, усугубляющие повреждения сосудов.
Также усиливается выделение эндотелием факторов, способствующих свёртыванию крови и тромбообразованию в воспалённом сосуде.
Клиническая картина
Заболевание обычно начинается с общих синдромов: постоянная лихорадка, прогрессирующее похудение, мышечно-суставные боли.
Лихорадка встречается у 95-100% больных, обычно неправильного типа, не реагирующая на антибиотики, но исчезающая при кортикостероидах. Как правило исчезает в дальнейшем, при появлении органной патологии.
Похудение при узелковом периартериите патогномично. В некоторых случаях масса тела уменьшается на 30-40 кг за несколько месяцев, а степень кахексии выше, чем при онкологических заболеваниях.
Миалгии и, реже, артралгии встречаются в начале заболевания. Проявляются характерными болями в икроножных мышцах и крупных суставах.
При развитии узелкового периартериита наиболее часто встречаются органные патологии пяти типов. Они и определяют специфическую клиническую картину болезни.
В моче наблюдается протеинурия (1—3 г в сутки), микрогематурия, изредка макрогематурия.
У некоторых больных происходит разрыв аневризматически расширенного сосуда с образованием околопочечной гематомы.
Поражение почек при хроническом узелковом периартериите обычно приводит к развитию почечной недостаточности в течение 1-3 лет.
Также характерны диспептические явления: обычно диарея с частотой стула до 6-10 раз в сутки с примесью крови. Встречаются анорексия, тошнота, рвота.
Вследствие перфорации язвы или гангрены кишечника нередко развивается перитонит. Возможны желудочно-кишечные кровотечения.
Развиваются инфаркты миокарда, в основном мелкоочаговые. Быстро прогрессирует кардиосклероз, что приводит к нарушениям ритма, проводимости, сердечной недостаточности.
Проявляется бронхоспазмами, гиперэозинофилией, эозинофильными лёгочными инфильтратами.
Типично развитие сосудистой пневмонии, характеризующейся кашлем со скудным количеством мокроты, изредка кровохарканием, нарастающими признаками дыхательной недостаточности.
Рентгенографическое исследование показывает резкое усиление сосудистого рисунка, напоминающее застойное лёгкое, инфильтрацию лёгочной ткани, преимущественно в прикорневых зонах.
Проявляется развитием асимметричного моно- или полиневрита. Наблюдаются резкие боли, парестезии, иногда парезы. В основном поражаются нижние конечности. Иногда развивается картина полимиелорадикулоневрита с парезом кистей и стоп.
У некоторых больных (15-30 %) можно выявить узелковые образования (и давшие название болезни) по ходу сосудистых стволов. Иногда встречаются язвенно-некротические изменения кожи.
Иногда поражение периферических сосудов при узелковом периартериите может привести к некрозу мягких тканей и развитию гангрены.
Диагностика
Диагноз устанавливается на основании анамнеза (лекарственная аллергия, персистирование вируса гепатита B), типичной полисиндромной клинической картины заболевания, результатов лабораторных исследований.
Однако лабораторные исследования при узелковом периартериите неспецифичны. Их диагностическая ценность невелика, показатели отражают главным образом степень активности процесса.
Различаются следующие диагностические критерии узелкового периартериита:
Наличие 3 и более любых критериев позволяет поставить диагноз узелкового периартериита.
Лечение
Основой лечения являются глюкокортикоиды, которые наиболее эффективны при ранних стадиях заболевания. При длительном применении преднизолона наблюдается стабилизация гипертензии, прогрессирование ретинопатии и почечной недостаточности. При остром течении возможно парадоксальное действие кортикостероидов с развитием множественных инфарктов. Также кортикостероиды могут резко ухудшить течение синдромов злокачественной гипертензии. Для снижения осложнений рекомендуется также применять цитотоксические препараты — циклофосфан и азатиоприн.
Прогноз
При отсутствии лечения прогноз крайне неблагоприятен. Болезнь протекает молниеносно, или с периодическими обострениями на фоне неуклонного прогрессирования. Причиной смерти становятся почечная недостаточность, поражения ЖКТ (особенно инфаркт кишечника с перфорацией), сердечно-сосудистые патологии. Часто поражение почек, сердца и ЦНС усугубляется за счёт упорной артериальной гипертонии, с которой связаны поздние осложнения.
Пятилетняя выживаемость без лечения не превышает 13%, при лечении кортикостероидами достигает 40%. Трудовой прогноз сомнителен из-за стойкости осложнений болезни — периферических и центральных параличей, тяжёлой гипертонии, поражения сердца и других.
Узелковый полиартериит (M30.0)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Эпидемиология
| Заболевание | Распространенность (на 1 000 000 населения) | Средний возраст начала заболевания, годы | Доля мужчин среди заболевших, % | Преобладающая географическая распространенность |
| Узелковый полиартериит | 4,6 (2-18) | 48±1,7 | 60 | Нет |
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Диагностика
Лабораторная диагностика
Лабораторная диагностика УП.
При УП ассоциированном с HBV наблюдается повышение активности ЩФ, АСТ, АЛТ, определяется HbsAg, обнаруживают HBV ДНК.
При иммунологическом исследовании сыворотки крови выявляют повышение СРБ, иногда выявляют РФ, криоглобулинемию. АНЦА определяются крайне редко.
Гистологическое исследование при УП.
У пациентов с предполагаемым диагнозом УП желательно проведение гистологического исследования, выявляющего характерную картину фокального некротизирующего артериита с клеточным инфильтратом смешанного характера в сосудистой стенке. Наиболее информативна биопсия скелетной мышцы. При проведении биопсии внутренних органов у больных УП высок риск развития внутреннего кровотечения.
Инструментальные методы исследования при УП.
При ультразвуковой допплерографии у 60% больных выявляют изменения в артериях почек (прежде всего стеноз).
Ангиография позволяет обнаружить множественные микроаневризмы и стенозы отдельных участков артерий среднего калибра преимущественно в артериях почек, брыжейки, печени. Эти изменения могут исчезать на фоне эффективного лечения.
Осложнения
Лечение
Лечение узелкового полиартериита.
(Уровень доказательности А): Для индукции ремиссии УП без HBV инфекции рекомендуется ЦФ в сочетании с ГК.
(Уровень доказательности С): При HBV- ассоциированном УП рекомендуется использовать комбинированную терапию, включающую противовирусные препараты, плазмаферез и ГК.
Лечение УП без инфекции вируса гепатита В:
При ограниченном поражении сосудов, отсутствии признаков прогрессирования и невысокой воспалительной активности назначают средние дозы ГК. При тяжелом, быстропрогрессирующем течении целесообразно раннее назначение комбинированной терапии ГК и ЦФ. Развитие почечной недостаточности, периферической гангрены, полинейропатии, поражения ЖКТ является показанием для проведения в/в пульс- терапии МП в сочетании с ЦФ. Цитостатики назначают так же в случае невозможности снижения дозы ГК вследствие частых обострений заболевания.
Быстропрогрессирующее тяжелое течение УП:
ЦФ в/в пульсовые введения 15 мг/кг (не более 1 г) через 2 недели N 1- 3, далее каждые 3 недели.
+
МП в/в 0,5- 1 г/сутки 3 дня подряд с последующим назначением ПЗ внутрь 1 мг/кг/сутки (не более 80 мг) однократно утром до достижения эффекта, как правило, не менее месяца. После достижения эффекта постепенно снижают дозу ПЗ (по 1,25 мг) на 25% в месяц до 20 мг/сутки, затем на 10% каждые 2 недели до 10 мг/сутки. Далее возможно снижение дозы ПЗ на 1,25 мг каждые 4 недели.
или:
ЦФ внутрь 4 мг/кг/сутки в 2- 3 приема, 3 суток, затем ЦФ внутрь 2 мг/кг/сутки (не более 200 мг/сутки) в 2- 3 приема 7 суток, с последующим постепенным снижением дозы на 25- 50 мг/месяц в течение 2- 3 месяцев. При повышении сывороточного креатинина (> 300 ммоль/л) или в пожилом возрасте пациента дозу ЦФ снижают на 25- 50%.
+
ПЗ внутрь 1- 2 мг/кг/сутки (не более 80 мг) однократно утром до достижения эффекта, как правило, не менее месяца, с последующим постепенным снижением дозы.
Плазмаферез 7- 10 процедур в течение 14 суток с удалением 60 мл/кг плазмы и замещением равным объёмом 4,5- 5% альбумина человека.
Нормальный иммуноглобулин человека в/в 0,4- 2 г/кг 1 раз/сутки, 3- 5 суток. Возможно проведение повторных курсов 1 раз в месяц на протяжении 6 месяцев.
Ограниченное поражение сосудов, отсутствие признаков прогрессирования УП:
ПЗ внутрь 1- 2 мг/кг/сутки в 2- 3 приема (после еды) в течение 7- 10 суток,
затем, при положительной динамике клинических и лабораторных показателей:
ПЗ внутрь 1- 2 мг/кг/сутки (не более 80 мг) однократно утром до достижения эффекта, как правило, не менее месяца, с последующим постепенным снижением дозы ПЗ. В процессе снижения дозы ПЗ внимательно наблюдают за динамикой клинических симптомов и контролируют СОЭ каждый мес. в течение первых 2- 3 месяцев, затем каждые 2- 3 мес. течение 12- 18 месяцев.
Обострение УП на фоне снижения дозы ГК:
ЦФ внутрь 1- 2 мг/кг/сутки (не более 200 мг/сутки) в течение 10- 14 суток, скорость последующего снижения дозы определяется клинической картиной и данными лабораторных анализов.
Поддерживающяя терапия :
ПЗ внутрь 5- 10 мг однократно утром + АЗА 2 мг/кг/сутки с возможным снижением дозы до 1,5 мг/кг/сутки через год с длительностью поддерживающей терапии не менее 24 месяцев.
Лечение УП, ассоциированного с вирусом гепатита В.
При обнаружении маркёров активной репликации HBV лечение включает противовирусную терапию в комбинациии со средними дозами ПЗ и повторными сеансами плазмафереза. Применение высоких доз цитостатиков, способствующих усилению репликации вируса гепатита В и потенциально обладающих гепатотоксическим действием, противопоказано при серологических признаках активной репликации HBV или нарушении функций печени.
Показаниями к лечению УП противовирусными препаратами являются:
· наличие очевидных признаков активной вирусной инфекции (у HBeAg- позитивных больных: HBV DNA > 10 5 копий /мл; при отсутствии HBeAg: HBV DNA > 10 4 копий /мл);
· креатинин сыворотки крови 1 этап комбинированной терапии (первые 2 недели) :
ПЗ 1 мг/кг/сутки (не более 80 мг) однократно утром, через неделю быстрое снижение дозы (если возможно до отмены).
или:
МП в/в 15 мг/кг/сутки (не более 1 г) в течение 3 дней с последующим назначением ПЗ внутрь 1 мг/кг/сутки (не более 80 мг) однократно утром с быстрым снижением дозы через неделю (если возможно до отмены).
2 этап комбинированной терапии:
Противовирусные препараты назначают исходя из вирусологических, иммунологических и других объективных параметров в каждом конкретном случае. Арсенал средств лечения хронической инфекции гепатита В постоянно расширяется, перспективно использование комбинированной терапии (2 или 3 противовирусных препарата, включая интерфероны). Использование монотерапии ламивудином (особенно у пациентов с избыточной массой тела и у мужчин) может способствовать появлению новых, устойчивых к ламивудину, штаммов вируса гепатита В, провоцирующих обострение УП. С применением ламивудина может быть связано развитие интерстициального нефрита. Интерферон- a назначают в средних дозах (3 млн ЕД в/м 3 раза в неделю на протяжении 6- 12 месяцев). Следует помнить, что лечение интерфероном α в ряде случаев вызывает обострение васкулита, способствует развитию ряда системных проявлений (лихорадка, диспепсия, алопеция, миалгии/миопатия, тиреоидит, депрессия, цитопения).
+
Плазмаферез повторно в течение первых 3 недель- 3 раза в неделю, затем в течение 2 недель- 2 раза в неделю, далее 1 раз в неделю.
+
Нормальный иммуноглобулин человека в/в 0,4- 2 г/кг 1 раз/сутки, 3- 5 суток. Возможно проведение повторных курсов 1 раз в месяц на протяжении 6 месяцев.
+
ПЗ (низкие дозы) при невозможности его отмены.
Лечение артериальной гипертензии при УП :
При тяжёлом течении требуется одновременное назначение нескольких препаратов: ингибиторов АПФ или блокаторов рецепторов ангиотензина ІІ, блокаторов ß- адренорецепторов, которые более эффективны в комбинации с диуретиками и/или блокаторами медленных кальциевых каналов. Стабилизация артериального давления с помощью антигипертензивных лекарств разных групп, назначаемых в различных комбинациях, позволяет затормозить прогрессирование почечной недостаточности, уменьшить риск развития сосудистых катастроф (инфаркт миокарда, инсульт), недостаточности кровообращения.
Поскольку ингибиторы АПФ или блокаторы рецепторов ангиотензина II могут ухудшать функцию стенозированной почки и способствовать развитию почечной недостаточности, лечение этими препаратами требует мониторирования функции почек и их размеров и проведение при возможности повторной ультразвуковой допплерографии для оценки скорости кровотока в кортикальном слое.
Программный гемодиализ:
Необходимости проведения программного гемодиализа не мешает активной патогенетической терапии. При успешном лечении, впоследствии может исчезнуть потребность в гемодиализе.
Хирургическое лечение:
Неотложная хирургическая помощь необходима при разрыве аневризмы сосудов внутренних органов. Показаниями для ангиопластики или хирургического лечения при стенозе почечной артерии являются:
· рефрактерность гипертензии, несмотря на адекватно выбранный режим лечения;
· невозможность лекарственного лечения из- за опасности побочных эффектов;
· стремление сохранить функцию почки.